修回日期: 2020-07-01
接受日期: 2020-07-15
在线出版日期: 2020-08-08
胃癌(gastric cancer, GC)手术后延迟大出血在临床上是罕见的, 但一旦发生就非常危险.
回顾近期我院3例GC D2根治术后迟发性大出血患者的临床资料, 结合相关文献报道, 分析原因、治疗方案的利弊并总结相关治疗经验, 提出防治策略.
GC根治术后迟发性大出血原因复杂多样, 死亡风险高, 合并吻合口瘘及术区大血管损伤为主要原因, 一经发现应立即行胃镜、计算机断层扫描、数字剪影血管成像等检查明确出血部位, 并快速给予有效的止血措施, 强调术前准备充分、术中规范精细操作、术后密切监测及有效支持是减少出血相关并发症的有效措施.
核心提要: 胃癌根治术后迟发性大出血原因复杂多样, 死亡风险高, 合并吻合口瘘及术区大血管损伤为主要原因, 一经发现应立即行胃镜、计算机断层扫描、数字剪影血管成像等检查明确出血部位, 并快速给予有效的止血措施, 强调术前准备充分、术中规范精细操作、术后密切监测及有效支持是减少出血相关并发症的有效措施.
引文著录: 李龙龙, 李俊. 胃癌根治术后迟发性大出血3例临床分析及防治策略. 世界华人消化杂志 2020; 28(15): 740-744
Revised: July 1, 2020
Accepted: July 15, 2020
Published online: August 8, 2020
Delayed massive hemorrhage after gastric cancer surgery is clinically rare, but it is very dangerous once it occurs.
The clinical data of three patients who underwent radical gastrectomy for gastric cancer were retrospectively analyzed and the preventive strategies for this rare condition are summarized.
The causes of hemorrhage after radical gastrectomy are complicated and the methods of hemostasis should be flexibly chosen according to different causes. Computed tomography, digital substraction angiography, and endoscopy can be used for diagnosis and treatment. Intraoperative meticulous manipulation and postoperative close monitoring and effective support are essential for reducing delayed massive hemorrhage after gastric cancer surgery.
- Citation: Li LL, Li J. Clinical characteristics of and prevention strategies for delayed hemorrhage following radical gastrectomy for gastric cancer. Shijie Huaren Xiaohua Zazhi 2020; 28(15): 740-744
- URL: https://www.wjgnet.com/1009-3079/full/v28/i15/740.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v28.i15.740
胃癌(gastric cancer, GC)是目前全球最常见的恶性肿瘤之一, 在我国其发病率仅次于肺癌, 高居第二位, 死亡率排第三位, 我国每年新发病例近50万, 占全球40%[1,2]. GC的治疗仍是以外科为主导的综合治疗策略, D2根治术则被认为是标准手术方式. 术后迟发性出血的发生率约0.3%-6%, 但其死亡率却高达10%-54%[3,4], 术后迟发性出血与与血管夹松脱、血管损伤以及吻合口漏等有着直接关系[5-7]. 结合我单位近期3例GC根治术后迟发性大出血案例并查阅文献报道, 对其出血原因、诊疗方案选择进行讨论, 提出有效的防治策略.
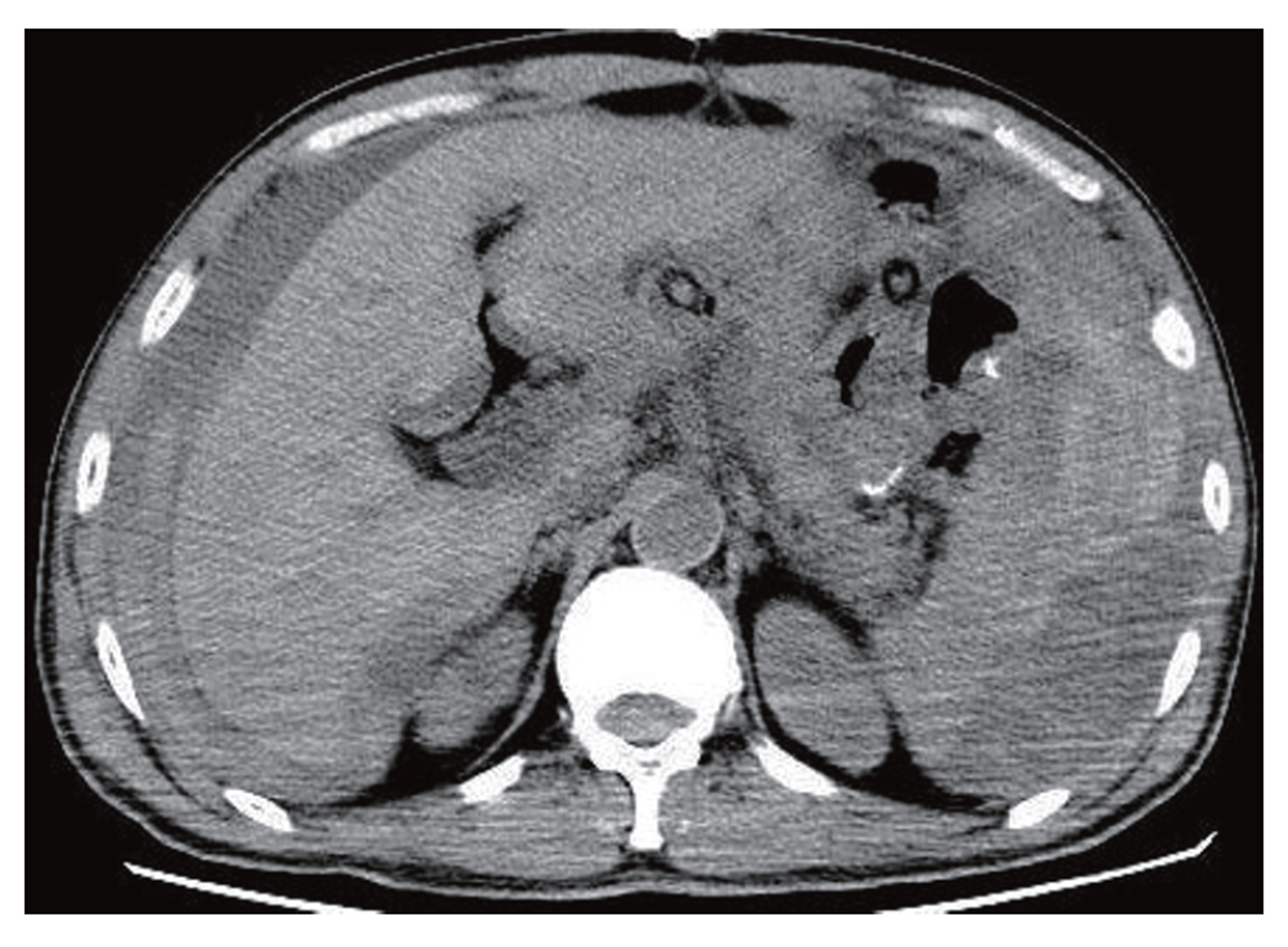
患者沈某, 男, 46岁, 身体质量指数(body mass index, BMI) 24, 2019-10因"吞咽困难1 mo"入院, 诊断为"胃底、贲门癌 cT3N0M0", 行D2根治术(全胃切除+Roux-en-Y吻合), 术后第5天腹腔引流浑浊液体, 约50 mL, 腹部平软无异常体征, 口服美蓝后引流管见蓝色液体流出, 诊断吻合口瘘. 予引流管持续冲洗等保守治疗. 术后第15天下床活动时引流管突然持续引流暗红色液体约800 mL, 呕血2次, 约200 mL, 血常规示Hb 90 g/L, 腹部计算机断层扫描(computed tomography, CT)提示: GC术后改变, 腹盆腔大量积血, 吻合口处见微小气泡影(图1). 随即腹痛、腹胀, 血压下降, 焦虑、心慌, 心率120次/分, 呼吸23次/分, 血压80/60 mmHg, 血氧饱和度95%.
患者黄某, 男, 61岁, BMI 22, 2019-11因"体检发现胃底病变1 wk"入院, 诊断"胃底癌 cT1-2N0M0", D2根治术(近端胃切除+残胃空肠Roux-en-Y吻合), 术后第6天出现发热, 胸闷、胸痛不适, 体温37.5 ℃-38.7 ℃, 余生命体征稳定, 血常规提示白细胞计数(white blood cell, WBC) 11.8×109/L, 中性粒细胞90%, 胸腹部CT提示左侧胸腔中量积液, 密度稍高, 腹部术后改变, 吻合口旁少量积液, 胸腹腔似有相通, 不排除吻合口漏, 请结合临床. 胸腔穿刺抽出约150 mL淡黄色稀薄脓液, 伴恶臭. 消化道造影显示造影剂于吻合口旁溢出并上行至左胸部脓腔, 远端胃肠、肠肠吻合口通畅, 未见明确造影剂外溢. 遂给予抗感染、胸部脓腔及腹腔持续冲洗引流、营养支持等对症治疗, 引流渐减少, 未再发热. 术后第16天腹腔引流管见鲜红色血液流出, 6 h达400 mL, 少量呕血, 考虑吻合口漏合并出血.
王某, 67岁, BMI 29, 2019-10因"上腹不适3 mo余"入院, 诊断"胃窦癌 cT2N0-1M0、2型糖尿病", 行腹腔镜辅助D2根治术(远端胃切除, 毕Ⅱ氏+Braun吻合), 术后第4天出现便血, 量约400 mL, 腹部无明显症状、体征, 腹腔引流量、色正常, 腹部听诊肠鸣音亢进, 血常规提示Hb 87 g/L, 给予输红细胞悬液2U、止血、扩容等对症处理后仍间断解血便, 术后第6天血常规进行性下降至70g/L, 心率90次/分, 呼吸21次/分, 血压80/50 mmHg.
病例1最终诊断: 胃底贲门癌(pT3N0M0)、术后吻合口瘘伴脾动脉出血; 病例2术后诊断: 胃底癌(pT1N0M0)、术后吻合口瘘伴出血、食管残端旷置、空肠造口、切口感染; 病例3术后诊断: 胃窦癌(pT2N1M0)、吻合口出血、2型糖尿病.
病例1立即输血、扩容抗休克后急诊剖腹探查, 术中见腹腔肠管粘连, 腹盆腔大量积血约1000 mL, 腹盆腔后见脾动脉近胃左动脉开口处虫噬样缺口, 约1.0 mm×0.5 mm, 血液呈喷射状涌出, 予普罗林线缝合. 检查吻合口见右侧壁约2.0 cm裂开, 粘膜外翻, 未见明确出血, 间断缝合并周围组织包埋, 留置空肠营养管, 吻合口旁、脾动脉出血处分别放置引流管, 术中输红细胞悬液4 U、血浆400 mL.
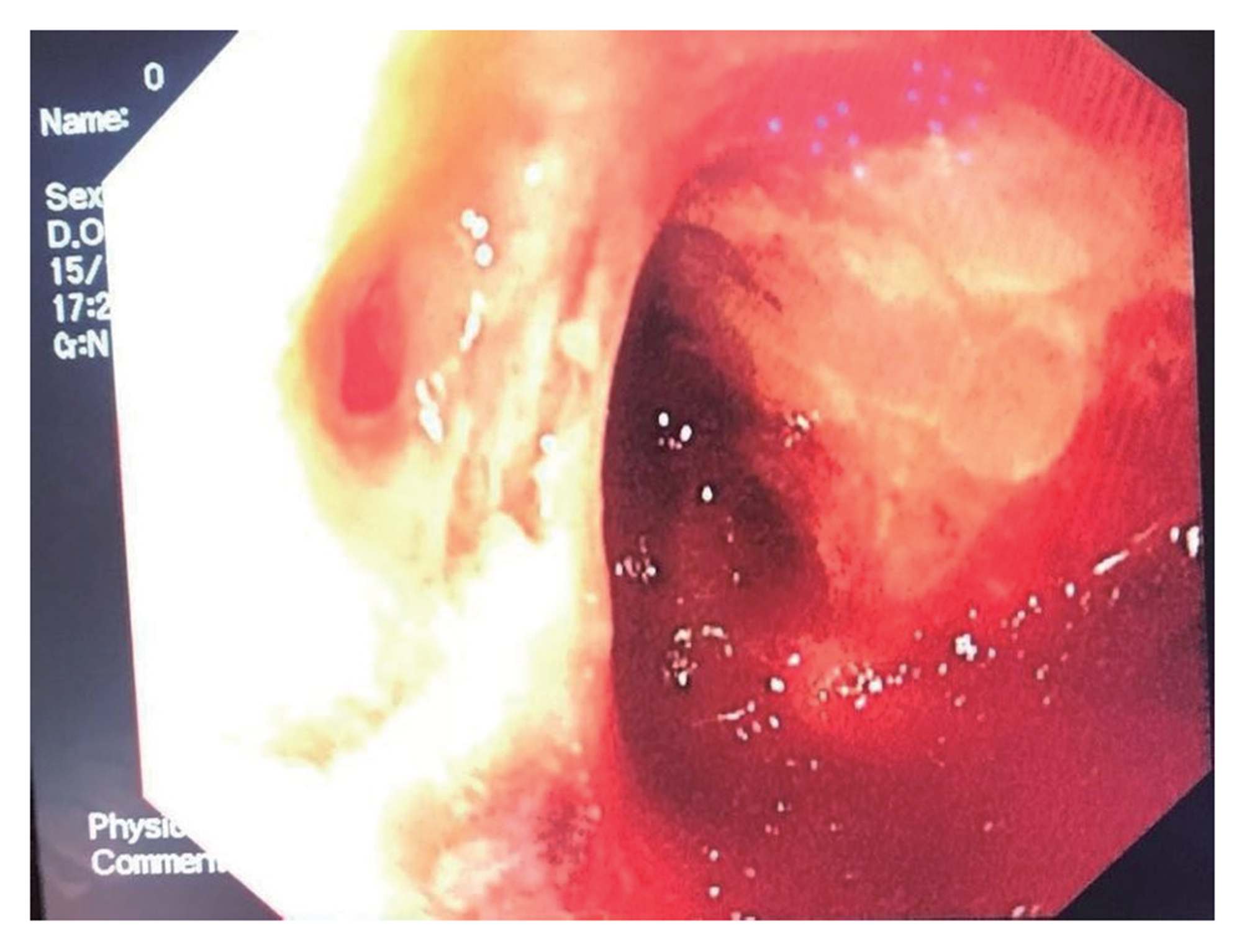
病例2急诊行胃镜示吻合口处血凝块附着, 明显血液外渗, 出血点不明, 胃镜下处理困难(图2), 遂急诊行剖腹探查, 术中见食管空肠吻合口周围组织炎症反应明显, 吻合口左后壁约半圈裂开, 空肠侧断端见渗血不止, 术中决定行吻合口修补+残胃造瘘+空肠造瘘术, 术中出血300 mL, 输红悬2 U、血浆400 mL, 术后转重症监护病房继续治疗, 次日脱机拔管后躁动不安, 术后第二日转运病房途中再次出现腹腔引流血性液体, 给予对症止血等治疗后效果差, 24 h引流量约300 mL, 经科室讨论后再次急诊剖腹探查, 术中见吻合口修补处完全裂开, 空肠系膜缘见小动脉搏动性出血, 术中血压需大量升压药物维持、术区持续渗血不止、炎症反应重、肠壁水肿, 无法再次修补吻合, 遂行吻合口离断+食管旷置+远端封闭, 食管残端处留置胃管抽吸痰液, 保留胃造瘘、空肠造瘘.
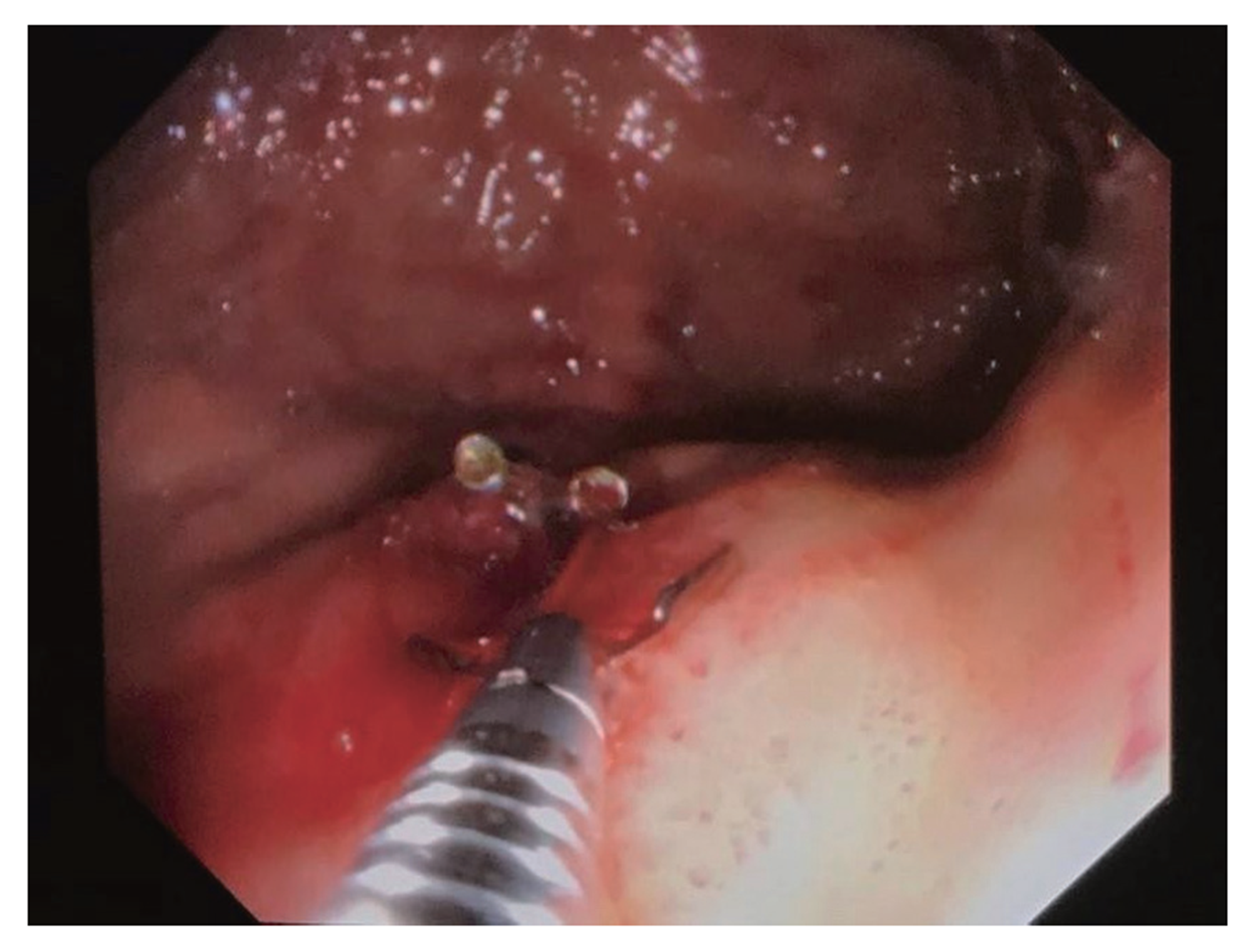
病例3首先给以止血、补液等对症保守治疗, 血色素仍进行性下降, 遂行胃镜检查见吻合口处小血管搏动性出血, 给予胃镜下钛夹止血, 反复检查无误后退镜(图3).
病例1术后常规营养支持, 于术后18 d康复出院, 术后随访3 mo无特殊; 病例2术后给予肠内外营养支持治疗, 后出现腹壁切口感染, 经积极抗感染、换药等治疗后愈合, 于第三次手术后28 d出院, 术后随访3 mo恢复尚可, 拟术后6 mo择期行食管空肠吻合术; 病例3术后给予补液、营养支持等治疗, 术后第14天出院, 术后随访3 mo恢复良好.
5.1.1 吻合口漏与出血: 多项研究表明, 吻合口漏是术后迟发性大出血的独立危险因素, 究其原因研究者认为由吻合口漏出的胃液、胆汁等强腐蚀性的液体侵蚀周围血管造成出血[8,9], 如吻合口漏合并周围血管的损伤则出血很难避免. 上述病例1、病例2均为吻合口漏合并迟发性大出血; 病例3亦为吻合口出血, 如处理不及时后期极有可能继发吻合口漏. 临床上吻合口漏与迟发性出血常相伴发生.
5.1.2 术区大血管与出血: 胃周血液供应网密布, 且均直接来自于腹腔大动脉分支, 血流压力大, 手术过程中需精细处理多处重要血管, 如游离不够充分时钳夹或结扎易导致结扎线松脱、血管夹滑落, 易引发大出血; 在清扫肝总动脉、脾动脉、胃左动脉淋巴结时需用电刀、超声刀等对血管完整、清晰暴露, 对其本身或周围组织血管造成热损伤, 后期假性动脉瘤形成会继发迟发性大出血[10,11] .
5.1.3 器械材料及个人因素: 电刀自上世纪90年代起已普遍应用于临床, 现代电外科的快速发展使得电刀、超声刀、结扎束等均在手术中必不可少. 由国内李国新教授团队发起的CLASS-1研究结果表明腹腔镜GC根治术与传统开腹GC根治术在术后并发症及预后并没有明显差异[12,13], 所以越来越多的医者开展微创手术, 而微创手术中超声刀的应用更加普遍. 电刀、超声刀等对周围组织及血管热损伤使得动脉壁弹力膜受损, 血管壁变薄失去韧性, 在血流冲击的压力下易形成假性动脉瘤[12]; 由于使用寿命有限, 反复使用次数增加使得其切割、止血时间延长、效果下降, 造成出血隐患[11]; 腹腔镜手术学习曲线漫长, 对团队配合、助手辅助要求极高, 术后出血的发生也一定程度上与之相关; 快速康复外科的开展要求患者早期进食、早期活动、早期拔除引流, 在患者活动过程中引流管也会引起周围组织血管损伤, 严重时引起大出血; 引流物的材质、放置的位置及移位等均可能对周围组织产生慢性损伤, 最终形成出血[14]; 术中trocar的应用可损伤腹壁下血管, 术后出血位置不宜判断, 因发生率低, 极易忽视; 患者自身合并高血压、糖尿病、肝肾功能异常等均对其凝血功能产生影响, 合并上述多种因素也是术后迟发性出血的原因.
GC手术后迟发性出血分为静脉性出血和动脉性出血, 但个体差异大, 临床工作中并不易区分. 如患者合并高血压、糖尿病等多种基础疾病使得心血管韧性降低, 加之手术创伤、应激对凝血功能的影响, 术区弥漫渗血或小静脉出血, 引流管可持续引流暗红色液体. 此时患者生命体征稳定, 血色素小幅度下降或下降不明显, 可积极治疗基础疾病、应用止血药物、加强营养支持等, 多数可通过保守治疗好转[15].
如患者为吻合口出血或继发于吻合口漏的出血可通过局部应用冰去甲肾上腺素生理盐水等, 同时静脉应用抑酸剂降低消化液酸度、生长抑素减少胃肠消化液分泌, 控制出血. 如效果欠佳可胃镜下定位, 予钳夹止血或电凝止血等, 但治疗指征需谨慎把握. 若经上述治疗后仍反复出血者, 如门静脉出血时, 必须尽快手术, 此时急诊手术仍是快速解决问题的有效手段[16].
迟发性动脉性出血多数表现为短时间内消化道或引流管内大量新鲜血液流出, 早期易发现. 如继发于吻合口漏或腹腔感染的腹腔动脉出血首发症状不典型, 可能为腹痛、腹胀、发热等. 也有专家研究显示早期出现的一过性少量出血, 后期约有70%继发迟发性大出血, 如早期未重视则后果严重. 如上述病例1中, 患者吻合口漏合并腹腔动脉出血, 便血、呕血、引流血性液体同时出现, 患者生命体征变化快, 早期即可出现休克. 但如患者血压低或血肿物理压迫出血点, 可使出血暂时停止, 经过积极抗休克治疗后再次出现出血症状, 这种出血称为迟发性间断性出血[17].
一旦诊断为动脉性出血, 需立即处理, 此时急诊手术、数字剪影血管成像(digital subtraction angiographic, DSA)均可作为首选. DSA是明确出血部位的首选, 有高达95%的准确率[18], 如出血速度>1.0 mL/min可明确显示, 还可发现假性动脉瘤等潜在出血风险因素, 可早期给予处理, 但其开展又受限于医院条件及操作人员等. 由于术后患者腹腔合并慢性炎症, 组织水肿明显、粘连严重, 加之血肿弥漫, 视野模糊, 出血位置不宜发现, 手术创伤巨大, 而且患者出血后机体的一系列病理生理变化使得电解质紊乱、酸碱失衡、多器官功能障碍等接连发生, 是迟发性出血患者死亡率高的原因, 此时开腹手术并不一定作为首选. 根据损伤控制原则, 如患者一般情况良好, 生命体征尚稳定, 可通过DSA下经导管动脉栓塞(transcatheter arterial embolization, TAE)止血, 否则急诊手术仍是首选. 有专家建议将TAE作为GC术后迟发性大出血的首选治疗方案, 但仍有一定局限性, 如静脉出血或动脉性出血间歇期, DSA并不能发现且有再次出血风险.
上述病例2中患者反复出血后多次急诊手术, 术中生命垂危, 修补、吻合风险巨大, 结合既往我单位相关病例均以失败告终的经验教训, 给予旷置食管断端+胃造瘘+空肠造瘘处理, 最终患者顺利出院, 为患者保留了消化道重建的机会, 查阅相关资料类似病例极少, 我单位会持续跟踪治疗报道.
多学科综合治疗(multiple disciplinary team, MDT)为众多复杂、疑难、危重患者提供了良好的治疗措施, 对出血位置不明的患者, MDT是最好选择, 联合影像科、介入科、消化内镜科等多学科、多部门为患者制定治疗方案. 目前我院迟发性大出血患者均采取MDT模式为患者提供全程救助.
GC手术后迟发性大出血及时发现及处理至关重要, 但围术期提前预防是减少术后出血并发症、降低死亡率的重中之重. (1)如患者合并高血压、动脉硬化、肝肾功能不全等基础疾病, 术前需及时纠正并有效控制. 研究发现, 高血压患者GC术后出血的风险高于正常患者3倍, 是腹腔出血的独立危险因素; (2)术前使用病人提供的主观整体营养状况评估表(patient-generated subjective global assessment, PG-SGA)联合营养风险筛查评估表(nutritional risk, NRS)-2002对患者进行营养风险筛查与评估, 对于NRS-2002≥3分或PG-SGA评分在2-8分的患者, 术前根据实际情况给予10-14 d的营养支持后术后获益明显, 延迟手术是值得的; (3)对于肺功能不全及合并肺部疾患的GC患者围术期给予合理药物, 可减少并发症、缩短住院时间、降低死亡风险; (4)术中对器械的合理选择并规范使用, 是减少副损伤, 防治假性动脉瘤形成的关键. 对于超声刀使用次数过多影响止血效果的应及时更换; 避免使用工作面分离、钳夹临近组织; 对于<2 mm的血管可直接用超声刀凝断, 2-3 mm的血管近端凝固后远端再次凝断, 对于>3 mm的血管无论动脉静脉均予充分游离并止血夹夹闭. 推荐使用超声刀"小步快跑", 切记"大刀阔斧"; 闭合器需给予充分的闭合时间后激发; 吻合器选择大小合适, 避免过大引起肌层撕裂形成血肿; (5)术后对术区充分冲洗以检查止血, 对于知名血管的处理尽可能缝扎或再次结扎; (6)吻合口处加强缝合可降低出血风险, 缝合张力需适度, 过紧易导致吻合口粘膜缺血坏死并脱落, 最终继发感染、溃疡形成, 甚至出血; (7)十二指肠残端充分游离、包埋并保持输入袢通畅避免肠管扭转, 否则易导致十二指肠残端漏; (8)引流物的选择需长短适宜、侧孔大小合适, 右侧需经过小网膜囊温氏孔通过吻合口两侧, 避免放置于血管断端处, 避免因后期拔管造成血管夹脱落; 左侧经结肠旁沟放置于脾窝, 禁忌选择质硬材质及有张力固定, 术后务必保持引流通畅, 必要时冲管; (9)围术期的液体管理及合理镇痛治疗尤为重要, 液体平衡能改善GC患者预后, 应避免低血容量造成的灌注不足和器官功能损害, 也应注意容量负荷过多导致的组织水肿及心脏负荷增加; 合理镇痛即可减轻患者痛苦、降低应激反应, 减少术后并发症发生率. 我院均推荐采用联合硬膜外止痛的多模式镇痛; (10)术后合理应用肠内、肠外营养支持, 控制基础疾病、预防感染, 及时纠正低蛋白、贫血等, 及时复查血生化及影像学检查, 早发现早治疗是减少并发症、降低死亡率关键.
GC手术后迟发性大出血原因复杂多样, 死亡风险高, 合并吻合口瘘及术区大血管损伤为主要原因, 一经发现应立即行胃镜、CT、DSA等检查明确出血部位, 并快速给予有效的止血措施, 强调术前准备充分、术中规范精细操作、术后密切监测及有效支持是减少出血相关并发症的有效措施.
学科分类: 胃肠病学和肝病学
手稿来源地: 四川省
同行评议报告学术质量分类
A级 (优秀): 0
B级 (非常好): 0
C级 (良好): C
D级 (一般): 0
E级 (差): 0
科学编辑: 张晗 制作编辑:刘继红
| 1. | Ferlay J, Ervik M, Lam F. Global Cancer Observatory: Cancer Today. Lyon, France: International Agency for Research on Cancer, 2018. |
| 2. | 郑 荣寿, 孙 可欣, 张 思维, 曾 红梅, 邹 小农, 陈 茹, 顾 秀瑛, 魏 文强, 赫 捷. 2015年中国恶性肿瘤流行情况分析明. 中华肿瘤杂志. 2019;41:19-28. [DOI] |
| 3. | Tanizawa Y, Bando E, Kawamura T, Tokunaga M, Ono H, Terashima M. Early postoperative anastomotic hemorrhage after gastrectomy for gastric cancer. Gastric Cancer. 2010;13:50-57. [PubMed] [DOI] |
| 4. | Huang Q, Gao K, Zhai RY. Endovascular management of two episodes of late intraperitoneal hemorrhage following laparoscopic gastrectomy for gastric cancer. Mol Clin Oncol. 2014;2:549-552. [PubMed] [DOI] |
| 5. | 李 子禹, 李 浙民, 李 双喜, 季 加孚. 腹腔镜胃癌根治术后出血的原因与处理策略. 中华普外科手术学杂志(电子版). 2015;90-93. [DOI] |
| 6. | Park JY, Kim YW, Eom BW, Yoon HM, Lee JH, Ryu KW, Cho SJ, Lee JY, Kim CG, Choi IJ. Unique patterns and proper management of postgastrectomy bleeding in patients with gastric cancer. Surgery. 2014;155:1023-1029. [PubMed] [DOI] |
| 7. | Song W, Yuan Y, Peng J, Chen J, Han F, Cai S, Zhan W, He Y. The delayed massive hemorrhage after gastrectomy in patients with gastric cancer: characteristics, management opinions and risk factors. Eur J Surg Oncol. 2014;40:1299-1306. [PubMed] [DOI] |
| 8. | D'Ugo S, Gentileschi P, Benavoli D, Cerci M, Gaspari A, Berta RD, Moretto C, Bellini R, Basso N, Casella G, Soricelli E, Cutolo P, Formisano G, Angrisani L, Anselmino M. Comparative use of different techniques for leak and bleeding prevention during laparoscopic sleeve gastrectomy: a multicenter study. Surg Obes Relat Dis. 2014;10:450-454. [PubMed] [DOI] |
| 9. | Yang J, Zhang XH, Huang YH, Chen B, Xu JB, Chen CQ, Cai SR, Zhan WH, He YL, Ma JP. Diagnosis and Treatment of Abdominal Arterial Bleeding After Radical Gastrectomy: a Retrospective Analysis of 1875 Consecutive Resections for Gastric Cancer. J Gastrointest Surg. 2016;20:510-520. [PubMed] [DOI] |
| 11. | Sah BK, Chen MM, Yan M, Zhu ZG. Reoperation for early postoperative complications after gastric cancer surgery in a Chinese hospital. World J Gastroenterol. 2010;16:98-103. [PubMed] [DOI] |
| 12. | Hu Y, Huang C, Sun Y, Su X, Cao H, Hu J, Xue Y, Suo J, Tao K, He X, Wei H, Ying M, Hu W, Du X, Chen P, Liu H, Zheng C, Liu F, Yu J, Li Z, Zhao G, Chen X, Wang K, Li P, Xing J, Li G. Morbidity and Mortality of Laparoscopic Versus Open D2 Distal Gastrectomy for Advanced Gastric Cancer: A Randomized Controlled Trial. J Clin Oncol. 2016;34:1350-1357. [PubMed] [DOI] |
| 13. | Yu J, Huang C, Sun Y, Su X, Cao H, Hu J, Wang K, Suo J, Tao K, He X, Wei H, Ying M, Hu W, Du X, Hu Y, Liu H, Zheng C, Li P, Xie J, Liu F, Li Z, Zhao G, Yang K, Liu C, Li H, Chen P, Ji J, Li G; Chinese Laparoscopic Gastrointestinal Surgery Study (CLASS) Group. Effect of Laparoscopic vs Open Distal Gastrectomy on 3-Year Disease-Free Survival in Patients With Locally Advanced Gastric Cancer: The CLASS-01 Randomized Clinical Trial. JAMA. 2019;321:1983-1992. [PubMed] [DOI] |
| 14. | Nomura S, Sasako M, Katai H, Sano T, Maruyama K. Decreasing complication rates with stapled esophagojejunostomy following a learning curve. Gastric Cancer. 2000;3:97-101. [PubMed] [DOI] |