修回日期: 2018-09-28
接受日期: 2018-10-19
在线出版日期: 2018-12-18
腹腔镜胆囊切除术(laparoscopic cholecystectomy, LC)是现代微创外科的成功范式. 当前已罕有愿意接受开放胆囊切除术的医生, 乃至患者. 在科学层面上LC已足够安全, 但LC基数过于庞大, 即便再低的并发症发生率也会是一组惊人的数字. LC风险因素众多, 而腹腔镜相关危险因素才是决策是否适合开展LC的关键. 对不同类型的胆囊炎LC都较开放胆囊切除术具有微创优势, 早期LC都值得考虑. 探讨如何安全进行LC的问题, 我们仍应强调恪守原则、注重细节、适时变通, 考虑"延迟策略", 意即在管道判别、管道离断等关键环节前都要容许反复辨别, 能迟不早; 组织游离过程中也要对扶镜助手有所等待迁就, 及时调整, 从而避免定式思维、重叠视野下的误判!
核心提要: 腹腔镜胆囊切除术(laparoscopic cholecystectomy, LC)尚非足够安全, 仍充满风险与挑战, 探讨如何安全进行LC的问题, 我们仍应强调恪守原则、注重细节、适时变通, 考虑"延迟策略", 意即在管道判别、管道离断等关键环节前都要容许反复辨别, 能迟不早; 组织游离过程中也要对扶镜助手有所等待迁就, 及时调整, 从而避免定式思维、重叠视野下的误判!
引文著录: 任海洋, 朱乾坤, 翟博. 如何安全的进行腹腔镜胆囊切除术? 世界华人消化杂志 2018; 26(35): 2023-2028
Revised: September 28, 2018
Accepted: October 19, 2018
Published online: December 18, 2018
Laparoscopic cholecystectomy (LC) is a successful paradigm for modern minimally invasive surgery. Currently, there are few doctors and even patients who are willing to undergo open cholecystectomy. At the scientific level, LC is safe enough; however, given that the number of patients undergoing LC is large, even a lower incidence of complications can cause an amazing absolute number of patients with complications. The risk factors of LC are numerous, and laparoscopic-related risk factors are the key to deciding surgical indications for LC. In different types of cholecystitis, LC has shown minimally invasive advantages compared with open cholecystectomy. To carry out LC safely, we should emphasize the principle of adherence, attention to details, and timely adjustment. It is necessary to consider the "delayed strategy", which means repeated identification before the key points of surgery, such as vessel or tract identification and disconnection. In the process of tissue dissociation, we must wait for the assistant to adjust in time to avoid misjudgment under the fixed thinking and overlapping vision.
- Citation: Ren HY, Zhu QK, Zhai B. How to perform laparoscopic cholecystectomy safely? Shijie Huaren Xiaohua Zazhi 2018; 26(35): 2023-2028
- URL: https://www.wjgnet.com/1009-3079/full/v26/i35/2023.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v26.i35.2023
腹腔镜胆囊切除术(laparoscopic cholecystectomy, LC)已经是现代微创外科的成功范式. 自1987年法国外科医生Mouret开展了世界首例LC至今已愈30年, 我国开展LC业已25年有余. 毫不讳言, 当前已罕有愿意接受开放胆囊切除术的医生, 乃至患者. 在这样的背景下, 笔者谈及"如何安全的进行LC"的议题不免有些惶恐. 可作为肝胆外科医师, 笔者又不时经治LC术后并发症的患者, 正如黄志强院士所言"胆囊切除术尚非平安无事"[1]. 因此, 本文仅就个人有关LC的点滴体会予以汇报, 望抛砖引玉.
谈及一个手术方式是否安全, 恐怕我们首先要回答的是如何评价手术安全性的问题?我们要考量的是: 评价标准是否应该因为我们评价的年代(对疾病的不同认知)、角度(医生还是病人)、时机(疾病的不同进程)、条件(不同地区、级别医院间医疗水平)的不同而相应调整, 也就是我们所提及的因人、因时、因地制宜, 考虑外科学发展的时代性[2,3]. 胆囊切除术会有诸如胆管副损伤、血管损伤、肠管损伤、出血、胆总管残余结石、感染、尿潴留、肠梗阻、胰腺炎及切口疝等诸多并发症[4]. 我们不妨从外科医生的角度暂且将其分为损伤性并发症及其他并发症. 损伤性并发症是外科医生最为关心的一组并发症, 因为无论患者的病情多么复杂, 外科医生都是事件的责任人, 且通过外科医生的努力就有望改善患者的预后, 而一旦发生, 特别是胆管损伤, 作为外科医生"你就永远无法淡忘患者那在苦难中的音容[5]".
LC至今已经历了30余年的发展, 笔者深感腹腔镜微创外科的旋风席卷全球亦始于LC. 与开展LC之初相比, 当前境况显然已截然相反, 如若有外科医生欲为病人进行开放的胆囊切除术, 病人及家属都会难以接受, 何况已很难找到不掌握LC技术的普通外科医生. 全球年均开展多少台LC笔者还无从得知, 但最近一项来自美国胃肠内镜外科医师学会(SAGES)的研究仅纳入LC病例就达50余万例, 全球接受LC患者数量之庞大可见一斑[4]. 这足以让我们相信在科学层面上LC已足够安全. 但LC较传统开放手术并发症明显增高也是共识[6]. 传统开放胆囊切除术胆管损伤的发生率约0.1%-0.2%[7]. 而据新英格兰医学杂志的报道, 在开展LC初期胆管损伤发生率可增加高达5倍[7]. 新近的一项回顾性研究分析了近20年来全球LC的数据, 结果表明总体并发症及胆管损伤发生率分别为1.6%-5.3%、0.32%-0.52%, 且有0.08%-0.14%的死亡率[4]. 可见在LC已被誉为胆囊切除术"金标准"的今天并发症发生率仍较高, 胆管损伤发生率仍高达开放手术的2-3倍[6], 且围手术期死亡的病例仍时有发生. 值得欣慰的是随着LC的开展成熟, 胆管损伤发生率已从平均0.69%降至0.22%(1994年/1999年 vs 2010年/2015年)[4]. 但据报道, 在英国和美国有34%-49%的普通外科医生曾在术中至少造成1-2次的胆管损伤[6]. 而一项有关LC的系统综述中, 中转开腹、胆漏、胆管损伤分别在58%、38%、32%的纳入研究中被报道[8]. 特别是因LC并发症而行肝移植的报道已屡见不鲜[9,10]. 可见我们需要不时告诫自己LC基数过于庞大, 即便再低的并发症发生率也会是一组惊人的数字. 何况, "医者仁心", 科学上可以接受的风险, 并不意味着就可以合理的在病人身上发生, 因为作为医者, 永远不愿意面对进退维谷、充满自责的窘境; 作为患者, 内心真的愿意接受的风险永远是零.
我们探讨如何安全进行LC的问题, 其实就是在探讨LC危险因素有哪些. 只有这样才能预判风险, 有效识别LC并发症. 众所周知, 当今微创外科深入人心, 笔者就曾提出"心理微创观"这一理念, 旨在倡导微创全程化与无缝化[11]. 但必须坦陈采用了微创技术并不一定就是微创的, 我们考量的唯一标准仍应是患者有益原则[2,12]. 因此, 在探讨LC的危险因素时, 我们不妨将其按腹腔镜手术危险因素及疾病或患者固有危险因素加以划分, 这样对于具有腹腔镜技术危险因素的患者, 我们应该思考的是能否开展LC, 或如何合理开展诸如胆囊大部分切除术、胆囊造瘘术、经皮经肝胆囊穿刺引流等替代的腹腔镜术式及开放技术的问题. 而对于具有疾病或患者固有危险因素的患者, 腹腔镜技术并不是风险发生的原因, 只要胆囊切除术还纳入治疗选项, 绝大多数情况下仍应考虑LC.
胆道解剖变异、Calot三角解剖困难、萎缩性胆囊炎Mirizzi综合征、反复发作的慢性胆囊炎、胆囊炎急性期以及患者高龄、肥胖、合并心肺疾病等等一系列反应胆囊疾病状态、患者身体条件的指标都被认为与LC并发症风险相关. 有研究就将手术时间超过3 h, 术中出血超过300 mL, 因出血、副损伤、胆囊三角辨识不清而中转开腹的LC界定为困难LC, 结果困难LC患者术后并发症发生率增加了近5倍[13]. 但问题是这样的风险或并发症是否源于腹腔镜本身?也就是说, 诸如肝外汇合的胆管变异预示LC高的胆管损伤发生率[14], 但并不表明开放胆囊切除术就会降低此类患者胆管损伤发生率. 而高龄, 剖腹手术史与中转开腹相关[15], 因此就断定这样的病人要优先考虑开放手术也绝非合理. 事实是, 当今对高龄、有腹部手术史患者开展腹腔镜手术已再常规不过, 即便需要中转开腹, 只要适时主动"阶段性转换", 仍可实现外科微创化[2]. 如此看来, 识别上述风险从而评估手术安全性固然重要, 但作为外科医生我们更应该思考的还是面对风险LC病人是应该迎难而上还是相机而变.
另外, 外科医生也是影响LC安全性的重要因素. 诸如LC的预后与医疗单位年均完成例数相关[16]. 在医源性胆管损伤病例中, 高达97%的原因并不是技术因素, 而是源于误判[17]. 这也正是我们常常感慨的: 自认为简单的LC却更容易发生胆道损伤. 因此, 往往"一台顺利的LC"才是医生噩梦的开始. 而"定式思维"下初次误判后的二次损伤才是患者噩梦的开始.
起病时间、局部解剖条件通常是影响胆囊切除术是否选择腹腔镜决策的关键因素. 因此, 东京指南(Tokyo Guidelines, TG)作为国际上最早发布, 并被广泛认可的胆道感染诊治指南, 鉴于起病时间及疾病严重程度, 将急性胆囊炎分为GradeⅠ、Ⅱ、Ⅲ, 即轻、中、重三度, 当出现白细胞高于18000/mm3; 右上腹肿块; 病程超过 3 d; 局部炎症明显等一项时即定义为Grade Ⅱ, 当出现心血管系统、神经系统、意识障碍、呼吸系统、肾脏功能、肝脏功能、造血系统等一个器官系统功能障碍时即定义为Grade Ⅲ. 由于这一分级系统是预测病人预后的重要标准, 诸多研究表明其与中转开腹、住院时间、术中胆管损伤及术后并发症相关[18], 因此被广泛接受.
既往研究表明起病至LC超过4 d与LC风险相关[13]. 因此在较长一段时间, 各国的共识都是将起病不超过3 d作为LC的适应症[19]. 在最新版TG18中, 基于最新证据, 只要病人合并症及身体状况允许, 起病后尽早LC取代了开放胆囊切除术被广泛推荐, 且手术时机由原来起病3 d延长到7 d, 甚至提及不再考虑起病时间[20]. 这与我们研究结果相一致, 与传统起病3 d内作为手术时机不同的是, 起病7天内由于处于疾病缓解期且黏连不重, 并不会增加手术并发症, 且可以明显缩短住院时间、降低医疗费用, 并避免等待手术期间再次发作或需急诊手术而增加手术风险, 何况疾病严重程度与起病时间并不呈绝对的正相关[12]. Grade Ⅱ-Ⅲ病人, TG18中不再是胆囊切除术的禁忌证, 且强调LC优于开放胆囊切除术, 均建议早期行LC, 对于不能耐受手术的情况下才考虑胆道引流. 国际权威的世界急诊外科学会指南更是将早期LC的概念定义为起病10 d以内, 而除了休克或不能耐受麻醉的病人均应尝试LC, 解剖不清晰、胆囊三角区出血或可疑胆管损伤时才建议行胆囊大部分切除或中转开腹[21]. 可见, 愈来愈多的证据表明LC并不存在绝对的禁忌症, 相反对不同类型的胆囊炎LC都较开放胆囊切除术具有微创优势, 早期LC都值得考虑.
事实证明术中误判是造成LC术中副损伤的根本原因. 为提高LC的技术安全性, 强化辨清解剖关系, 避免误判, 应强调遵循如下技术规范并辨识解剖标志.
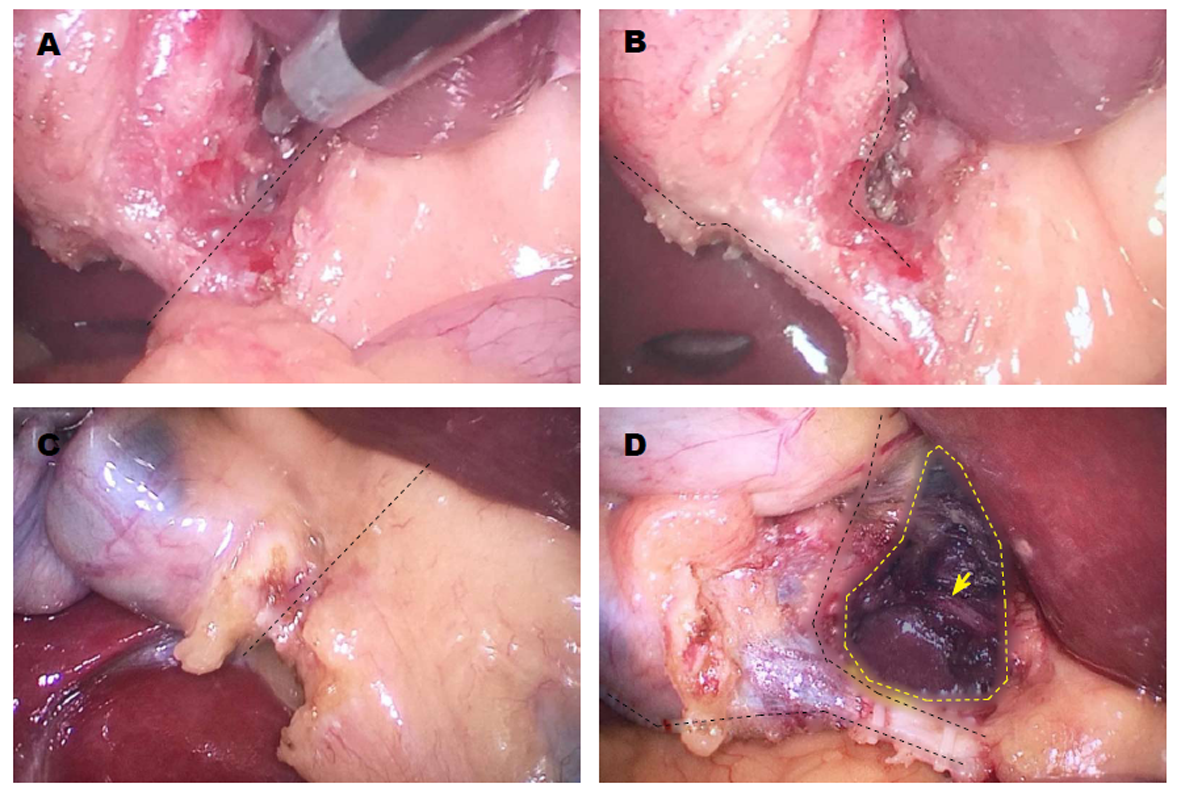
漏斗(infundibular-cystic)技术目前仍是最常采用的技术[22]. 其更强调解剖学合理性的识别, 完成胆囊三角前、后方游离后, 向胆囊追溯, 当看到逐渐膨大, 形如漏斗样的胆囊壶腹部时即可判断识别了胆囊管[22,23](图1).
CVS(critical view of safety)技术最早由美国Strasberg教授于2005年提出, 其强调辨清胆囊管及胆囊动脉是汇入胆囊的唯独两个管道[23]. 其技术细节包括(1)完全镂空胆囊三角区; (2)游离胆囊床的下1/3; (3)可见胆囊管、胆囊动脉及胆囊床下部分; (4)辨清胆囊管及胆囊动脉前不进行任何夹闭与离断; ⑤不强求游离显露胆总管[24](图1).
Rouviere沟和肝Ⅳ段底部是LC的有效解剖标志. Rouviere沟在82%的患者中可见, 其指向胆囊颈部, 与肝Ⅳ段底部的假想连线多位于胆总管前方[25]. 因此, LC操作, 特别是当胆囊三角区辨识不清时, 不应超越此解剖标志线(图1).
但正如"Do we practice what we teach?"所言[24], 这些安全进行LC的技术规范并未得到普及[26], 在开展LC的外科医生中高达75%未遵循CVS技术[24]. 因此, 必须强调的是LC操作中我们应时刻恪守外科的基本原则.
我想每一个珍藏于外科医生心底的病例, 都有不能释怀的细节原因. 堤溃蚁穴、功亏一篑的窘境更应敦促我们关注外科的每一细节. LC同样如此, 如研究表明能量外科器械的应用明显增加了LC并发症[27]. 当然这并不意味着我们要重回"冷兵器"时代, 但至少告诫我们应该思考如何合理应用能量器械的问题. 诸如当手术中遇到活动性出血时, 应该首先予以纱布压迫止血, 而不是盲目钳夹, 甚至电凝止血, 当出血有效控制, "变面为点"时, 应力求一次确切夹闭, 尽量避免电凝止血, 因为此时电凝往往无效, 更多情况下会愈发不可收拾. 另外LC术后外科夹侵袭进入胆总管乃至十二指肠的例子已不乏报道[28,29]. 具体原因虽尚不清楚, 但这并不单纯是外科夹为异物及可否吸收的问题. 因为我们并未见到太高的发生率. 外科细节恐怕仍不应忽视, 如外科夹型号是否合适, 避免夹闭时压榨过紧或组织扭转造成缺血坏死; 减少不必要的外科夹的应用, 特别是避免直接伤及胆总管; 注重无菌操作, 避免腹腔残留结石, 果断放置引流, 防止周围反复感染造成的外科夹脱落或侵袭; 特别是距胆总管0.5 cm离断胆囊管一直是传统外科中遵循的基本原则, 而LC手术中由于放大作用、牵拉效应, 夹闭胆囊管后外科夹距离胆总管过近, 甚至压迫胆总管的情况时而有之. "Old is still gold"[30]. 我们还是应该强调胆囊管周围游离应该适度, 避免游离过度导致胆道缺血, 游离不足导致外科夹压迫胆总管. 能量外科设备坚持应用小功率, 能切不凝. 减少对胆道周围血管网的破坏, 特别是层次难于辨识、视野不清时, 及时调整腹腔镜视角、禁忌大束离断, 谨记先易后难, 小步快跑, 逐渐深入的原则.
对外科医生而言, 也许用"一把钥匙开一把锁"已经是最简单的解决问题的方式. 但现实并非如此, 因为没有一个技术方法可以安全地适用于开展同一术式的所有病人. 漏斗技术作为LC手术中最为广泛应用的技术, 最近研究就表明其并非绝对安全. 不论急性还是慢性胆囊炎患者都可以因为胆囊水肿或胆囊三角区挛缩而遮挡、隐藏胆囊管, 将胆总管误判为胆囊管, 造成副损伤[23]. 可见, 用多把钥匙共开一把锁, 亦即综合应用多种技术进行LC才更为安全. 诸如在常规LC时, 可以综合应用漏斗技术、CVS技术及解剖标志, 在任何管道离断时要考虑"延迟策略", 即在辨识清楚前不进行任何离断、准备离断前再次思索辨识解剖学的合理性. 在困难LC时, 灵活适时变通, 不一味追求胆囊三角区镂空与腹腔镜下完成, 合理理性思维[2]. 如胆囊三角区解剖不清, 可考虑逆行切除策略, 如仍无法辨识胆囊管、肝总管、胆总管、胆囊动脉、肝右动脉等重要解剖结构, 遵循Delphi共识[31], 果断行胆囊大部切除、中转开腹、胆囊造瘘等替代术式. 对胆道损伤风险高的患者行术中胆道造影、吲哚氰绿荧光显像、术中超声及胆道探查. 一旦出现医源性胆道损伤乃至合并血管损伤, 最佳处理方式是请求外援, 因为面对窘境, 理性远比焦躁重要, 医疗安全远比医者荣辱重要, 适时变通远比迎难而上重要.
总之, LC适应症虽愈加广泛, 但尚非足够安全, 仍充满风险与挑战, 探讨如何安全进行LC的问题, 我们仍应强调恪守原则、注重细节、适时变通, 考虑"延迟策略", 意即在管道判别、管道离断等关键环节前都要容许反复辨别, 能迟不早; 组织游离过程中也要对扶镜助手有所等待迁就, 及时调整, 从而避免定式思维、重叠视野下的误判.
学科分类: 胃肠病学和肝病学
手稿来源地: 黑龙江省
同行评议报告分类
A级 (优秀): 0
B级 (非常好): B, B
C级 (良好): C, C
D级 (一般): 0
E级 (差): 0
编辑: 崔丽君 电编:张砚梁
| 4. | Pucher PH, Brunt LM, Davies N, Linsk A, Munshi A, Rodriguez HA, Fingerhut A, Fanelli RD, Asbun H, Aggarwal R; SAGES Safe Cholecystectomy Task Force. Outcome trends and safety measures after 30 years of laparoscopic cholecystectomy: a systematic review and pooled data analysis. Surg Endosc. 2018;32:2175-2183. [PubMed] [DOI] |
| 7. | A prospective analysis of 1518 laparoscopic cholecystectomies. The Southern Surgeons Club. N Engl J Med. 1991;324:1073-1078. [PubMed] [DOI] |
| 8. | Alexander HC, Bartlett AS, Wells CI, Hannam JA, Moore MR, Poole GH, Merry AF. Reporting of complications after laparoscopic cholecystectomy: a systematic review. HPB (Oxford). 2018;20:786-794. [PubMed] [DOI] |
| 9. | Parrilla P, Robles R, Varo E, Jiménez C, Sánchez-Cabús S, Pareja E; Spanish Liver Transplantation Study Group. Liver transplantation for bile duct injury after open and laparoscopic cholecystectomy. Br J Surg. 2014;101:63-68. [PubMed] [DOI] |
| 10. | Sotiropoulos GC, Tsaparas P, Kykalos S, Machairas N, Molmenti EP, Paul A; -. From Laparoscopic Cholecystectomy to Liver Transplantation: When the Gallbladder Becomes the Pandora s Box. Chirurgia (Bucur). 2016;111:450-454. [PubMed] [DOI] |
| 13. | Inoue K, Ueno T, Douchi D, Shima K, Goto S, Takahashi M, Morikawa T, Naitoh T, Shibata C, Naito H. Risk factors for difficulty of laparoscopic cholecystectomy in grade II acute cholecystitis according to the Tokyo guidelines 2013. BMC Surg. 2017;17:114. [PubMed] [DOI] |
| 14. | Chung YH, Kim DJ, Kim IG, Kim HJ, Chon SE, Jeon JY, Jung JP, Jeong JC, Kim JS, Yun EJ. Relationship between the risk of bile duct injury during laparoscopic cholecystectomy and the types of preoperative magnetic resonance cholangiopancreatiocography (MRCP). Korean J Hepatobiliary Pancreat Surg. 2012;16:17-23. [PubMed] [DOI] |
| 15. | Al Masri S, Shaib Y, Edelbi M, Tamim H, Jamali F, Batley N, Faraj W, Hallal A. Predicting Conversion from Laparoscopic to Open Cholecystectomy: A Single Institution Retrospective Study. World J Surg. 2018;42:2373-2382. [PubMed] [DOI] |
| 16. | Harrison EM, O'Neill S, Meurs TS, Wong PL, Duxbury M, Paterson-Brown S, Wigmore SJ, Garden OJ. Hospital volume and patient outcomes after cholecystectomy in Scotland: retrospective, national population based study. BMJ. 2012;344:e3330. [PubMed] [DOI] |
| 17. | Way LW, Stewart L, Gantert W, Liu K, Lee CM, Whang K, Hunter JG. Causes and prevention of laparoscopic bile duct injuries: analysis of 252 cases from a human factors and cognitive psychology perspective. Ann Surg. 2003;237:460-469. [PubMed] [DOI] |
| 18. | Yokoe M, Hata J, Takada T, Strasberg SM, Asbun HJ, Wakabayashi G, Kozaka K, Endo I, Deziel DJ, Miura F. Tokyo Guidelines 2018: diagnostic criteria and severity grading of acute cholecystitis (with videos). J Hepatobiliary Pancreat Sci. 2018;25:41-54. [PubMed] [DOI] |
| 19. | Miura F, Takada T, Strasberg SM, Solomkin JS, Pitt HA, Gouma DJ, Garden OJ, Büchler MW, Yoshida M, Mayumi T. TG13 flowchart for the management of acute cholangitis and cholecystitis. J Hepatobiliary Pancreat Sci. 2013;20:47-54. [PubMed] [DOI] |
| 20. | Okamoto K, Suzuki K, Takada T, Strasberg SM, Asbun HJ, Endo I, Iwashita Y, Hibi T, Pitt HA, Umezawa A. Tokyo Guidelines 2018: flowchart for the management of acute cholecystitis. J Hepatobiliary Pancreat Sci. 2018;25:55-72. [PubMed] [DOI] |
| 21. | Ansaloni L, Pisano M, Coccolini F, Peitzmann AB, Fingerhut A, Catena F, Agresta F, Allegri A, Bailey I, Balogh ZJ. Erratum to: 2016 WSES guidelines on acute calculous cholecystitis. World J Emerg Surg. 2016;11:52. [PubMed] [DOI] |
| 22. | Daly SC, Deziel DJ, Li X, Thaqi M, Millikan KW, Myers JA, Bonomo S, Luu MB. Current practices in biliary surgery: Do we practice what we teach? Surg Endosc. 2016;30:3345-3350. [PubMed] [DOI] |
| 23. | Strasberg SM, Eagon CJ, Drebin JA. The "hidden cystic duct" syndrome and the infundibular technique of laparoscopic cholecystectomy--the danger of the false infundibulum. J Am Coll Surg. 2000;191:661-667. [PubMed] [DOI] |
| 24. | Strasberg SM, Hertl M, Soper NJ. An analysis of the problem of biliary injury during laparoscopic cholecystectomy. J Am Coll Surg. 1995;180:101-125. [PubMed] |
| 25. | Wakabayashi G, Iwashita Y, Hibi T, Takada T, Strasberg SM, Asbun HJ, Endo I, Umezawa A, Asai K, Suzuki K. Tokyo Guidelines 2018: surgical management of acute cholecystitis: safe steps in laparoscopic cholecystectomy for acute cholecystitis (with videos). J Hepatobiliary Pancreat Sci. 2018;25:73-86. [PubMed] [DOI] |
| 26. | Hibi T, Iwashita Y, Ohyama T, Honda G, Yoshida M, Takada T, Han HS, Hwang TL, Shinya S, Suzuki K. The "right" way is not always popular: comparison of surgeons' perceptions during laparoscopic cholecystectomy for acute cholecystitis among experts from Japan, Korea and Taiwan. J Hepatobiliary Pancreat Sci. 2017;24:24-32. [PubMed] [DOI] |
| 27. | Agarwal BB, Agarwal N, Agarwal KA, Goyal K, Nanvati JD, Manish K, Pandey H, Sharma S, Ali K, Mustafa ST. Outcomes of laparoscopic cholecystectomy done with surgical energy versus done without surgical energy: a prospective-randomized control study. Surg Endosc. 2014;28:3059-3067. [PubMed] [DOI] |
| 28. | Ray S, Bhattacharya SP. Endoclip migration into the common bile duct with stone formation: a rare complication after laparoscopic cholecystectomy. JSLS. 2013;17:330-332. [PubMed] [DOI] |
| 29. | Hong T, Xu XQ, He XD, Qu Q, Li BL, Zheng CJ. Choledocho-duodenal fistula caused by migration of endoclip after laparoscopic cholecystectomy. World J Gastroenterol. 2014;20:4827-4829. [PubMed] [DOI] |
| 30. | Keens KL, Pursnani KG, Ward JB, Date RS. Old is still gold. BMJ Case Rep. 2013;2013:pii: bcr2012007798. [PubMed] [DOI] |
| 31. | Iwashita Y, Hibi T, Ohyama T, Umezawa A, Takada T, Strasberg SM, Asbun HJ, Pitt HA, Han HS, Hwang TL. Delphi consensus on bile duct injuries during laparoscopic cholecystectomy: an evolutionary cul-de-sac or the birth pangs of a new technical framework? J Hepatobiliary Pancreat Sci. 2017;24:591-602. [PubMed] [DOI] |