修回日期: 2015-12-01
接受日期: 2015-12-15
在线出版日期: 2016-01-28
目的: 比较经皮经肝胃静脉曲张栓塞术(percutaneous transhepatic variceal embolization, PTVE)和内镜下组织胶注射术(gastric variceal obturation, GVO)治疗胃静脉曲张出血的安全性和远期疗效以及预测影响再出血和死亡的风险因素.
方法: 纳入肝硬化胃底静脉曲张破裂出血行PTVE或GVO患者118例, 比较两种手术治疗后患者再出血率、生存率和并发症的情况, 采用COX回归分析模型探讨影响再出血和死亡的独立预测因素.
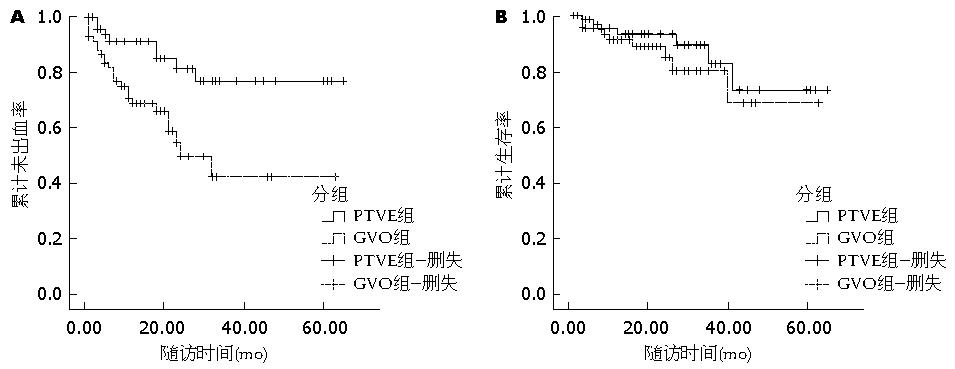
结果: PTVE组(n = 51例)随访25.86 mo±7.67 mo, 8例(15.7%)发生再出血, 6例(11.8%)死亡; GOV组(n = 67例)随访19.85 mo±13.12 mo, 25(37.3%)例发生再出血, 9例(13.4%)死亡. 两组再出血率差异有统计学意义(χ2 = 6.723, P = 0.013); PTVE组患者1年、2年、3年累计未出血发生率分别为91%、81.3%、76.7%, 而GOV组患者1年、2年、3年累计未出血发生率分别为68.6%、49.5%、42.4%, 差异有统计学意义(P = 0.004). 两组死亡率差异无统计学意义(χ2 = 0.073, P = 0.788); PTVE组患者1年、2年、3年累计生存率分别为93.4%、89.6%、73.6%, 而GOV组患者1年、2年、3年累计生存率分别为91.3%、84.9%、68.9%, 差异无统计学意义(P = 0.46). 影响再出血发生率的因素有: 治疗方式(P = 0.006)、Child分级(P = 0.022)、HVPG>16 mmHg(P = 0.039)、脾栓或脾切(P = 0.000)和红色征(P = 0.003); Child分级是影响生存率唯一预测因子(P = 0.001). 两组并发症发生率无统计学差异(χ2 = 0.249, P = 0.705).
结论: 从远期疗效看, PTVE优于内镜下组织胶注射, 是安全且有效治疗胃静脉曲张的方法.
核心提示: 经皮经肝胃静脉曲张栓塞术(percutaneous transhepatic variceal embolization)因广泛和持久栓塞曲张静脉, 优于内镜下组织胶注射, 降低了胃静脉曲张远期再出血的发生率.
引文著录: 李晶, 王广川, 胡锦华, 崔屹, 张春清. 治疗胃静脉曲张出血的经皮经肝栓塞术和内镜下组织胶注射术比较及预测影响再出血和死亡的风险因素. 世界华人消化杂志 2016; 24(3): 408-414
Revised: December 1, 2015
Accepted: December 15, 2015
Published online: January 28, 2016
AIM: To compare the safety and long-term efficacy of percutaneous transhepatic variceal embolization (PTVE) with 2-octyl-cyanoacrylate (2-OCA) and endoscopic gastric variceal obturation (GVO) with an injection of 2-OCA for gastric variceal rebleeding, and to identify risk factors for rebleeding and mortality in gastric varices.
METHODS: One hundred and eighteen patients with cirrhosis and gastric variceal bleeding were recruited. All patients underwent either endoscopic 2-OCA (GVO) or PTVE using 2-OCA. Rebleeding rate, survival rate and complications were compared between the two groups (PTVE and GVO). COX regression analysis was used to detect possible independent predictors of variceal rebleeding and death.
RESULTS: Of 51 patients who received PTVE, during the mean follow-up duration of 25.86 mo ± 17.67 mo, rebleeding occurred in 8 (15.7%) patients, and 6 (11.8%) patients died. Of 67 patients who received GVO, during the mean follow-up period of 19.85 months ± 13.12 months, rebleeding occurred in 25 (37.3%) patients, and 9 (13.4%) patients died. The rebleeding rates of the two groups had a significant difference (χ2 = 6.723, P = 0.013). The cumulative rebleeding-free rates at 1, 2 and 3 years were 91%, 81.3% and 76.7%, respectively, in the PTVE group, and 68.6%, 49.5% and 42.4%, respectively, in the GVO group (P = 0.004). The survival rates of the two groups had no significant difference (χ2 = 0.073, P = 0.788). The cumulative survival rates at 1, 2 and 3 years were 93.4%, 89.6%, and 73.6%, respectively, in the PTVE group, and 91.3%, 84.9% and 68.9%, respectively, in the GVO group. The survival rates were not significantly different between the two groups (P = 0.46). Cox analysis revealed that choice of treatment (P = 0.006), Child-Pugh classification (P = 0.022), HVPG > 16 mmHg (P = 0.039), partial splenic embolization or splenectomy (P = 0.000), and red color sign (P = 0.003) were independent factors for predicting rebleeding. Child-Pugh classification was the most significant prognostic factor for survival (P = 0.001). The incidence of complications was similar between the two groups (χ2 = 0.249, P = 0.705).
CONCLUSION: In the long run, PTVE with 2-OCA is superior to endoscopic 2-OCA injection for preventing gastric variceal rebleeding, and PTVE with 2-OCA is considered a safe and effective method for the treatment of gastric varices.
- Citation: Li J, Wang GC, Hu JH, Cui Y, Zhang CQ. Comparison of percutaneous transhepatic variceal embolization and endoscopic cyanoacrylate injection for gastric variceal rebleeding and identification of risk factors for rebleeding and mortality in gastric varices. Shijie Huaren Xiaohua Zazhi 2016; 24(3): 408-414
- URL: https://www.wjgnet.com/1009-3079/full/v24/i3/408.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v24.i3.408
肝硬化门静脉高压患者胃静脉曲张发生率达18%-70%[1], 尽管胃静脉曲张破裂出血的发生率低, 但出血比食管静脉曲张破裂更加严重, 有较高的再出血率和死亡率[2]. 近年来指南和共识均推荐内镜下胃静脉曲张组织胶注射(gastric variceal obliteration, GVO)作为胃静脉曲张破裂出血的一线治疗方案[3], 但远期再出血率很高[4]; 此外, 伴胃肾分流的患者存在异位栓塞的风险[5]. 经皮经肝胃静脉曲张栓塞术(percutaneous transhepatic variceal embolization, PTVE)因同时栓塞曲张静脉和供血静脉, 从而能彻底消除静脉曲张, 被认为是一种安全、有效的方法[6], 但目前并未广泛使用, 他的远期临床疗效也需进一步研究. 本研究回顾性分析PTVE和GVO治疗胃静脉曲张出血的安全性和远期有效率有无差异以及预测影响再出血和死亡的风险因素, 为胃静脉曲张破裂出血治疗选择提供临床依据.
本研究收集山东省立医院消化科2010-04/2015-08因肝硬化胃底静脉曲张破裂出血行PTVE或GVO患者142例, 因24例患者失访, 最终纳入118例. 纳入标准为: (1)根据实验室、影像学检查或肝组织活检诊断为肝硬化; (2)急性上消化道出血经生长抑素或血管加压素等药物治疗后出血稳定或既往3 mo内有上消化道出血病史; (3)术前内镜检查证实重度胃底静脉曲张, 并除外食管静脉曲张出血、消化性溃疡出血. 排除标准: (1)出血行TIPSS术或内镜下硬化剂注射者; (2)合并肝癌或其他恶性肿瘤; (3)门静脉严重狭窄阻塞者; (4)肝性脑病>Ⅱ级; (5)合并肝肾综合症; (6)PT>25有明显出血倾向者; (7)严重的高血压、冠心病, 呼吸、循环衰竭. 本研究术前行强化计算机断层扫描(computed tomography, CT)+门静脉血管成像, 注意有无粗大的门-腔分流, 尤其是胃肾分流, 证实有粗大胃肾分流的患者优先行PTVE术, 无或胃肾分流细小患者优先行EVO. 除此之外, 充分告知患者两种手术操作方法、风险及并发症, 由患者自主选择治疗方式, 并签署手术同意书.
1.2.1 PTVE操作: B超引导下经皮经肝穿刺至门静脉分支后, 在X线监视下, 用5 F Cobra导管插入脾静脉和门静脉, 造影评估胃曲张静脉的供应血管. 若无粗大胃肾分流, 根据曲张静脉容积、血流速度, 注入适量TH胶, 使其堵塞曲张静脉及供血静脉; 对有粗大胃肾分流、曲张静脉血流速度快的患者, 先经右股静脉穿刺、在左肾静脉中插入6 F球囊导管, 阻断左肾静脉及曲张静脉内血流, 再经门静脉内导管行组织胶栓塞, 以避免组织胶异位栓塞. 术后再次行脾门静脉造影, 评估曲张静脉是否闭塞成功. 如仍存在其他供血静脉(如胃短静脉、胃后静脉), 重复以上操作直至曲张静脉及所有供血静脉完全闭塞.
1.2.2 GVO操作: 采用Olympus胃镜, 内镜检查确定曲张静脉注射点, 采用硬化剂-组织胶-硬化剂"三明治"法, 穿刺针刺入曲张静脉内快速注入组织胶1-2 mL, 再迅速注入硬化剂1.5 mL; 导管触摸血管以评估血管的硬度, 若静脉曲张仍触感柔软, 可重复上述步骤, 直至曲张静脉质地坚硬、血管完全闭塞. 如有必要, 可在首次治疗2-3 wk后再次注射.
1.2.3 随访: 术后1-3 mo、6 mo及之后每半年行内镜检查, 观察静脉曲张消除或缓解情况, 是否复发. 对于发生再出血的患者, 内镜检查证实食管胃底静脉曲张破裂出血后可根据情况行内镜下套扎、组织胶注射、TIPSS或外科手术. 术后1 mo行腹部CT和门静脉造影, 其后1次/6 mo, 观察组织胶分布和有无门静脉血栓形成. 本试验采用门诊和电话随访, 记录患者病史、体格检查和实验室检查; 出血时间、原因; 死亡时间、原因和并发症.
统计学处理 采用SPSS19.0软件进行统计学分析, 所有结果均表达为mean±SD或百分比; 两组数值变量比较采用两独立样本t检验, 两组分类变量比较采用χ2检验及Fisher确切概率法. 两组再出血率和生存率分析采用Kaplan-Meier法, 进一步组间比较采用Log-rank检验; 探讨影响再出血和死亡的独立预测因素采用COX回归模型分析. P<0.05为差异具有统计学意义.
本次试验最终纳入118例, 行PTVE治疗有51例, GVO治疗有67例. 平均随访时间: PTVE组为25.86 mo±17.67 mo, GOV组为19.85 mo±13.12 mo. 经统计学分析, 两组患者一般情况比较无明显差异(表1).
| 分组 | PTVE组(n = 51) | GVO组(n = 67) | 检验值 | P值 |
| 平均年龄(岁) | 50.43±11.59 | 52.91±11.46 | t = -1.159 | 0.249 |
| 性别(男/女) | 30/21 | 49/18 | χ2 = 2.680 | 0.102 |
| 门脉高压病因 | χ2 = 0.906 | 0.950 | ||
| HBV | 35 | 44 | ||
| HCV | 4 | 7 | ||
| 酒精性肝硬化 | 5 | 5 | ||
| 自免肝肝硬化 | 4 | 5 | ||
| 其他 | 3 | 6 | ||
| 胃静脉曲张大小(F2/F3) | 28/23 | 43/24 | χ2 = 1.040 | 0.346 |
| 胃静脉曲张分型(GOV2/IGV1) | 42/9 | 53/14 | χ2 = 0.195 | 0.815 |
| HVPG(mmHg) | 15.95±4.72 | 13.95±6.27 | t = 1.258 | 0.213 |
| 有无红色征(有/无) | 26/25 | 36/31 | χ2 = 0.880 | 0.853 |
| HB(g/L) | 84.68±25.30 | 93.31±26.27 | t = -1.786 | 0.077 |
| WBC(1×109/L) | 3.75±2.78 | 3.91±2.28 | t = -0.349 | 0.728 |
| PLT(1×109/L) | 104.00±82.55 | 142.18±246.66 | t = -1.06 | 0.291 |
| ALT(U/L) | 45.29±90.70 | 36.47±30.23 | t = 0.74 | 0.461 |
| AST(U/L) | 68.16±185.33 | 46.77±35.34 | t = 0.917 | 0.361 |
| TBIL(μmol/L) | 23.23±12.83 | 26.12±23.19 | t = -0.802 | 0.424 |
| ALB(g/L) | 33.66±6.52 | 32.93±5.88 | t = 0.635 | 0.527 |
| BUN(mmol/L) | 5.63±2.49 | 5.83±2.70 | t = -0.406 | 0.685 |
| PT(s) | 14.80±1.71 | 14.75±2.10 | t = 0.143 | 0.886 |
| Child分级(A/B/C) | 24/24/3 | 23/34/10 | χ2 = 3.408 | 0.189 |
| 有无腹水(有/无) | 23/28 | 40/27 | χ2 = 2.482 | 0.138 |
| 有无脾栓或脾切(有/无) | 25/26 | 22/45 | χ2 = 3.165 | 0.089 |
PTVE组中, 急症手术4例, 止血率达100%; 21例因有粗大胃肾分流, 行PTVE联合肾静脉球囊封堵. 术中20例栓塞胃冠状静脉、4例栓塞胃左静脉、2例栓塞胃后静脉、5例栓塞胃冠状静脉和胃短静脉、13例栓塞胃冠状静脉和胃后静脉、7例栓塞胃冠状、胃短及胃后静脉. 使用栓塞剂平均为6.63 mL±4.64 mL, 术后门静脉造影示49例(96.01%)患者胃静脉曲张取得完全闭塞. GVO组中, 急症手术5例, 止血率达100%; 使用栓塞剂平均为3.20 mL±1.82 mL. 术后胃静脉曲张消失率为83.6%(56/67), 其中39例行单次栓塞, 17例行多次栓塞.
3 mo内均行胃镜随访, PTVE组中27例曲张静脉完全消失、20例曲张静脉萎缩、4例曲张静脉无明显变化; GVO组中28例曲张静脉完全消失、27例曲张静脉萎缩、12例去曲张静脉无明显变化.
随访期间, PTVE组中8例发生再出血, 3例因胃静脉曲张破裂出血、2例因食管静脉曲张破裂出血、1例因门脉高压性胃病出血、2例因胃溃疡出血. GOV组中25例发生再出血, 11例因胃静脉曲张破裂出血、8例因食管静脉曲张破裂出血、3例因门脉高压性胃病出血、3例因胃溃疡出血. 两组再出血发生率为分别为15.7%和37.3%, 差异有统计学意义(χ2 = 6.723, P = 0.013). Kaplan-Meier分析显示PTVE组患者1年、2年、3年累计未出血发生率分别为91%、81.3%、76.7%; 而GOV组患者1年、2年、3年累计未出血发生率分别为68.6%、49.5%、42.4%; 差异有统计学意义(Log-rank检验, P = 0.004)(图1A). 采用COX回归模型分析可能影响再出血发生率的因素, 变量包括: 性别、年龄、病因、治疗方式、胃静脉曲张分型及大小、红色征、组织胶用量、HVPG、腹水、脾栓或脾切、Child分级. 结果表明: 治疗方式(P = 0.006)、Child分级(P = 0.022)、HVPG>16 mmHg(P = 0.039)、脾栓或脾切(P = 0.000)和红色征(P = 0.003)是再出血的独立预测因素(表2).
| 分组 | OR | 95%CI | P值 |
| 治疗方式 | 3.097 | 1.383-6.934 | 0.006 |
| Child分级 | 1.856 | 1.094-3.149 | 0.022 |
| HVPG>16 mmHg | 2.537 | 1.048-6.142 | 0.039 |
| 脾栓或脾切 | 0.159 | 0.061-0.417 | 0.000 |
| 红色征 | 3.221 | 1.494-6.946 | 0.003 |
随访期间, PTVE组中6例患者死亡, 1例死于出血、1例死于肝癌、4例死于肝衰. GOV组中9例患者死亡, 3例死于出血、4例死于肝癌、2例死于肝衰. 两组死亡率分别为11.8%和13.4%, 差异无统计学意义(χ2 = 0.073, P = 0.788). Kaplan-Meier分析显示PTVE组患者1年、2年、3年累计生存率分别为93.4%、89.6%、73.6%; 而GOV组患者1年、2年、3年累计生存率分别为91.3%、84.9%、68.9%; 差异无统计学意义(Log-rank检验, P = 0.46)(图1B). 采用COX回归模型分析可能影响生存率的因素, 变量包括: 性别、年龄、病因、治疗方式、胃静脉曲张分型及大小、红色征、组织胶用量、HVPG、腹水、脾栓或脾切、Child分级. 结果显示Child分级是影响生存率唯一预测因子(OR = 3.884, 95%CI: 1.697-8.888, P = 0.001).
PTVE组有32例出现并发症, 发热29例、腹痛31例、感染4例、溃疡5例、自发性细菌性腹膜炎6例、腹水18例、门静脉血栓2例; GVO组有39例出现并发症, 发热36例、腹痛37例、感染6例、溃疡7例、自发性细菌性腹膜炎5例、腹水15例、门静脉血栓0例. 两组并发症的发生率无统计学差异(χ2 = 0.249, P = 0.705).
a-氰基丙烯酸正辛酯(TH胶)注入曲张静脉内, 血液迅速固化, 形成血栓后再与组织镶嵌在一起, 达到闭塞管腔的目的[7]. 内镜下注射TH胶主要作用于黏膜下静脉丛, 对胃壁肌层、浆膜层静脉难以彻底栓塞, 内镜治疗短时间内曲张的静脉丛可能又会复发; 而且胃静脉曲张患者多半有胃肾分流存在, 内镜下组织胶栓塞有异位栓塞之虑. PTVE术可以将组织胶注入所有供血静脉、胃壁内的穿支静脉及胃黏膜下的曲张静脉, 因而栓塞更广泛[8]; 本试验PTVE术中组织胶用量大于GVO组, 这也说明PTVE术栓塞范围更广. 若存在粗大胃肾分流道, 可联合行肾静脉球囊封堵, 避免组织胶的异位栓塞. 本研究PTVE组49例(96.01%)胃静脉曲张取得完全闭塞, GVO组胃静脉曲张消失率为83.6%(56/67); 随访中PTVE组和GOV组再出血发生率为分别为15.7%(6/51)和37.3%(25/67), 差异有统计学意义(P = 0.013); 这些结果进一步证实PTVE治疗胃静脉曲张破裂出血较内镜下注胶更加有效.
PTVE术后有较低的再出血风险, 这与PTVE术后曲张静脉及其供血血管的广泛、持久栓塞有关, 该技术在X监视下将组织胶注入曲张静脉、胃底穿支静脉、胃周静脉和所有的供血静脉内, CT也显示胶沉积在所有曲张静脉, 比内镜下注射位置更广泛. 另外, 随访中胃黏膜下的组织胶随时间的推移而消失, 但注射至胃壁、胃底周围曲张静脉及冠状静脉、胃后静脉或胃短静脉等供血静脉中的组织胶能长期滞留, 长期滞留的组织胶能预防曲张静脉的再形成和复发[9].
对本试验118例胃静脉曲张治疗患者进行影响再出血和死亡的多因素分析. 根据COX回归模型分析, 研究发现治疗方式(P = 0.006)、Child分级(P = 0.022)、HVPG>16 mmHg(P = 0.039)、脾栓或脾切(P = 0.000)和红色征(P = 0.003)是独立的再出血预测因素. 既往有研究表明胃静脉曲张破裂出血的风险因素有曲张静脉大小、曲张静脉位置和红色征[10]. 肝硬化失代偿期患者, HVPG>16 mmHg是临床不良预后的重要指标[11], 可能会引起静脉栓塞后再出血. 段旭华等[12]研究表明PTVE术后门静脉压力较术前明显升高, 而PTVE术后行脾栓治疗能有效降低因PTVE导致的门静脉压力增高; 同时, 脾栓塞后脾功能亢进得以缓解, 血小板升高; 这些因素降低了再出血的风险, 说明脾栓是保护指标. 许多研究[13,14]同样证实Child分级是预测再出血的因素.
本研究PTVE组中6例死亡, GOV组中9例死亡, 两组死亡率分别为11.8%和13.4%, 差异无统计学意义(P = 0.788). 说明PTVE术虽然能减少再出血风险, 但对生存率没有影响. 根据COX回归模型分析显示Child分级是影响生存率唯一预测因子(P = 0.001). 我们发现再出血和生存率的预测因素不同, 尽管出血可能引起死亡, 但死亡不仅因为出血引起, 他主要受本身肝脏疾病影响[15]. Amitrano等[16]证实Child C级是早期再出血和死亡的主要独立预测因素, 与本实验研究结果一致.
异位栓塞是组织胶注射最严重的并发症, 发生率低[17]. 本研究中两组未发生异位栓塞, 可能是因为PTVE组采取"经肾静脉阻断血流"的定位栓塞技术, 未发生顺流和逆流造成严重栓塞; GOV组采用未稀释TH胶, 注入血管内, 血液迅速固化, 未造成全身性栓塞. 两组患者并发症无统计学差异, 主要为发热和腹痛, 术后积极抗感染、支持和对症处理后均缓解.
总之, 因PTVE广泛和持久栓塞曲张静脉, 较好的控制了急性出血, 降低了再出血率. 故从远期疗效看, PTVE优于内镜下组织胶注射, 是胃静脉曲张患者、尤其是合并胃肾分流患者安全且有效的治疗方法.
门静脉高压是肝硬化常见并发症, 可引起食管胃底静脉曲张破裂出血. 虽然胃静脉曲张破裂出血的发生率很低, 但出血比食管静脉曲张破裂更加严重, 有较高的再出血率和死亡率. 目前内镜下胃静脉曲张组织胶注射术是其一线治疗方案, 但经皮经肝胃静脉曲张栓塞术(percutaneous transhepatic variceal embolization, PTVE)也开始逐步应用.
白彬, 主任医师, 哈尔滨医科大学附属第二医院介入科; 冯茂辉, 副教授, 主任医师, 武汉大学中南医院肿瘤外科
目前国内开始重视胃静脉曲张的介入治疗, PTVE是一种较新的技术和方法, 是研究热点; 降低胃静脉曲张再出血率是临床上较为关注的问题和研究方向.
吴蕾等的研究同样证实PTVE治疗胃静脉曲张优于内镜下组织胶注射术, 但样本量较小; 且并未详细对再出血率和生存率进行多因素预测.
本研究通过大样本回顾性研究, 比较PTVE和内镜下组织胶注射术(gastric variceal obturation, GVO)治疗胃静脉曲张的远期疗效, 证实PTVE优于GVO; 并预测影响再出血率及生存率的因素, 为临床评估患者预后提供依据.
本研究显示因PTVE广泛和持久栓塞曲张静脉, 较好控制了急性出血, 降低了再出血的发生率, 同时也适用于合并胃肾分流的患者, 是一种安全且有效的治疗胃静脉曲张的方法, 具有一定的应用前景.
异位栓塞: 是内镜下胃静脉曲张组织胶注射严重的并发症, 包括肺动脉、门静脉、肾静脉栓塞、脾栓塞、脑栓塞、冠状静脉及肾上腺的栓塞等. 目前报道最多的是肺部栓塞, 可出现肺炎、胸水、憋喘、呼吸困难等症状.
PTVE目前是一种较新的技术和方法, 是热门话题, 值得探讨; 研究与GVO远期疗效比较, 并探讨影响再出血及死亡的因素, 证实了PTVE优于内镜下组织胶注射, 尤其是合并胃肾分流的患者, 具有一定的临床应用意义.
编辑: 于明茜 电编: 都珍珍
| 1. | Kang EJ, Jeong SW, Jang JY, Cho JY, Lee SH, Kim HG, Kim SG, Kim YS, Cheon YK, Cho YD. Long-term result of endoscopic Histoacryl (N-butyl-2-cyanoacrylate) injection for treatment of gastric varices. World J Gastroenterol. 2011;17:1494-1500. [PubMed] [DOI] |
| 2. | Ryan BM, Stockbrugger RW, Ryan JM. A pathophysiologic, gastroenterologic, and radiologic approach to the management of gastric varices. Gastroenterology. 2004;126:1175-1189. [PubMed] [DOI] |
| 3. | Garcia-Tsao G, Sanyal AJ, Grace ND, Carey W. Prevention and management of gastroesophageal varices and variceal hemorrhage in cirrhosis. Hepatology. 2007;46:922-938. [PubMed] [DOI] |
| 4. | Hou MC, Lin HC, Lee HS, Liao WC, Lee FY, Lee SD. A randomized trial of endoscopic cyanoacrylate injection for acute gastric variceal bleeding: 0.5 mL versus 1.0 mL. Gastrointest Endosc. 2009;70:668-675. [PubMed] [DOI] |
| 5. | Kazi S, Spanger M, Lubel J. Education and imaging: gastrointestinal: pulmonary embolism of cyanoacrylate glue following endoscopic injection of gastric varices. J Gastroenterol Hepatol. 2012;27:1874. [PubMed] [DOI] |
| 6. | Zhang CQ, Liu FL, Liang B, Xu HW, Xu L, Feng K, Liu ZC. A modified percutaneous transhepatic varices embolization with 2-octyl cyanoacrylate in the treatment of bleeding esophageal varices. J Clin Gastroenterol. 2009;43:463-469. [PubMed] [DOI] |
| 10. | Triantafyllou M, Stanley AJ. Update on gastric varices. World J Gastrointest Endosc. 2014;6:168-175. [PubMed] [DOI] |
| 11. | Suk KT. Hepatic venous pressure gradient: clinical use in chronic liver disease. Clin Mol Hepatol. 2014;20:6-14. [PubMed] [DOI] |
| 12. | 段 旭华, 韩 新巍, 任 建庄, 徐 苗, 黄 郭灏, 张 凯, 张 萌帆, 陈 鹏飞. 经皮胃冠状静脉栓塞术序贯脾栓塞治疗肝硬化消化道大出血的疗效观察. 中华肝脏病杂志. 2015;23:372-375. |
| 13. | Tantau M, Crisan D, Popa D, Vesa S, Tantau A. Band ligation vs. N-Butyl-2-cyanoacrylate injection in acute gastric variceal bleeding: a prospective follow-up study. Ann Hepatol. 2013;13:75-83. [PubMed] |
| 14. | Wang J, Tian XG, Li Y, Zhang CQ, Liu FL, Cui Y, Liu JY. Comparison of modified percutaneous transhepatic variceal embolization and endoscopic cyanoacrylate injection for gastric variceal rebleeding. World J Gastroenterol. 2013;19:706-714. [PubMed] [DOI] |
| 15. | Zhao JR, Wang GC, Hu JH, Zhang CQ. Risk factors for early rebleeding and mortality in acute variceal hemorrhage. World J Gastroenterol. 2014;20:17941-17948. [PubMed] |
| 16. | Amitrano L, Guardascione MA, Manguso F, Bennato R, Bove A, DeNucci C, Lombardi G, Martino R, Menchise A, Orsini L. The effectiveness of current acute variceal bleed treatments in unselected cirrhotic patients: refining short-term prognosis and risk factors. Am J Gastroenterol. 2012;107:1872-1878. [PubMed] [DOI] |
| 17. | Tian X, Wang Q, Zhang C, Liu F, Cui Y, Liu F, Liu J. Modified percutaneous transhepatic variceal embolization with 2-octylcyanoacrylate for bleeding gastric varices: long-term follow-up outcomes. AJR Am J Roentgenol. 2011;197:502-509. [PubMed] [DOI] |