修回日期: 2016-08-12
接受日期: 2016-08-23
在线出版日期: 2016-10-08
探讨AIMS65评分系统对急性静脉曲张性上消化道出血(acute variceal upper gastrointestinal bleeding, AVUGIB)及急性非静脉曲张性上消化道出血(acute non-variceal upper gastrointestinal bleeding, ANVUGIB)复发率及死亡率的评估价值.
记录郑州大学第一附属医院2013-10/2016-07收治的339例符合研究标准及资料完整的患者的临床资料, 出院后随访30 d, 并将死亡或出院后30 d的疾病转归作为临床研究终点. 计算不同患者的AIMS65分值, 并计算复发率及死亡率, 采用受试者工作特征曲线和曲线下面积(area under curve, AUC)分别预测患者复发率及死亡率的准确度.
随着AIMS65分值的增加, 急性上消化道出血的复发率及死亡率相应升高(P<0.05). AIMS65评分系统评估AVUGIB复发率和死亡率的AUC分别为0.717(95%CI: 0.568-0.866, P<0.05), 0.857(95%CI: 0.747-0.967, P<0.05), 而ANVUGIB则为0.768(95%CI: 0.652-0.884, P<0.05), 0.857(95%CI: 0.733-0.981, P<0.05).
AIMS65评分系统不仅可以用于ANVUGIB, 也可以用于AVUGIB.
核心提要: AIMS65评分系统作为一种新型的评分评分系统, 其不仅可以应用于急性非静脉曲张性出血, 也可应用于急性静脉曲张性出血, 但其对非静脉曲张出血的应用价值更大.
引文著录: 王喜莹, 陈香宇. AIMS65评分系统对急性上消化道出血预后的评估价值. 世界华人消化杂志 2016; 24(28): 4013-4018
Revised: August 12, 2016
Accepted: August 23, 2016
Published online: October 8, 2016
To assess the value of AIMS65 risk scoring system for evaluating the risk of rebleeding and mortality with acute variceal upper gastrointestinal bleeding (AVUGIB) and acute non-variceal upper gastrointestinal bleeding (ANVUGIB).
Clinical data for 339 acute upper gastrointestinal bleeding (AUGIB) patients treated from October 2013 to June 2016 at the First Affiliated Hospital of Zhengzhou University who met the inclusion criteria and had complete information were included. Each patient's score of AIMS65 was calculated. Patients were followed for 30 d after discharge. Death or the prognosis of disease in 30 d after discharge was considered as the clinical study endpoint. The rates of rebleeding and mortality were calculated. The area under the receiver operating characteristic curve (AUC) of AIMS65 risk scoring system was calculated to verify its efficiency in evaluating rebleeding and mortality.
With the increase in AIMS65 risk scores, the rates of rebleeding and mortality increased in AUGIB patients. The AUCs of AIMS65 risk scoring system for assessing the rates of rebleeding and mortality in AVUGIB were 0.717 (95%CI: 0.568-0.866, P < 0.05) and 0.857 (95%CI: 0.747-0.967, P < 0.05), respectively. The AUCs of AIMS65 risk scoring system for assessing the rates of rebleeding and mortality in ANVUGIB were 0.768 (95%CI: 0.652-0.884, P < 0.05) and 0.857 (95%CI: 0.733-0.981, P < 0.05), respectively.
AIMS65 risk scoring system can be used to predict the risk and assess the prognosis of AUGIB, including both ANVUGIB and AVUGIB.
- Citation: Wang XY, Chen XY. Significance of AIMS65 risk scoring system in evaluating prognosis of acute upper gastrointestinal bleeding. Shijie Huaren Xiaohua Zazhi 2016; 24(28): 4013-4018
- URL: https://www.wjgnet.com/1009-3079/full/v24/i28/4013.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v24.i28.4013
急性上消化道出血(acute upper gastrointestinal bleeding, AUGIB)系指屈氏韧带以上的消化道, 包括食管、胃、十二指肠、胆管和胰管等病变引起的出血. 根据出血的病因简单地分为静脉曲张性出血(acute variceal upper gastrointestinal bleeding, AVUGIB)和非静脉曲张性出血(acute non-variceal upper gastrointestinal bleeding, ANVUGIB). 成年人急性上消化道出血每年发病率为100/10万-180/10万[1], 上消化道出血患者多以呕血、黑便为主要临床表现, 也有以头晕、乏力、晕厥等不典型症状就诊, 如不及时诊治, 有可能危及生命. 因此, 对上消化道出血患者必须做出正确、迅速、规范的诊断和治疗.
在2015年我国《急性非静脉曲张性上消化道出血诊治指南》中强调了预后评估系统对风险及预后评估的重要价值[2,3], 目前这类评分系统在临床工作中应用比较广泛的有Rockall评分系统和Blatchford评分系统, Rockall评分系统常用于评估患者病死率, 但其需要依靠内镜检查, 所以限制了其广泛应用[4]. 一些学者提出来临床Rockall评分系统, 该评分系统仅需计算一些常用指标, 而不需要依靠内镜检查, 现在临床工作被广泛应用[5]. 另外, Blatchford评分系统常应用于消化内镜检查前预判断何种患者需要接受输血、内镜检查或手术等后续干预措施. 既往研究[6]表明, Blatchford评分系统在预测上消化道患者病死率方面与Rockall评分系统准确度相当, 但其在预测输血率、手术率等方面则优于Rockall评分系统. 而在我国《2015版急性上消化道出血急诊诊治流程专家共识》中对于急性上消化道出血则提出了Rockall评分系统、Blatchford评分系统和Child-Pugh分级可用于预后的评价. 而在2011年由美国187所医院住院患者胃镜前检查的数据所总结出来的AIMS65评分系统[7], 相对简单并且减少了主观因素的参与, 在一些文献中提出可将其应用于消化道出血的预测中[8,9], 但在指南均仅将该评分系统应用于急性非静脉曲张性上消化道出血, 而在急性静脉曲张性上消化道出血中研究较少, 其临床有效性尚待更多的研究证明[10]. 因此本研究旨在研究AIMS65评分系统是否可应用于急性静脉曲张性上消化道出血及预测价值, 以指导临床工作.
本研究选取2013-10/2016-07因急性上消化道出血来郑州大学第一附属医院就诊的患者共339例, 其中ANVUGIB患者187例, 男性107例, 女性80例, 病因为: 急性糜烂出血性胃炎79例, 胃溃疡40例, 胃癌12例, 十二指肠溃疡17例, NSAIDs相关性上消化道出血39例; AVUGIB患者152例, 男性108例, 女性44例, P = 0.294, 年龄及性别差异无统计学意义. 入院时患者表现为呕血和/或黑便症状, 伴或不伴头晕、心悸、面色苍白、心率增快、血压降低等周围循环衰竭症状. 本研究经郑州大学第一附属医院伦理委员会批准, 所有患者者均签署知情同意书. 纳入标准: 所有患者入院时以黑便和/或呕血为主要临床表现, 伴或不伴头晕、心悸、面色苍白、心率增快、血压降低等周围循环衰竭症状. 入院后每例患者均需行胃镜检查, 根据胃镜、血常规及粪便常规检查确诊为AUGIB的患者; 排除标准: (1)存在上消化道以外部位的出血, 如呼吸道出血、鼻出血等; (2)由于血液病或其他全身性疾病导致的出血; (3)服用使大便变黑的食物, 影响判断; (4)依从性差, 不能配合治疗或提前出院者.
1.2.1 收集资料: 对每1例患者入院后的详细资料如临床表现、生命体征(呼吸、脉搏、血压), 实验室检查结果进行归纳、整理, 重点包括血浆白蛋白、国际标准化比值(international normalized ratio, INR)、收缩压、神志改变以及年龄等. AIMS65评分系统: 血浆白蛋白<30 g/dL、INR>1.5、收缩压<90 mmHg、神志改变以及年龄≥65岁者各积1分(表1).
| 参数 | 均数 | 标准差 |
| 年龄(岁) | 53.56 | 15.93 |
| 白蛋白(g/dL) | 31.18 | 6.63 |
| INR | 1.21 | 0.58 |
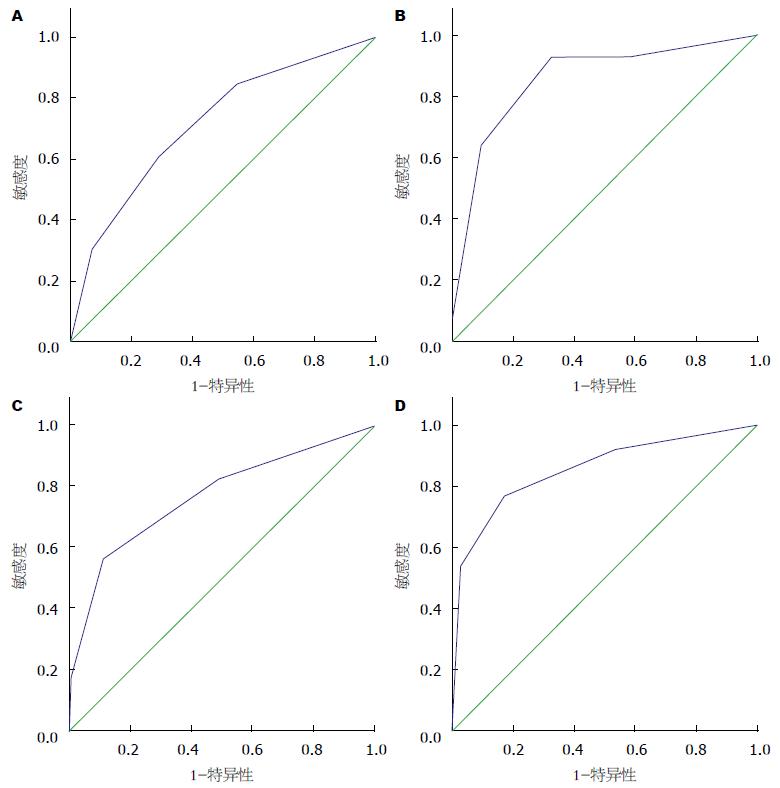
1.2.2 研究方法: 根据胃镜检查分为静脉曲张性组和非静脉曲张性组, 分别计算两组患者的AIMS65分值, 比较两组患者的复发率和死亡率; 绘制受试者工作特征曲线及曲线下面积(area under curve, AUC), 计算患者复发及死亡的准确度, 当AUC>0.7时, 该评分系统的准确度良好; AUC越接近于1, 该评分系统的参考价值越大.
1.2.3 诊断指标: 复发的诊断指标: (1)再次出现呕血和黑便; (2)血常规检查提示红细胞计数、血红蛋白持续减少, 而网织细胞持续增多; (3)收缩压下降20 mmHg以上或心率增加20次以上; (4)血尿素氮持续升高. 死亡的诊断标准: 脑死亡.
统计学处理 应用SPSS17.0统计软件分别计算两种情况下复发率及死亡率, 并采用受试者工作特征AUC及其95%CI比较两种不同原因所致的急性上消化道出血的准确度, 组间率的比较采用χ2检验, P<0.05为差异有统计学意义.
不论急性静脉曲张性上消化道出血或急性非静脉曲张性上消化道出血, 随着AIMS65分值的增加, 其复发率逐渐增加, 其死亡率亦逐渐增加, 差异有统计学意义(P<0.05)(表2).
| 分组 | 复发率 | 死亡率 | P值 |
| 静脉曲张组(分) | 0.00 | ||
| 0 | 2(0.033) | 1(0.017) | |
| 1 | 3(0.088) | 0(0) | |
| 2 | 4(0.111) | 4(0.111) | |
| 3 | 4(0.19) | 8(0.381) | |
| 非静脉曲张组(分) | 0.00 | ||
| 0 | 0(0) | 1(1) | |
| 1 | 4(0.049) | 1(0.012) | |
| 2 | 6(0.092) | 2(0.031) | |
| 3 | 9(0.321) | 3(0.107) |
AIMS65评分系统对AVUGIB组患者的复发及死亡进行预测, AUC分别为0.717和0.857, 差异有统计学意义(P<0.05). 而对ANVUGIB组预测的AUC分别为0.768和0.857, 差异有统计学意义(P<0.05), 可见其对于死亡的预测价值较高, 相对于静脉曲张性出血, 其对非静脉曲张性出血复发的预测价值更高(P<0.05)(图1, 表3).
| 预后 | 静脉曲张组 | 非静脉曲张组 | ||||
| AUC(95%CI) | 标准误 | P值 | AUC(95%CI) | 标准误 | P值 | |
| 复发 | 0.717(0.568-0.866) | 0.076 | 0.010 | 0.768(0.652-0.884) | 0.059 | 0.000 |
| 死亡 | 0.857(0.747-0.967) | 0.056 | 0.000 | 0.857(0.733-0.981) | 0.063 | 0.000 |
急性上消化道出血是临床上常见并且预后凶险的疾病之一, 对其迅速的做出早期正确的判断, 并对不同的患者采用针对性更强的治疗措施, 如早期给予输血、手术止血、转入ICU等特殊治疗, 避免医疗资源的浪费, 并为挽救患者的生命及改善预后提供宝贵的时间[11]. 此前临床上存在一些对急性上消化道出血的评价系统, 他们有着各种的临床价值, 但是大多数评价系统需要依靠胃镜检查且计算复杂. 而我国大多数基层地区, 胃镜检查不十分普遍, 而且一些危重患者尚无法行胃镜检查, 因此就限制了这些评价系统的临床应用. 但是如何早期确定患者疾病的危险程度, 成为临床医师关注的重要问题[12]. 作为一种新型的评价AUGIB危险程度及预后的评分系统, AIMS65评分系统的优势非常明显, 与临床常用的 Rockall评分和Blatchford评分系统相比, AIMS65评分系统不需要依靠胃镜检查, 仅通过临床观察和一些常用的生化指标(血浆白蛋白、INR、收缩压、神志改变以及年龄)就能够进行危险分级, 这种方式适合于大多数人群, 特别是对那些不能进行内镜窥探或不愿接受内镜窥探而无法进行Rockall分级的患者[13-15]. 又因为AIMS65评分系统需要观察和检测的项目较少, 可以更少能缩短抢救时间, 使在更短的时间内评估出患者的危险程度, 其对疾病的治疗和预后都是至关重要的, 从这一层面来讲, AIMS65更能够体现出其在临床方面的应用价值.
复发率是影响AUGIB预后的主要危险因素之一, 本研究应用AIMS65评分系统预测AUGIB患者的复发率, 结果显示: 静脉曲张组AUC(95%CI): 0.717(0.568-0.866), 而非静脉曲张组AUC(95%CI): 0.768(0.652-0.884)>0.7, 说明该评分系统对于预测复发率有一定的价值. 而以往研究表明, 在临床上常用的Rockall评分系统及Blatchford评分系统, 评估复发率为AUC分别为0.682(0.601-0.764), 0.734(0.656-0.811)[14], 综合以往研究显示在预测复发率上Blatchford评分系统与AIMS65评分系统价值相当, 均优于Rockall评分系统. 而在预测死亡率方面, 本研究表明AIMS65评分系统对于非静脉曲张组的AUC(95%CI): 0.857(0.733-0.981), 而对于静脉曲张组的0.857(0.747-0.967), 其预测的准确度基本相同. 而Rockall评分系统及Blatchford评分系统评估死亡率的AUC(95%CI)分别为0.815(0.716-0.914)和0.731(0.607-0.855)[14], 可见AIMS65评分系统对于死亡率的预测价值高于以往的评分系统, 接近极限值1, 说明AIMS65评分体系能够对死亡接近完全预测, 证明了该评分体系的价值. 此外, 本次研究还对未出血、复发及死亡患者的AIMS65的分值进行比较, 结果表明死亡患者的分值明显高于未出血患者, 复发患者的评分也明显高于未出血患者, 证明了该评分体系在预测再出血率和死亡率方面的稳定性. 国外有研究报道称, AIMS65评分系统在预测患者复发方面有很高的价值, 这与本次研究结果基本相符. 也有报道通过比较AIMS65和Rockall两种评分系统对AUGIB患者死亡和再出血的预测能力, 结果表明这两种体系预测能力相当[15], 与本研究结果不符, 可能与本研究样本量较少有关. 本次研究对这3种评分体系的预测能力进行比较, 发现在预测死亡率方面AIMS65评分系统的准确性较高. 对于两种不同原因引起的消化道出血, AIMS65在对非静脉曲张性上消化道出血的预测价值高于静脉曲张性上消化道出血, 尤其表现在其对于复发率的预测方面上, 并且随着AIMS65分值的增加, 其预后是越来越差的.
总之, AIMS65评分系统不仅可以应用于非静脉曲张性上消化道出血, 也可以应用于静脉曲张性上消化道出血, 其对复发及死亡方面准确度良好, 而且该评分系统简单、实用, 在临床应用方面, 价值很高, 是一种有效地对AUGIB患者进行危险度分级的工具, 临床应用前景较好[16-18]. 本研究着重研究了该评分系对两种不同原因引起的消化道出血在复发及死亡方面的评估评价, 但在住院天数、是否需手术治疗、转至IUC治疗、输血率等方面仍需要进一步研究.
急性上消化道出血是临床工作中常见的危重疾病之一, 对其做出迅速、准确的评价, 可以指导下一步治疗, 为挽救患者提供宝贵的时间.
沈卫东, 副主任医师, 东南大学医学院附属江阴医院消化内科
AIMS65评分系统作为一种新型的评分系统, 在临床中应用的经验尚少, 有待进一步验证其临床价值, 以及与其他评分系统的比较.
既往研究比较AIMS65和Rockall两种评分系统对AUGIB患者死亡和复发的预测能力. 也有报道比较Rockall评分系统与Blatchford评分系统对上消化道出血复发率及死亡率的评估.
本研究提出AIMS65评分系统可以用于急性上消化道出血预后的判断, 其对非静脉曲张应用的价值更大.
AIMS65评分系统可以应用于对急性上消化道出血预后的判断, 此评分系统所计算的项目较少, 容易获得, 可以对下一步治疗提供帮助.
急性上消化道出血(AUGIB): 指屈氏韧带以上的消化道, 包括食管、胃、十二指肠、胆管和胰管等病变引起的出血. 根据出血的病因简单地分为静脉曲张性出血(acute variceal upper gastrointestinal bleeding, AVUGIB)和非静脉曲张性出血(acute non-variceal upper gastrointestinal bleeding, ANVUGIB).
本文探讨了AIMS65评分系统对AVUGIB和ANVUGIB复发率和死亡率的评估价值, 对于指导临床判断急性上消化道再出血及对病情评估有一定价值.
手稿来源: 自由投稿
学科分类: 胃肠病学和肝病学
手稿来源地: 河南省
同行评议报告分类
A级 (优秀): 0
B级 (非常好): 0
C级 (良好): C
D级 (一般): 0
E级 (差): 0
编辑: 闫晋利 电编:胡珊
| 2. | 中华内科杂志编委会, 中华医学杂志编委会, 中华消化杂志, 中华消化内镜杂志编委会, 中华医学会消化内镜学分会. 急性非静脉曲张性上消化道出血诊治指南(2015年, 南昌). 中华消化杂志. 2015;35:793-798. |
| 4. | Enns RA, Gagnon YM, Barkun AN, Armstrong D, Gregor JC, Fedorak RN. Validation of the Rockall scoring system for outcomes from non-variceal upper gastrointestinal bleeding in a Canadian setting. World J Gastroenterol. 2006;12:7779-7785. [PubMed] [DOI] |
| 5. | 邵 颖, 魏 晟, 谭 漫红, 王 俊雄, 李 鹏, 张 澍田. 完整Rockall和临床Rockall危险评分对老年急性非静脉曲张性上消化道出血评估价值. 临床内科杂志. 2014;31:737-740. |
| 6. | Stanley AJ, Dalton HR, Blatchford O, Ashley D, Mowat C, Cahill A, Gaya DR, Thompson E, Warshow U, Hare N. Multicentre comparison of the Glasgow Blatchford and Rockall Scores in the prediction of clinical end-points after upper gastrointestinal haemorrhage. Aliment Pharmacol Ther. 2011;34:470-475. [PubMed] [DOI] |
| 7. | Hyett BH, Abougergi MS, Charpentier JP, Kumar NL, Brozovic S, Claggett BL, Travis AC, Saltzman JR. The AIMS65 score compared with the Glasgow-Blatchford score in predicting outcomes in upper GI bleeding. Gastrointest Endosc. 2013;77:551-557. [PubMed] [DOI] |
| 9. | Gaduputi V, Abdulsamad M, Tariq H, Rafeeq A, Abbas N, Kumbum K, Chilimuri S. Prognostic Value of AIMS65 Score in Cirrhotic Patients with Upper Gastrointestinal Bleeding. Gastroenterol Res Pract. 2014;2014:787256. [PubMed] [DOI] |
| 10. | Masaoka T, Suzuki H. Does the AIMS65, a new risk score for upper gastrointestinal bleeding, work in Japan? Dig Endosc. 2014;26:331-332. [PubMed] [DOI] |
| 11. | Simon TG, Travis AC, Saltzman JR. Initial Assessment and Resuscitation in Nonvariceal Upper Gastrointestinal Bleeding. Gastrointest Endosc Clin N Am. 2015;25:429-442. [PubMed] [DOI] |
| 12. | Lau JY, Barkun A, Fan DM, Kuipers EJ, Yang YS, Chan FK. Challenges in the management of acute peptic ulcer bleeding. Lancet. 2013;381:2033-2043. [PubMed] [DOI] |
| 13. | Yaka E, Yılmaz S, Doğan NÖ, Pekdemir M. Comparison of the Glasgow-Blatchford and AIMS65 scoring systems for risk stratification in upper gastrointestinal bleeding in the emergency department. Acad Emerg Med. 2015;22:22-30. [PubMed] [DOI] |
| 14. | Chandra S. AIMS65 score predicts short-term mortality but not the need for intervention in acute upper GI bleeding. Gastrointest Endosc. 2013;78:381-382. [PubMed] [DOI] |
| 16. | Thandassery RB, Sharma M, John AK, Al-Ejji KM, Wani H, Sultan K, Al-Mohannadi M, Yakoob R, Derbala M, Al-Dweik N. Clinical Application of AIMS65 Scores to Predict Outcomes in Patients with Upper Gastrointestinal Hemorrhage. Clin Endosc. 2015;48:380-384. [PubMed] [DOI] |
| 17. | Jung SH, Oh JH, Lee HY, Jeong JW, Go SE, You CR, Jeon EJ, Choi SW. Is the AIMS65 score useful in predicting outcomes in peptic ulcer bleeding? World J Gastroenterol. 2014;20:1846-1851. [PubMed] [DOI] |
| 18. | Boyapati R, Majumdar A, Robertson M. AIMS65: a promising upper gastrointestinal bleeding risk score but further validation required. World J Gastroenterol. 2014;20:14515-14516. [PubMed] [DOI] |