修回日期: 2016-04-12
接受日期: 2016-04-20
在线出版日期: 2016-05-18
目的: 探讨经颈静脉途径搅拌溶栓治疗急性门静脉血栓(portal vein thrombosis, PVT)的临床疗效.
方法: 回顾性分析2012-10/2015-03郑州大学第一附属医院介入科收治PVT 13例, 经颈静脉肝内穿刺进入门静脉, 首先应用搅拌技术溶解血栓, 若有门静脉高压则行门体分流术, 后留置导管于血栓段溶栓. 记录观察手术成功率、溶栓时间、溶栓效果、并发症, CT及彩超随访门静脉及分流道通畅情况.
结果: 13例患者手术成功12例; 分流患者8例, 1例术后第2天确诊小肠广泛坏死, 给予切除, 9 d后死亡. 其余11例患者术后复查CT门静脉再通均大于90%, 术前与术后血栓占据管腔的范围相比差异有统计学意义(P<0.01), 临床症状如腹痛、腹胀、消化道出血等均缓解或消失. 并发症主要包括: 1例患者术中出现包膜下出血, 未能手术成功; 1例患者死于肠道坏死; 1例分流患者术后3 mo出现肝性脑病(2期); 1例患者溶栓过程中出现血尿. 随访过程中, 1例7 mo出现分流道狭窄, 给予球囊扩张后血流通畅.
结论: 经颈静脉途径搅拌溶栓是治疗PVT安全有效的方法.
核心提示: 本文旨在探讨经颈静脉途径搅拌溶栓治疗治疗急性门静脉血栓的临床疗效, 结论表明此方法能快速溶解血栓, 恢复门静脉血流, 减轻患者症状, 且并发症少, 复发率低, 值得在临床推广.
引文著录: 王朝阳, 任建庄, 韩新巍, 张文广, 张庆辉, 陈鹏飞, 赵国瑞. 经颈静脉途径搅拌溶栓治疗急性门静脉血栓的临床疗效. 世界华人消化杂志 2016; 24(14): 2225-2230
Revised: April 12, 2016
Accepted: April 20, 2016
Published online: May 18, 2016
AIM: To evaluate the clinical efficacy of agitation thrombolysis via transjugular access for the treatment of acute portal vein thrombosis.
METHODS: Thirteen patients with acute portal vein thrombosis treated from October 2012 to March 2015 at our hospital were analyzed retrospectively. The portal vein was approached via the transjugular intrahepatic portosystemic route, followed by agitation thrombolysis to resolve the thrombi. The need for transjugular intrahepatic portosystemic shunt (TIPS) was based on the presence of portal hypertension, and then a catheter was indwelled into the thrombi. The success rate, thrombolytic therapeutic time and effect, and complications were observed. Computed tomography and Doppler ultrasound were performed to follow the patency of the portal vein and TIPS stent.
RESULTS: Agitation thrombolysis were successfully created in 12 patients. Of 8 patients who underwent TIPS, 1 underwent wide resection due to confirmed extensive intestinal necrosis on postoperative day 2; however, the patient died 9 d later. In the remaining 11 patients, the portal vein was recanalized > 90% as revealed by CT findings. There was a significant difference in lumen occupancy between pre- and post-operation (P < 0.01). The clinical symptoms such as abdominal pain, ascites, and gastrointestinal bleeding were all relieved or disappeared. The complications were mainly as follows: intraoperative subcapsular bleeding in one patient; death due to intestinal necrosis in one patient; hepatic encephalopathy at 3 mo in one patient with TIPS; and hematuria during thrombolysis in one patient. During follow-up, TIPS stent stenosis was noted in one patient at 7 mo and treated by balloon angioplasty.
CONCLUSION: Agitation thrombolysis via transjugular access for the treatment of acute portal vein thrombosis is safe and effective.
- Citation: Wang CY, Ren JZ, Han XW, Zhang WG, Zhang QH, Chen PF, Zhao GR. Clinical efficacy of agitation thrombolysis via transjugular access for treatment of acute portal vein thrombosis. Shijie Huaren Xiaohua Zazhi 2016; 24(14): 2225-2230
- URL: https://www.wjgnet.com/1009-3079/full/v24/i14/2225.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v24.i14.2225
急性门静脉血栓(portal vein thrombosis, PVT)既往被认为是临床罕见病, 常被误诊误治, 但近年来随着影像诊断技术的进步及对其认识的提高, 其检出率不断提高. 急性PVT可引起或加重门静脉高压, 引起一系列严重并发症如腹痛、腹胀、肠道淤血甚至坏死等. 经颈静脉途径, 通过肝静脉穿刺门静脉搅拌溶栓可快速将血栓打碎并溶解, 恢复门静脉血流; 同时还可根据是否有门静脉高压建立分流道, 降低压力, 维持血流通畅. 现将郑州大学第一附属医院介入科采用此方法治疗急性PVT报道如下.
收集2012-10/2015-03郑州大学第一附属医院介入科收治急性PVT患者13例, 男7例, 女6例, 年龄31-64岁, 急性PVT由CT诊断, 血栓横断面占据管腔面积均大于75%, 门静脉周围无明显侧枝, 同时排除恶性肿瘤; 其中肝硬化患者7例, 肾病综合征2例, 蛋白C/S减少2例, 脾破裂切除术后1例, 不明原因1例. 肝功能Child-Pugh分级A级4例、B级3例、C级6例. 血栓累及门静脉2例、门静脉+肠系膜上静脉 6例、门静脉+脾静脉2例、门静脉+肠系膜上静脉+脾静脉3例. 完善血常规、肝功能、凝血功能等(表1).
| 编号/性别/年龄(岁) | 病因 | Child-Pugh分级 | 血栓分布 | 门静脉高压 | 治疗方法 | 并发症 |
| 1/女/37 | NS | A | PV+SMV+SV | 无 | 搅拌溶栓 | 无 |
| 2/男/39 | 肝硬化+脾切除术后9 d | C | PV+SMV | 有 | TIPS+搅拌溶栓 | 支架狭窄 |
| 3/男/59 | 肝硬化 | B | PV | 有 | TIPS+搅拌溶栓 | 无 |
| 4/男/64 | 肝硬化 | C | PV+SMV | 有 | TIPS+搅拌溶栓 | 血尿 |
| 5/女/31 | NS | B | PV+SMV+SV | 有 | TIPS+搅拌溶栓 | 无 |
| 6/女/57 | 肝硬化 | C | PV+SMV | 有 | TIPS+搅拌溶栓 | 无 |
| 7/男/42 | 肝硬化+脾切除术后11 d | C | PV+SMV | 有 | TIPS+搅拌溶栓 | 肝性脑病 |
| 8/男/49 | 脾破裂切除术后19 d | A | PV+SMV | 无 | 搅拌溶栓 | 无 |
| 9/女/53 | PC/PS减少 | A | PV | 无 | 搅拌溶栓 | 无 |
| 10/女/58 | 不明原因 | A | PV+SMV | 无 | 手术未能成功 | 包膜下出血 |
| 11/男/43 | 肝硬化+脾栓塞术后15 d | C | PV+SV | 有 | TIPS+搅拌溶栓 | 死亡 |
| 12/男/45 | PC/PS减少 | B | PV+SV | 无 | 搅拌溶栓 | 无 |
| 13/女/56 | 肝硬化 | C | PV+SMV+SV | 有 | TIPS+搅拌溶栓 | 无 |
1.2.1 治疗: 手术过程在数字减影血管造影仪(Simens Aritis Zeego)导向下进行, 过程如下: 18 G穿刺针穿刺右颈静脉, 引入0.035 inch泥鳅导丝及猎人头导管, 二者配合至肝静脉, 选择合适肝静脉, 交换引入RUPS-100(COOK, Inc., Bloomington, IN, USA), 经术前CT评估, 选择合适的角度和深度, 透视下穿刺门静脉, 造影证实后, 引入0.035 inch泥鳅导丝及直头侧孔导管, 至肠系膜上静脉或脾静脉, 造影显示门静脉全程情况, 若发现食管胃底静脉曲张, 则用弹簧圈栓塞. 后再泥鳅加硬导丝引导下, 将RUPS-100外鞘通过穿刺道进入门静脉, 引入5F猪尾导管, 再经猪尾导管引入头端塑形诚网篮状的Nipan导丝, 使其头端位于血栓处. 顺时针和逆时针交替旋转导丝导管并上下À动进行搅拌血栓. 间断经鞘管脉冲推注尿激酶约20 min, 总量20×104-30×104单位, 并间断造影显示血栓溶解情况, 及时调整导丝导管搅拌位置. 若患者有门静脉高压症状, 则引入直径8 mm球囊导管(River, Bard Peripheral Vascular, Inn, USA)扩张肝内穿刺道路, 随后引入直径8 mm血管覆膜支架(Fluency, Bard Peripheral Vascular). 后交换猪尾导管于血栓段. 对于穿刺门静脉困难患者, 则先经皮经肝穿刺门静脉, 留置猪尾导管或球囊于门静脉作为穿刺定位. 术后经留置导管泵尿激酶, 30×104-60×104单位/d, 低分子肝素5000 U皮下注射, 1次/12 h, 监测血凝. 撤出导管后口服华法林约1年, 调整INR约2.0-3.0. 对于分流患者同时给予抗肝性脑病药物应用.
1.2.2 疗效观察及随访: 记录患者术前及术后临床表现、血栓占据管腔范围、生化指标的改变, 溶栓时间, 术中及术后并发症. 术后7 d复查门静脉彩超, 了解门静脉是否通畅. 1-3 mo复查CT, 后每3-6 mo复查彩超或CT, 及血常规、肝功能、血氨等指标, 监测是否有PVT复发、消化道出血、腹水、肝性脑病等发生. 随访时间9 d-26 mo, 平均18.1 mo.
统计学处理 收集数据采用mean±SD表示, 统计分析使用SPSS13.0软件处理, 统计学方法采用采用双侧分布t检验, 以P<0.05为差异有统计学意义.
1例患者术中出现包膜下出血, 未能成功手术; 1例分流患者术后3 mo出现肝性脑病(2期), 给予抗肝性脑病药物应用后症状缓解; 1例患者在溶栓过程中出现血尿, 停用尿激酶后未再次出现; 1例患者术后6 mo出现分流道狭窄, 给予球囊扩张后血流通畅(表1).
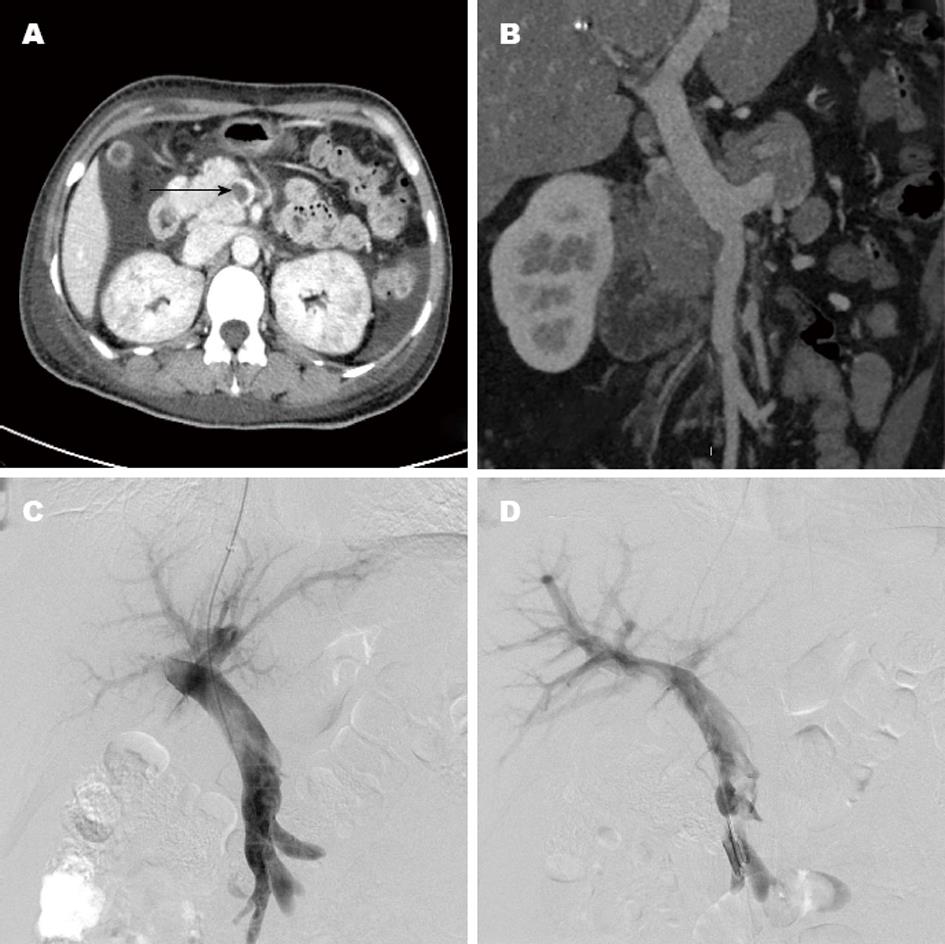
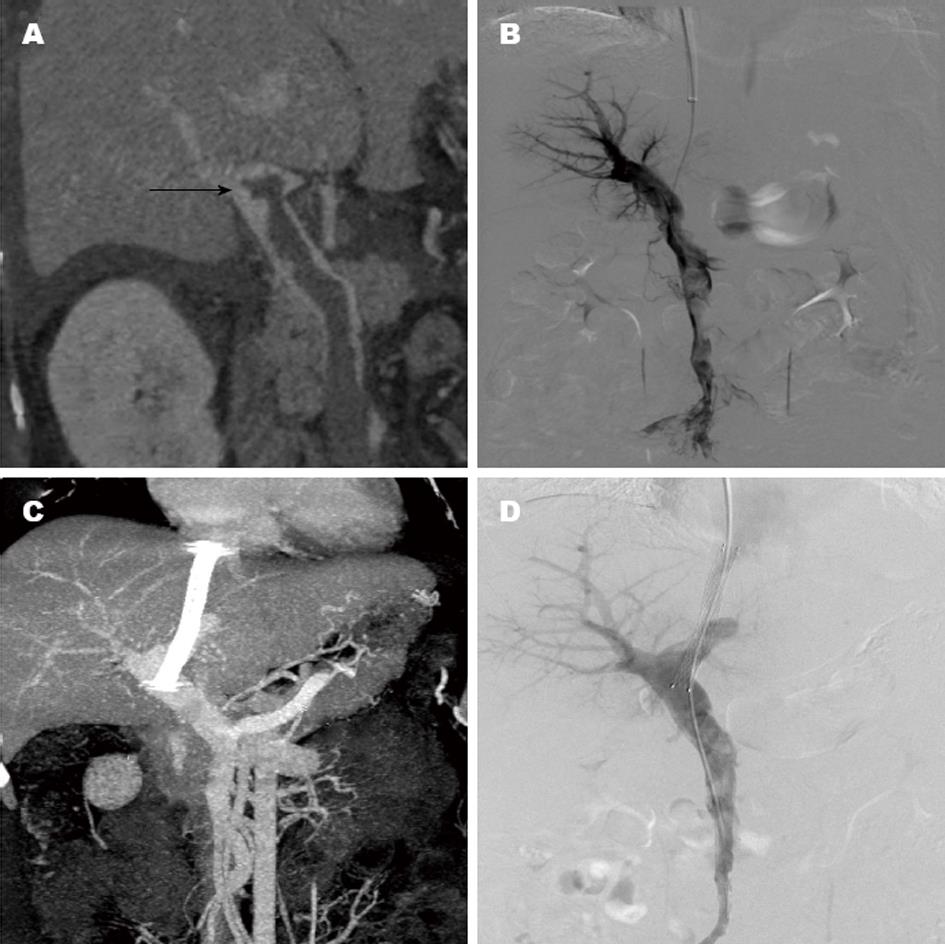
13例患者手术成功12例, 4例行搅拌溶栓, 8例患者行经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic shunt, TIPS)+搅拌溶栓, 其中5例同时栓塞食管胃底曲张静脉, 均未出现肺栓塞症状. 1例肝硬化患者累及SMV患者术后第2天出现急性腹膜炎, 行剖腹探查确诊小肠弥漫性坏死, 给予切除, 术后9 d死亡. 其余11例患者术后溶栓时间4-7 d, 平均5.8 d, 尿激酶用量150×104-300×104单位; 门静脉血栓溶解均大于90%(图1, 2), 术前与术后门静脉血栓占据管腔的范围相比差异有统计学意义(P<0.01), 血红蛋白、总胆红素、白蛋白水平与术前比较无明显变化(表2), 临床症状如腹痛、腹胀、消化道出血均缓解或消失. 随访过程1例患者术后6 mo出现分流道狭窄, 给予球囊扩张后血流通畅. 1例患者穿刺门静脉后导丝反复尝试, 未能进入门静脉主干, 术中出现血压下降、心率增快, 考虑有包膜下出血, 结束手术, 给予对症处理, 随访过程中, 继发门静脉海绵样变.
| 指标 | 术前 | 术后 | P值 |
| 血红蛋白(g/L) | 109.2±19.7 | 119.1±12.4 | 0.845 |
| 胆红素(μmol/L) | 23.9±11.6 | 26.1±13.7 | 0.832 |
| 白蛋白(g/L) | 32.4±7.2 | 31.9±6.4 | 0.996 |
| 血栓范围(%) | |||
| PV(n = 11) | 86.6±10.2 | 9.3±5.4 | <0.01 |
| SMV(n = 8) | 78.4±11.3 | 15.5±7.6 | <0.01 |
| SV(n = 4) | 75.6±10.9 | 14.1±7.8 | <0.01 |
PVT多见肝硬化患者, 发病率约为10%-25%, 可能与肝硬化导致门静脉局部血流动力学改变及门静脉内皮细胞破坏有关[1,2]. 其他原因包括布加综合征、肾病综合征、腹部手术、骨髓异常增生、蛋白C/S减少等引起的血液高凝状态有关[3,4]. PVT按时程可分为急性和慢性, 二者治疗方案方案不同, 应给予鉴别, 我们主要根据临床表现及CT来区分. 急性PVT由于门静脉血液回流不畅, 肠道淤血可导致急性腹痛、腹胀、消化道出血、肠道坏死甚至死亡等; CT平扫可见门静脉稍高密度或等密度, 增强可见充盈缺损, 门脉周围无明显侧枝形成[5]. 慢性PVT时程较长, 大量侧枝循环建立, 其主要临床表现为门静脉高压引起的消化道出血、脾功能亢进等, CT可见门静脉主干狭窄或闭塞, 周围大量侧枝循环, 呈海绵样改变[6].
对于急性PVT的治疗, 应尽快溶解血栓、恢复门静脉血流[7]. 抗凝通过抑制血栓蔓延、同时形成侧枝循环, 改善静脉回流, 减轻患者症状, 但抗凝仅能使约1/3的患者获得部分再通[8]. 当血栓处于急性期, 尚未机化, 可通过溶栓治疗, 使血管再通. 但门静脉一端连接胃肠道和脾脏的毛细血管网, 另一端连接肝血窦, 经全身或经肠系膜上动脉用药, 溶栓药物在循环途中被稀释、降解, 到达门静脉的有效药物浓度低, 不能有效溶解血栓, 大多发展为慢性PVT, 继发门静脉海绵样变[9,10]. 同时, 在抗凝和溶栓过程中会同时增加消化道出血的风险. Wichman等[11]报道11例急性PVT患者, 采用经皮经肝穿刺门静脉方法治疗, 成功率90.9%(10/11), 4例血栓完全溶解、6例部分溶解, 症状均缓解, 疗效优于经全身或肠系膜上动脉溶栓, 证明经皮经肝途径溶栓是治疗急性PVT的有效方法. 但溶栓过程中经穿刺道出血的风险, 且对腹水患者留置导管易导致腹腔感染、皮下渗出等并发症[12].
经颈静脉途径肝内穿刺门静脉溶栓, 操作在血管内及肝内进行, 避免了穿刺道出血的风险, 对于腹水及凝血机制障碍的患者不再是禁忌证, 若有门静脉高压可建立分流道, 降低门静脉压力, 保持门静脉流出道通畅, 血流冲刷效应有利于血栓溶解、防止血栓复发[13]. 同时结合结合搅拌溶栓, 将血栓快速打碎成细小颗粒, 增加与血栓接触面积, 提高溶栓效果, 对于分流患者能避免致死性肺栓塞; 此外, 搅拌后恢复门静脉血流, 能维持机体纤溶系统与凝血系统平衡, 避免血栓再次形成[14]. Mammen等[15]报道70例急性PVT患者, 采用TIPS而未留置导管溶栓, 其中57%患者完全再通, 30%明显再通, 13%无改善, 24 mo随访过程中, 完全再通患者95%能够维持血流通畅. 我们研究中8例门静脉高压患者, 均成功行TIPS术并搅拌留管溶栓, 除1例患死于小肠坏死, 其余门静脉再通均大于90%, 高于Mammen等[15]研究中的完全再通及明显再通患者, 可能得益于搅拌使血栓溶解更加快速彻底. 李说等[16]报道12例经TIPS途径并结合机械碎栓、抽吸的方法治疗急性、亚急性PVT, 11例再通, 但抽吸的同时通常伴有大量血液的流失, 另外抽吸往往无法彻底吸出所有血栓; 我们采用搅拌的同时应用尿激酶溶栓, 既能溶解血栓, 又能避免大量失血, 具有方法简单、操作安全、效果迅速等优点.
但经颈静脉肝内穿刺肝静脉难度较大, 尤其对于PVT患者穿刺门静脉后常无法回抽出静脉血, 经皮经肝途径可作为辅助, 提高穿刺成功率[17]. 术后并发症常见溶栓导致的出血, 因此需监岁测血凝, 预防出血. 此外, 分流道建立使一部分来自肠道的血液未经肝脏处理直接进入体循环, 可导致肝性脑病发生, 但通过直径8 mm支架及抗肝性脑病药物应用, 可降低肝性脑病发生率[18].
总之, 经颈静脉搅拌溶栓是治疗PVT安全有效的方法, 但本研究属于回顾性分析, 样本含量小, 具有一定的局限性, 其长期疗效尚需要大样本、前瞻性随机对照的临床研究来确定.
急性门静脉血栓(portal vein thrombosis, PVT)可引起肠道淤血甚至坏死; 既往的治疗如外科切除坏死肠管, 经全身或肠系膜上动脉途径均不能有效溶解血栓, 搅拌能将血栓打碎成细小颗粒, 加速血栓溶解; 经颈静脉途径能同时根据是否有门静脉高压采取分流, 降低压力, 维持血流通畅.
魏国, 副主任医师, 成都市公共卫生临床医疗中心普通外科暨肿瘤外科; 褚海波, 主任医师, 解放军第89医院普外中心
门静脉血栓的病因及发病机制是研究的热点、重点, 对于肝硬化患者阻止其进一步发展, 及对门静脉血栓的预防, 早期诊断及并发症的防治是亟待研究的问题.
国外学者Mammen等报道70例急性PVT患者, 采用经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic shunt, TIPS)而未留置导管溶栓, 其中57%患者完全再通, 30%明显再通, 13%无改善; 李说等报道12例经TIPS途径并结合机械碎栓, 抽吸的方法治疗急性、亚急性PVT, 11例再通.
经颈静脉肝内穿刺门静脉完全在血管内操作, 对于大量腹水患者避免了经皮肝穿刺所引起的并发症, 同时根据是否有门静脉高压建立分流, 维持门静脉血流通畅.
经颈静脉途径直接溶栓能减少溶栓药物剂量, 提高溶栓效果, 同时能结合分流降低门静脉压力, 维持门静脉血流通畅; 搅拌将血栓打碎后能加速血栓的溶解, 适用于门静脉、下腔静脉、肺动脉等部位的血栓, 在临床上有很好的应用前景.
搅拌溶栓: 将猪尾导管及头端塑形诚网篮状的Nipan导丝置于血栓段, 通过顺时针与逆时针反复旋转, 将血栓打碎成细小颗粒, 同时间断经外鞘推注尿激酶溶解血栓的方法.
本文研究采用经颈静脉途径, 猪尾导管搅拌的方法溶栓有很好的创意, 国内外少有报道. 研究目标明确, 论文撰写严谨, 具有较高的临床及学术价值.
编辑: 于明茜 电编:闫晋利
| 1. | Kinjo N, Kawanaka H, Akahoshi T, Matsumoto Y, Kamori M, Nagao Y, Hashimoto N, Uehara H, Tomikawa M, Shirabe K. Portal vein thrombosis in liver cirrhosis. World J Hepatol. 2014;6:64-71. [PubMed] [DOI] |
| 3. | Klute K, DeFilippis EM, Shillingford K, Chapin J, DeSancho MT. Clinical presentations, risk factors, treatment and outcomes in patients with splanchnic vein thrombosis: a single-center experience. J Thromb Thrombolysis. 2016; Feb 1. [Epub ahead of print]. [PubMed] [DOI] |
| 4. | Kurtcehajic A, Zerem E, Hujdurovic A, Fejzic JA. Thrombotic risk factors in nonmalignant and noncirrhotic patients with portal vein thrombosis: need for extensive investigation. Eur J Gastroenterol Hepatol. 2016;28:116-118. [PubMed] [DOI] |
| 5. | Berzigotti A, García-Criado A, Darnell A, García-Pagán JC. Imaging in clinical decision-making for portal vein thrombosis. Nat Rev Gastroenterol Hepatol. 2014;11:308-316. [PubMed] [DOI] |
| 6. | Thornburg B, Desai K, Hickey R, Kulik L, Ganger D, Baker T, Abecassis M, Lewandowski RJ, Salem R. Portal Vein Recanalization and Transjugular Intrahepatic Portosystemic Shunt Creation for Chronic Portal Vein Thrombosis: Technical Considerations. Tech Vasc Interv Radiol. 2016;19:52-60. [PubMed] [DOI] |
| 7. | Andreu-Ruiz A, Sanmartín-Monzó JL. Acute idiopathic portal, mesenteric and splenic vein thrombosis. Locoregional fibrinolytic therapy. Med Intensiva. 2015; Dec 24. [Epub ahead of print]. [PubMed] [DOI] |
| 8. | Cho CW, Park YJ, Kim YW, Choi SH, Heo JS, Choi DW, Kim DI. Follow-up results of acute portal and splenic vein thrombosis with or without anticoagulation therapy after hepatobiliary and pancreatic surgery. Ann Surg Treat Res. 2015;88:208-214. [PubMed] [DOI] |
| 9. | De Santis A, Moscatelli R, Catalano C, Iannetti A, Gigliotti F, Cristofari F, Trapani S, Attili AF. Systemic thrombolysis of portal vein thrombosis in cirrhotic patients: a pilot study. Dig Liver Dis. 2010;42:451-455. [PubMed] [DOI] |
| 10. | Sasaki S, Ueda N, Nakano T, Urade M. Portal and superior mesenteric venous thrombosis treated with thrombolytic therapy via the superior mesenteric artery and vein. Nihon Shokakibyo Gakkai Zasshi. 2011;108:59-67. [PubMed] |
| 11. | Wichman HJ, Cwikiel W, Keussen I. Interventional treatment of mesenteric venous occlusion. Pol J Radiol. 2014;79:233-238. [PubMed] [DOI] |
| 13. | Chamarthy MR, Anderson ME, Pillai AK, Kalva SP. Thrombolysis and Transjugular Intrahepatic Portosystemic Shunt Creation for Acute and Subacute Portal Vein Thrombosis. Tech Vasc Interv Radiol. 2016;19:42-51. [PubMed] [DOI] |
| 14. | Ding PX, Li YD, Han XW, Wu G. Agitation thrombolysis for fresh iatrogenic IVC thrombosis in patients with Budd-Chiari syndrome. J Vasc Surg. 2010;52:782-784. [PubMed] [DOI] |
| 15. | Mammen S, Keshava SN, Kattiparambil S. Acute Portal Vein Thrombosis, No Longer a Contraindication for Transjugular Intrahepatic Porto-Systemic Shunt (TIPS) Insertion. J Clin Exp Hepatol. 2015;5:259-261. [PubMed] [DOI] |
| 17. | Chen Y, Ye P, Li Y, Ma S, Zhao J, Zeng Q. Percutaneous transhepatic balloon-assisted transjugular intrahepatic portosystemic shunt for chronic, totally occluded, portal vein thrombosis with symptomatic portal hypertension: procedure technique, safety, and clinical applications. Eur Radiol. 2015;25:3431-3437. [PubMed] [DOI] |