修回日期: 2013-11-04
接受日期: 2013-11-19
在线出版日期: 2013-12-28
目的: 探讨壶腹部肿瘤的诊断及局部切除的安全性和疗效.
方法: 回顾性分析2011-01/2013-09我院收治的86例壶腹部肿瘤患者的临床病理资料.
结果: 86例患者中, 83例胆胰管扩张, B超可见胆胰管扩张83例(83/83, 100%), 薄层CT扫描可见壶腹部肿块或者胆管壁强化80例(80/86, 93.0%), MRCP可见胆胰管扩张或壶腹部肿块69例(69/86, 80.2%), 52例患者行超声内镜及穿刺活检, 可见低回声肿块49例(49/52, 94.2%), 其中恶性肿瘤40例, 穿刺提示恶性7例(7/40, 17.5%), 77例恶性肿瘤患者 术中快速病检提示恶性72例(72/77, 93.5%); 十二指肠乳头局部切除+胆胰管成形术22例, 其中良性9例(5例为高级别上皮内瘤变), 局部恶性13例, 术后无死亡病例及手术并发症, 随访2-32 mo无复发.
结论: 薄层CT、MRCP及超声内镜具有重要的诊断作用, 术中快速病检诊断肿瘤性质准确率高, 但存在一定的假阴性; 壶腹部肿瘤局部切除+胆胰管成形术是一种安全可靠的手术方式, 创伤小, 术后并发症及死亡率低, 壶腹部良性肿瘤及局部恶变肿瘤局部切除后效果好, 复发率低.
核心提示: 薄层CT, MRCP及超声内镜, 术中快速病检对于壶腹部肿瘤的诊断具有非常重要的作用; 壶腹部肿瘤局部切除+胆胰管成形术是一种安全可靠的手术方式, 创伤小, 术后并发症及死亡率低, 壶腹部良性肿瘤及局部恶变肿瘤局部切除后效果好, 复发率低.
引文著录: 陈冬, 朱峰, 王敏, 田锐, 秦仁义. 壶腹部肿瘤的诊断与局部切除. 世界华人消化杂志 2013; 21(36): 4185-4188
Revised: November 4, 2013
Accepted: November 19, 2013
Published online: December 28, 2013
AIM: To investigate the diagnosis and local resection of ampullary tumors.
METHODS: Clinical and pathological data for 86 patients with ampullary tumors treated at our hospital from January 2011 to September 2013 were retrospectively analyzed.
RESULTS: Of the 86 patients, 83 had biliary and pancreatic duct dilation, and type-B ultrasound could detect biliary and pancreatic duct dilation in all the 83 patients (100%). Thin-slice CT detected an ampullary lump or gallbladder wall enhancement in 80 of 86 patients (93.0%), while MRCP detected biliary and pancreatic duct dilation or an ampullary lump in 69 of 86 patients (80.2%). Fifty-two cases underwent EUS (endoscopic ultrasonography) and biopsy, and a low echo mass was found in 49 cases (94.2%), of which 40 were malignant tumors. Biopsy proved malignancy in 7 of the 40 patients (17.5%). Intraoperative rapid frozen section proved malignancy in 72/77 (93.5%) of patients. Twenty-two patients underwent local excision of ampullary tumors and pancreaticobiliary duct plasty, of whom 9 were confirmed with benign diseases (high grade intraepithelial neoplasia in 5) and 13 with local malignancies. There was no death or complication after surgery and no recurrence during 2 to 32 months of follow-up.
CONCLUSION: Thin slice CT, MRCP and EUS are important tools for the diagnosis of ampullary tumors, while rapid intraoperative pathological examination has a high accuracy but with certain false negatives. Local excision of duodenal papilla and pancreaticobiliary duct plasty are safe, with minor trauma, few complications and low recurrence rate, particularly for ampullary benign tumors and localized malignant tumors.
- Citation: Chen D, Zhu F, Wang M, Tian R, Qin RY. Diagnosis and local resection of ampullary tumors. Shijie Huaren Xiaohua Zazhi 2013; 21(36): 4185-4188
- URL: https://www.wjgnet.com/1009-3079/full/v21/i36/4185.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v21.i36.4185
壶腹部肿瘤是指十二指肠乳头内胆管、胰管及十二指肠大乳头区域的肿瘤. 此部位肿瘤较小, 诊断较为困难, 一直以来, 胰十二指肠切除术(pancreaticoduodenectomy, PD)都是壶腹部肿瘤首选的经典术式. 随着医疗技术水平的提高及微创化手术理念的不断深入, 我们必须更加精准地对此类患者进行诊断和治疗, 现将我们的诊治经验报道如下.
本组男41例, 女45例. 年龄43-67岁(57.78岁±7.76岁). 腹部隐痛不适82例, 占95.3%, 乏力、纳差伴皮肤巩膜黄染69例, 占80.2%.
22例良性及局部恶变患者采用了壶腹部肿瘤局部切除+胆胰管成形术.
统计学处理 所有数据均用SPSS13.0软件进行统计学分析, P<0.05为差异有统计学意义.
86例患者中, 83例胆胰管扩张, B超可见胆胰管扩张83例(83/83, 100%), 薄层CT扫描可见壶腹部肿块或者胆管壁强化80例(80/86, 93.0%), MRCP可见胆胰管扩张或壶腹部肿块69例(69/86, 80.2%), 52例患者行超声内镜及穿刺活检, 可见低回声肿块49例(49/52, 94.2%), 其中恶性肿瘤40例, 穿刺提示恶性7例(7/40, 17.5%), 77例恶性肿瘤患者术中快速病检提示恶性72例(72/77, 93.5%)(表1).
| 检查 | 准确率 |
| B超 | 提示胆胰管扩张(83/83, 100%) |
| CT | 提示肿块或管壁强化(80/86, 93.0%) |
| MRCP | 提示胆胰管扩张或肿块69例(69/86, 80.2%) |
| 超声内镜 | 可见低回声肿块49例(49/52, 94.2%) |
| 术前穿刺活检 | 提示恶性7例(7/40, 17.5%) |
| 术中快速病检 | 提示恶性72例(72/77, 93.5%) |
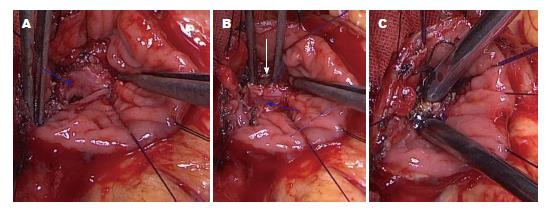
22例患者顺利完成了壶腹部肿瘤局部切除+胆胰管成形术(图1), 其中良性9例(5例为腺瘤高级别上皮内瘤变), 局部恶性13例, 术后无死亡病例及手术并发症, 随访2-32 mo无复发.
64例为腺癌, 13例为腺瘤伴局部恶变, 9例为良性病变, 其中7例为腺瘤, 5例伴有高级别上皮内瘤变, 1例为炎性息肉, 1例为腺瘤样增生.
以往一般认为壶腹部肿瘤基本都为恶性, 但随着人们生活水平的提高及诊断技术水平的发展, 国内外不断有良性及局部恶性的病例报道[1,2]. Cattelletal[3]于1950年首次报道了壶腹部癌可能存在腺瘤→上皮内瘤变→局部恶变→腺癌这一转化过程的现象, Beger也报道腺瘤癌变率为16.6%[4]. 这些报道及现象对我们胆胰外科医生提出了更高的要求: 早期诊断和术前术中准确的定性诊断以及微创化的手术方式.
壶腹部肿瘤位于十二指肠乳头内胆管和胰管以及十二指肠大乳头区域, 很早便可引起胆胰管排出不畅甚至梗阻, 导致腹部不适及乏力、纳差、间歇性黄疸等相对轻微的临床症状, 不易引起患者 的重视. 对于此类患者, 我们建议常规行B超检查, B超无创, 廉价, 虽然受到肠气干扰, 难以清晰显示肿块, 但诊断胆胰管扩张准确率却很高, 非常适合进行大规模普查, 对于此类疾病的早期诊断具有非常重要的临床价值. 如果发现胆胰管扩张可进一步行CA199检测、薄层CT扫、MRCP、超声内镜、ERCP等检查. 有文献报道, CA199对壶腹部恶性肿瘤诊断的阳性率为84.4%[5]. 本组患者中, 恶性患者91%升高, 可见CA199对于诊断壶腹部恶性肿瘤具有很大的提示作用, 但缺乏特异性. 另外, 薄层CT扫描、MRCP、超声内镜及ERCP在此类疾病的诊断过程中也具有非常重要的作用和地位. 我们认为薄层CT扫描是诊断非常重要的检查, 他能快速连续扫描, 在短时间内获得大量信息, 大大减少了图像的部分容积效应, 图像质量高, 能清晰显示肿块和强化, 也能准确评估肿瘤与周围血管的关系[6,7]. MRCP可以非常清楚地显示出胆胰管扩张的形态, 并且对于鉴别结石和肿瘤以及内生性和外压型梗阻具有相当重要的作用. ERCP可直视十二指肠乳头病变, 并可同时进行组织钳夹活检和胆胰管造影, 可提供较有价值的信息, 但其为有创性检查, 可能并发胰腺炎、穿孔、感染, 临床应用受限. 超声内镜诊断价值高[8], 是内镜与超声两种技术相结合的检查方法, 既可通过内镜直接观察肿瘤黏膜表面的形态, 又可通过超声观察管壁各组织层次情况, 从而弥补了体表超声受胃肠气体干扰的缺陷, 也克服了内镜不能判断黏膜下病变及病变浸润深度的缺陷, 准确率高. 术前穿刺活检及术中快速病检是手术决策前肿瘤定性诊断的重要手段, 对手术方式的选择起到了至关重要的作用. 本组患者中穿刺活检的准确率为17.5%, 主要是假阴性的存在影响了其临床价值. 术中快速病检准确率高, 可达90%以上, 但应尽量完整切除后送检, 避免细针穿刺或者部分切除, 即便如此, 有些局部恶变的肿瘤仍难以确诊, 但从此类患者局部切除后的效果来看, 并不影响我们手术的决策, 是我们整个诊断过程中最重要最核心的检查.
PD是壶腹部肿瘤的经典手术方式, 但在当代外科将其作为唯一的手术方式早已不合时宜, Knox等[9]报道了25例壶腹部癌局部切除, 无手术死亡, 5年生存率为51%, 疗效和PD相似, Tarazi等[10]报道57例壶腹部癌, 其中局部切除11例, 根治性切除46例, 2年、5年生存率分别为: 37.8%、60.4%和40.9%、54.6%, 两组患者生存率没有显著性差异. 支持这一术式的学者认为壶腹部肿瘤多发生于Vater壶腹处, 常波及胆胰管而影响胆汁及胰液排出, 故其临床症状出现早, 有利于早期诊断和治疗, 故就诊患者多为肿瘤早期, 淋巴转移机会少, 切缘无肿瘤残存即可达到与PD术相似的治疗效果. 从我们的治疗经验来看, 壶腹部良性肿瘤及局部恶变的肿瘤局部切除的效果均好, 但术前很难判断肿瘤是否为早期, 且肿瘤早期发生淋巴转移并不少见, Yoon等[11]报道早期十二指肠乳头部癌(pTis、pT1)中存在淋巴结转移的占9%, 肿瘤<1 cm的癌淋巴结转移率为11.6%, 高分化癌淋巴结转移率为23.5%, 而肿瘤复发的多因素分析发现, 淋巴结转移是有统计学意义的独立预后指标, 局部切除术没有清扫淋巴结, 存在根治性的问题. 而且为了达到切除彻底性, 切缘距肿瘤越远越好, Farouk等[12]主张至少距肿瘤边缘1 cm, 而局部切除时, 操作空间狭小, 此点很难做到, 所以很难保证切除的彻底性. 另外目前文献报道的局部切除术的例数尚少, 缺乏临床多中心大样本的前瞻性随机对照研究来进行最终疗效评定. 故我们认为应严格把握局部切除的手术指征, 对于壶腹部良性肿瘤及局部恶变的肿瘤可行局部切除术, 一般情况差, 年龄大的恶性肿瘤患者也可以考虑行局部切除术.
壶腹部肿瘤局部切除术虽然创伤小, 但技术难度高, 不应忽视并发症的防治及其肿瘤切除的彻底性. Böttger等[13]总结99例壶腹部癌局部切除术的手术死亡率7.1%. 国外文献报道壶腹部癌局部切除术并发症发生率0%-25%, 国内报道48例局部切除并发症发生率为9.6%, 即便是对于壶腹部良性肿瘤, 也有复发的报道[14,15]. 为防止复发及术后并发症, 我们的手术体会是在显露出十二指肠乳头后沿乳头部边缘正常组织环形切开黏膜, 沿肿瘤边缘外侧约0.5 cm切开肌层进入胰腺实质, 向肿瘤上端游离直至显露出正常的胆管、胰管, 继续切断胆管、胰管, 将肿瘤由基底部完整切除, 如果肿瘤较大或者术中快速病检示切缘阳性, 可同时切除肿瘤周围部分胰腺组织. 最后通过观察触摸、术中快速病检准确判断切缘有无癌细胞残留, 可保证切缘的阴性及手术范围的彻底性. 切除后将十二指肠黏膜、胰腺实质、胆胰管壁用4.0 prolene无损伤缝线间断环形缝合, 胆总管和胰管开口及十二指肠黏膜之间完全内膜化, 胆胰管口成形呈"∞"形, 可防止术后并发症的发生.
壶腹部肿瘤一般较小, 诊断较为困难, 随着医疗技术水平的提高及微创化手术理念的不断深入, 早期诊断及局部切除的方法被国内外文献不断报道.
李宗芳, 教授, 西安交通大学医学院第二附属医院
如何早期诊断以及局部切除术的手术指征、安全性、手术技巧和效果是壶腹部肿瘤研究的热点和重点.
壶腹部肿瘤的诊断和治疗是肝胆胰外科领域的难点和重点, 目前国内外相关的文献报道较多, 分别总结了各自的诊治经验.
本文结合国内外大量的文献报道及自己的诊治经验, 全面系统地总结了早期诊断的各种方法和准确率, 并重点介绍了局部切除的指征、疗效、手术技巧.
本文对于壶腹部肿瘤的早期诊断及手术方式的选择和局部切除术后并发症的预防都具有非常重要的指导意义.
本文具有很强的临床指导价值.
编辑: 田滢 电编:闫晋利
| 3. | Cattell RB, Pyrtek LJ. Premalignant lesions of the ampulla of Vater. Surg Gynecol Obstet. 1950;90:21-30, illust. [PubMed] |
| 4. | Beger HG, Treitschke F, Gansauge F, Harada N, Hiki N, Mattfeldt T. Tumor of the ampulla of Vater: experience with local or radical resection in 171 consecutively treated patients. Arch Surg. 1999;134:526-532. [PubMed] |
| 5. | Tanaka N, Okada S, Ueno H, Okusaka T, Ikeda M. The usefulness of serial changes in serum CA19-9 levels in the diagnosis of pancreatic cancer. Pancreas. 2000;20:378-381. [PubMed] |
| 6. | Chang S, Lim JH, Choi D, Kim SK, Lee WJ. Differentiation of ampullary tumor from benign papillary stricture by thin-section multidetector CT. Abdom Imaging. 2008;33:457-462. [PubMed] |
| 7. | Tublin ME, Tessler FN, Cheng SL, Peters TL, McGovern PC. Effect of injection rate of contrast medium on pancreatic and hepatic helical CT. Radiology. 1999;210:97-101. [PubMed] |
| 8. | Demetriades H, Zacharakis E, Kirou I, Pramateftakis MG, Sapidis N, Kanellos I, Betsis D. Local excision as a treatment for tumors of ampulla of Vater. World J Surg Oncol. 2006;4:14. [PubMed] |
| 10. | Tarazi RY, Hermann RE, Vogt DP, Hoerr SO, Esselstyn CB, Cooperman AM, Steiger E, Grundfest S. Results of surgical treatment of periampullary tumors: a thirty-five-year experience. Surgery. 1986;100:716-723. [PubMed] |
| 11. | Yoon YS, Kim SW, Park SJ, Lee HS, Jang JY, Choi MG, Kim WH, Lee KU, Park YH. Clinicopathologic analysis of early ampullary cancers with a focus on the feasibility of ampullectomy. Ann Surg. 2005;242:92-100. [PubMed] |
| 12. | Farouk M, Niotis M, Branum GD, Cotton PB, Meyers WC. Indications for and the technique of local resection of tumors of the papilla of Vater. Arch Surg. 1991;126:650-652. [PubMed] |
| 13. | Böttger TC, Boddin J, Heintz A, Junginger T. Clinicopathologic study for the assessment of resection for ampullary carcinoma. World J Surg. 1997;21:379-383. [PubMed] |
| 14. | Branum GD, Pappas TN, Meyers WC. The management of tumors of the ampulla of Vater by local resection. Ann Surg. 1996;224:621-627. [PubMed] |
| 15. | Meneghetti AT, Safadi B, Stewart L, Way LW. Local resection of ampullary tumors. J Gastrointest Surg. 2005;9:1300-1306. [PubMed] |