修回日期: 2009-12-05
接受日期: 2009-12-14
在线出版日期: 2010-02-08
目的: 探讨肝硬化患者Child-Pugh分级与血小板生成素(TPO)的关系.
方法: 选取肝硬化患者119例, 另选取与肝硬化组性别和年龄相匹配的30例健康人作为对照组; 晨起空腹采血、离心分离血清, 检测血液常规、血液生化、血离子、肝炎病毒标志物, 肝脾B超检查; 用ELISA法检测血清TPO含量.
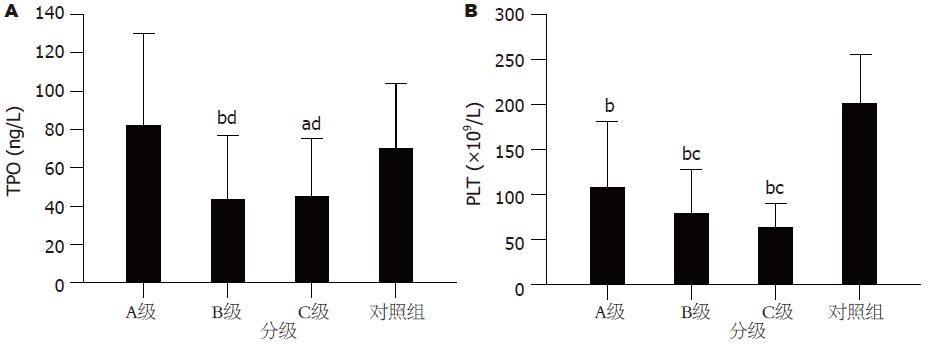
结果: 肝硬化患者中Child-Pugh A、B、C级分别为43例、63例和13例. 与对照组相比, 肝硬化患者平均TPO水平无显著性差异, A级TPO水平有升高的趋势, 但无统计学意义, 而B级(43.44 ng/L±33.51 ng/L)和C级(45.16 ng/L±30.04 ng/L)则明显降低(P = 0.001, 0.048); 血小板计数(PLT)在A级、B级和C级逐渐下降, 与对照组相比, 均有显著性差异(均P<0.001); TPO与PLT在对照组呈负相关(r = -0.363, P = 0.048), 在Child-Pugh A级和C级两者无相关性, 在B级呈正相关且有统计学意义(r = 0.383, P = 0.002).
结论: 肝脏合成TPO减少是晚期肝硬化患者血小板减少的重要原因; TPO和PLT可以作为反应肝脏功能的指标.
引文著录: 刘鹏亮, 孙杰生, 王炳元, 秦永军. 肝硬化患者Child-Pugh分级与血小板生成素的关系. 世界华人消化杂志 2010; 18(4): 392-396
Revised: December 5, 2009
Accepted: December 14, 2009
Published online: February 8, 2010
AIM: To assess the relationship between serum thrombopoietin (TPO) level and Child-Pugh grade in patients with liver cirrhosis.
METHODS: One hundred and nineteen liver cirrhotic patients (experimental group) and 30 healthy volunteers (control group) were included in the study. Serum TPO level was detected by enzyme-linked immunosorbent assay (ELISA). Meanwhile, routine blood tests, blood biochemistry tests, detection of hepatitis virus markers, and color Doppler ultrasound examination of the liver were performed.
RESULTS: Based on clinical manifestations and laboratory examinations, 43 patients were classified as having Child-Pugh class A cirrhosis, 63 as having Child-Pugh class B cirrhosis, and 13 as having Child-Pugh class C cirrhosis. No significant difference was noted in serum TPO level between the control group and the experimental group. Patients with Child-Pugh class A cirrhosis had higher serum TPO level than normal controls (P = 0.19), while those with Child-Pugh class B or C cirrhosis had significantly lower serum TPO levels (43.44 ng/L ± 33.51 ng/L and 45.16 ng/L ± 30.04 ng/L, respectively; P = 0.001 and 0.048, respectively) than normal controls. Platelet counts (PLT) in patients with Child-Pugh class A, B or C cirrhosis were significantly lower than that in normal controls (all P < 0.001). Serum TPO was negatively correlated with PLT in normal controls (r = - 0.363, P = 0.048). Although no correlation was noted between serum TPO and PLT in patients with Child-Pugh class A or C cirrhosis, a positive correlation was found between serum TPO and PLT in patients with Child-Pugh class B cirrhosis (r = 0.383, P = 0.002).
CONCLUSION: Reduced hepatic synthesis of TPO is important for the development of thrombocytopenia in cirrhotic patients. Serum TPO and PLT can be used as parameters for evaluation of liver function.
- Citation: Liu PL, Sun JS, Wang BY, Qin YJ. Relationship between serum thrombopoietin level and Child-Pugh grade in patients with liver cirrhosis. Shijie Huaren Xiaohua Zazhi 2010; 18(4): 392-396
- URL: https://www.wjgnet.com/1009-3079/full/v18/i4/392.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v18.i4.392
血小板减少症是肝硬化患者非常常见的并发症[1], 在慢性肝病中发生率为15%-70%, 甚至高达76%[2]. 其原因可能与脾脏功能亢进[3,4]和肝脏功能减退[5]有关. 血小板生成素(thrombopoietin, TPO)主要由肝细胞合成, 肝脏功能减退, 肝脏合成TPO受损可能是导致肝硬化患者血小板减少的主要原因[6,7]. 但肝脏功能不同程度的肝硬化患者血小板生成素和血小板(platelet, PLT)之间关系的研究较少, 对Child-Pugh各级TPO和PLT进行相关性检验的研究更少. 本研究通过对Child-Pugh各级TPO和PLT关系的研究, 探讨在不同程度肝脏功能的肝硬化患者TPO与血小板减少症的关系.
本研究由中国医科大学附属第一医院医学伦理委员会审查通过, 并征得所有受试者的知情同意. 收集2008-08/2009-06在中国医科大学附属第一医院消化内科住院, 临床诊断明确的肝硬化患者119例, 诊断符合2000-09西安会议修订的《病毒性肝炎防治方案》中的诊断标准[8], 并排除合并恶性肿瘤、营养不良、血液系统疾病、急性药物性和中毒性肝损伤及入院前输血的患者. 另收集30例性别和年龄与实验组相匹配、同期在本院体检的无肝炎病史, 肝炎病毒标志物阴性, 肝脏酶学指标正常, 肝脏彩色多普勒超声检查正常的健康人作为对照组.
1.2.1 TPO检测: 所有受试者采晨起空腹血液5 mL, 室温放置30 min, 1 000 g, 15 min离心后, 分离血清于两个EP管中, -20 ℃保存备用. TPO检测用酶联免疫吸附(ELISA)法, 试剂盒购自美国R&D公司(R&D Systems, McKinley, Minnea- polis, MN, USA), 检测灵敏度为7.45 ng/L. 酶标仪为Bio-Rad Model 550 Microplate Reader系美国Bio-Rad公司产品. 实验步骤: (1)将试剂和标本于室温放置30 min以上, 充分融化至室温; (2)TPO标准品倍比稀释, 浓度依次为2 000、1 000、500、250、125、62.5、31.2、0 ng/L; (3)微孔板标记标准品组, 实验组和对照组, 每孔加Assay Diluent RD1-1 50 μL; (4)分别加TPO标准品, 实验组标本和对照组标本200 μL于相应微孔, 覆盖封板膜, 室温孵育3 h; (5)弃去孔内液体, 向每孔加洗液(25倍稀释, 即20 mL浓缩洗液加500 mL双蒸水稀释)400 μL, 弃去孔内液体, 甩干, 共洗5次; (6)向各孔加TPO结合物200 μL, 覆盖封板膜, 室温孵育1 h; (7)弃去孔内液体, 向每孔加洗液400 μL, 弃去孔内液体, 甩干, 共洗5次; (8)每孔加底物溶液(显色剂A+显色剂B等体积混匀)200 μL, 室温避光孵育30 min; (9)每孔加终止液50 μL; (10)于30 min内测量吸光度, 测量波长450 nm, 校正波长540 nm.
1.2.2 血细胞分析: 所有受试者采晨起空腹血液2 mL, 采用日本希森美康公司生产的XE-2100全自动血液分析仪进行血细胞分析.
统计学处理 采用SPSS13.0统计软件进行数据的统计分析. 实验数据采用mean±SD表示, 实验组和对照组组间均数比较采用两个独立样本的t检验, 多组间均数比较采用单因素方差分析; 相关性检验用Pearson相关分析; 性别采用χ2检验, P<0.05为有统计学意义.
本研究共入选肝硬化患者119例, 其中男84例, 女35例, 平均年龄53.97岁±11.89岁, Child-Pugh A、B、C级分别为43例、63例和13例. 对照组30例, 其中男20例, 女10例, 平均年龄57.90岁±13.23岁. 两组间性别和年龄没有显著性差异(P值分别为0.663和0.116).
对照组血清TPO为70.32 ng/L±33.80 ng/L. 与对照组相比, 实验组平均血清TPO无统计学意义(表1); TPO在实验组Child-Pugh A级为82.14 ng/L±47.93 ng/L, 与对照组相比有升高趋势, 但无统计学意义(P = 0.19); Child-Pugh B级(43.44 ng/L±33.51 ng/L)和C级(45.16 ng/L±30.04 ng/L)血清TPO水平较对照组显著下降(P = 0.001, 0.048); Child-Pugh B级、C级与A级相比, TPO显著下降(P = 0.000, 0.003); Child-Pugh B级、C级之间没有统计学意义(P = 0.88, 图1A).
| 分组 | n | PLT(×109/L) | TPO(ng/L) |
| 肝硬化组 | 119 | 87.70±58.99 | 57.61±42.93 |
| 对照组 | 30 | 201.30±57.45 | 70.32±33.80 |
| t值 | -0.947 | -1.506 | |
| P值 | <0.000 | 0.134 |
TPO是巨核细胞增殖、分化、成熟和介导血小板产生的最主要的细胞调节因子[9], 主要由肝细胞合成[10], 肝脏功能受损时, TPO的合成下降, PLT的产生就会减少[11]. 但TPO是否是肝硬化患者血小板减少的原因尚存在争议, 可能因研究人群和方法不同, TPO与PLT关系的研究报道并不一致[12-15]. Aref等的研究主要分析了HCV感染(合并和未合并肝硬化)的患者[12], Rios等和Español等只分析了肝硬化合并血小板减少的患者, 未分析肝硬化血小板正常的患者[13,14], Eissa等分析了血吸虫性肝硬化患者[15], 均认为TPO与PLT减少没有关系. Li等研究认为TPO与PLT呈正相关关系, Child-Pugh分级中, A、B级TPO水平升高, C级降低[16,17]; Kujovich等研究认为, TPO合成减少是肝硬化血小板减少症的主要原因[7], 但以上研究均未做不同分级间的相关性检验. 本研究纳入了肝硬化血小板减少和血小板正常的患者, 进行Child-Pugh分级, 对各级TPO和PLT进行比较及相关性检验, 尚无研究报道.
本研究结果提示, 与对照组相比, 肝硬化Child-Pugh A级血清TPO水平有升高趋势(P = 0.19), PLT轻度下降, 有统计学意义(P<0.001). 在Child-Pugh A级, 肝脏功能尚属代偿期, 有较强的储备能力, 由于血小板分布异常和破坏增加导致的血小板减少[16], 机体负反馈调节后使肝脏合成TPO增加[18], TPO作用于骨髓巨核细胞, 使血小板的合成代偿性增加[19]. 循环PLT虽比对照组下降, 但仍大于100×109/L[20,21], 属生理调节范畴, 故统计学意义不显著.
与对照组相比, Child-Pugh B级和C级血清TPO水平显著下降(P值分别为0.001和0.048); 循环PLT显著减少(均P<0.001). 说明在Child-Pugh B级和C级的患者, 肝脏功能损伤严重, 肝脏合成TPO减少[22]. 有报道, 与无肝硬化的对照组相比, 肝硬化组肝脏总TPO mRNA减少30%-40%[23]; Osada等研究认为, 如果TPO缺乏, 未成熟的巨核细胞就会凋亡, 血小板的产生就会减少[24]. de Sauvage等报道, 基因敲除鼠TPO mRNA降低50%, 循环PLT下降67%[25]. 可以证实在B、C级的患者, TPO合成减少导致了循环PLT下降. 但两组比较, TPO没有差异, 说明当肝脏功能下降到一定程度时, 肝脏合成TPO严重减少, 超过了肝脏的代偿范围, 提示晚期肝硬化患者, TPO合成受损是PLT减少的重要原因. 在肝硬化血小板减少症的发生中, 脾功能亢进是另一个重要原因[26,27], 但本研究未进行脾脏功能与血小板减少症及与TPO关系的研究, 这方面有待于进一步的研究.
在生理条件下, PLT对TPO具有负反馈调节作用, 本研究结果与文献报道一致, 对照组TPO与PLT呈负相关关系[28]. 在Child-Pugh A级, 肝脏功能维持在相对正常水平, TPO与PLT仍呈负相关关系; 在B级和C级肝脏功能损害加重, 血清TPO含量明显减低, 与PLT下降呈正相关. TPO和PLT的关系随着肝功能损害程度发生相应的改变. 有研究报道, 血清TPO与肝功能指标如白蛋白、凝血酶原时间、凝血酶原活动度等均有相关性[13,17], TPO与反应肝功能的13C氨基比林呼吸试验正相关[29], 提示TPO和PLT可以作为反应肝脏功能的指标.
总之, 在Child-Pugh A级, 血清TPO水平比健康对照组高, PLT也处于较高水平; 在Child-Pugh B、C级, 血清TPO水平明显下降, PLT下降也更明显, 说明肝硬化患者, 肝脏功能在一定范围内(Child-Pugh A级)时, TPO对血小板的生成具有调节作用, 在晚期肝硬化(Child-Pugh B、C级)患者, TPO合成减少是血小板减少的重要原因. 当肝功能较好时, 血清TPO水平较高, PLT维持在正常水平; 肝脏功能损伤严重时, 血清TPO水平下降, PLT进行性减少, 其相关关系由负相关逐步转变成正相关, 进一步说明TPO和PLT可以作为反应肝脏功能的指标.
感谢检验科巴静老师, 消化内科石田老师和李异玲老师对本研究的支持和指导.
血小板生成素在肝脏合成, 是介导血小板产生的最主要的细胞因子, 血小板生成素合成减少可能是肝硬化患者血小板减少症的重要原因, 研究Child-Pugh各级肝硬化患者血小板生成素与血小板的关系有重要的临床意义.
赵桂鸣, 主任医师, 天津市肝病研究所天津市传染病医院慢性肝炎科
在肝硬化患者中, 有关血小板生成素与血小板的关系仍存在争议, 部分学者认为两者存在正相关关系, 尚有学者认为两者没有关系, 因为研究方法和对象不同, 其结果各异. 有学者研究血小板生成素类似物对改善血小板减少症有临床效果.
Li等研究认为TPO与PLT正相关. Rios等只分析了肝硬化合并血小板减少的患者, 未分析肝硬化血小板正常的患者. Eissa等分析了血吸虫性肝硬化患者, 均认为TPO与PLT减少没有关系.
对Child-Pugh各级血小板生成素和血小板进行相关性检验的研究至今尚未见详细报道.
本文探讨血小板生成素在不同肝脏功能的肝硬化患者血小板减少症中的作用, 为进一步研究血小板生成素的临床应用奠定基础.
本研究方法合理, 结论明确, 实验证据充足, 文章具有科学性、创新性和可读性较好地反映我国或国际胃肠病学临床和基础研究的先进水平.
编辑: 李军亮 电编:何基才
| 1. | Nomura T, Kubota Y, Kitanaka A, Kurokouchi K, Inage T, Saigo K, Iseki K, Baba N, Yamaoka G, Arai T. Immature platelet fraction measurement in patients with chronic liver disease: a convenient marker for evaluating cirrhotic change. Int J Lab Hematol. 2009; Aug 19. [Epub ahead of print]. [PubMed] |
| 2. | Afdhal N, McHutchison J, Brown R, Jacobson I, Manns M, Poordad F, Weksler B, Esteban R. Thrombocytopenia associated with chronic liver disease. J Hepatol. 2008;48:1000-1007. [PubMed] [DOI] |
| 3. | 李 璐, 曾 争, 尹 彪, 蔺 小红, 万 华, 霍 娜, 徐 京杭, 徐 小元. 部分脾动脉栓塞术治疗肝硬化脾功能亢进39例. 世界华人消化杂志. 2007;15:1297-1301. [DOI] |
| 4. | 秦 建平, 蒋 明德, 汪 庆华, 李 小安, 曾 维政, 徐 辉, 顾 明. 部分脾栓塞治疗肝硬化并发门脉高压及脾功能亢进症. 世界华人消化杂志. 2002;10:860-861. [DOI] |
| 5. | Yoshiuchi K, Takimoto Y, Moriya J, Inada S, Akabayashi A. Thrombopoietin and thrombocytopenia in anorexia nervosa with severe liver dysfunction. Int J Eat Disord. 2009; Oct 6. [Epub ahead of print]. [PubMed] |
| 6. | Peck-Radosavljevic M. Thrombocytopenia in liver disease. Can J Gastroenterol. 2000;14 Suppl D:60D-66D. [PubMed] |
| 7. | Kujovich JL. Hemostatic defects in end stage liver disease. Crit Care Clin. 2005;21:563-587. [PubMed] [DOI] |
| 9. | Fukushima-Shintani M, Suzuki K, Iwatsuki Y, Abe M, Sugasawa K, Hirayama F, Kawasaki T. AKR-501 (YM477) in combination with thrombopoietin enhances human megakaryocytopoiesis. Exp Hematol. 2008;36:1337-1342. [PubMed] [DOI] |
| 10. | Erickson-Miller CL, Delorme E, Tian SS, Hopson CB, Landis AJ, Valoret EI, Sellers TS, Rosen J, Miller SG, Luengo JI. Preclinical activity of eltrombopag (SB-497115), an oral, nonpeptide thrombopoietin receptor agonist. Stem Cells. 2009;27:424-430. [PubMed] [DOI] |
| 11. | Witters P, Freson K, Verslype C, Peerlinck K, Hoylaerts M, Nevens F, Van Geet C, Cassiman D. Review article: blood platelet number and function in chronic liver disease and cirrhosis. Aliment Pharmacol Ther. 2008;27:1017-1029. [PubMed] [DOI] |
| 12. | Aref S, Mabed M, Selim T, Goda T, Khafagy N. Thrombopoietin (TPO) levels in hepatic patients with thrombocytopenia. Hematology. 2004;9:351-356. [PubMed] [DOI] |
| 13. | Rios R, Sangro B, Herrero I, Quiroga J, Prieto J. The role of thrombopoietin in the thrombocytopenia of patients with liver cirrhosis. Am J Gastroenterol. 2005;100:1311-1316. [PubMed] [DOI] |
| 14. | Español I, Hernández A, Muñiz-Diaz E, Ayats R, Pujol-Moix N. Usefulness of thrombopoietin in the diagnosis of peripheral thrombocytopenias. Haematologica. 1999;84:608-613. [PubMed] |
| 15. | Eissa LA, Gad LS, Rabie AM, El-Gayar AM. Thrombopoietin level in patients with chronic liver diseases. Ann Hepatol. 2008;7:235-244. [PubMed] |
| 16. | Li Q, Sun GZ, Wang BE, Jia JD, Ma H, Wei YX, Cong YL, Shen J. [The relationship among the counts of platelet, thrombopoietin and spleen index in patients with liver cirrhosis]. Zhonghua Ganzangbing Zazhi. 2004;12:210-212. [PubMed] |
| 17. | El-Barbary MA, Saad AE, Attia FM, Mandour MI, Haidara MA, Dallak MM, Isenovic ER. Thrombocytopenia in Patients With Chronic Hepatitis C: A Possible Role of HCV on Platelet Progenitor Cell Maturation. Angiology. 2009;Aug 18. [Epub ahead of print]. [PubMed] |
| 18. | Sungaran R, Markovic B, Chong BH. Localization and regulation of thrombopoietin mRNa expression in human kidney, liver, bone marrow, and spleen using in situ hybridization. Blood. 1997;89:101-107. [PubMed] |
| 19. | Kuter DJ, Begley CG. Recombinant human thrombopoietin: basic biology and evaluation of clinical studies. Blood. 2002;100:3457-3469. [PubMed] [DOI] |
| 20. | 李 琴, 孙 桂珍, 王 宝恩, 贾 继东, 马 红, 魏 玉香, 丛 玉隆, 沈 静. 肝硬化患者血小板计数与血小板生成素及脾脏指数间的关系. 中华肝脏病杂志. 2004;12:210-212. |
| 22. | Jiang XH, Xie YT, Tan DM. [Study on the influencing factors of thrombocytopenia in viral hepatitis]. Zhonghua Ganzangbing Zazhi. 2004;12:734-736. [PubMed] |
| 23. | Okubo M, Shiota G, Kawasaki H. Thrombopoietin levels in serum and liver tissue in patients with chronic viral hepatitis and hepatocellular carcinoma. Clin Sci (Lond). 2000;99:207-214. [PubMed] [DOI] |
| 24. | Osada M, Komeno T, Todokoro K, Takizawa M, Kojima H, Suzukawa K, Ninomiya H, Abe T, Nagasawa T. Immature megakaryocytes undergo apoptosis in the absence of thrombopoietin. Exp Hematol. 1999;27:131-138. [PubMed] [DOI] |
| 25. | de Sauvage FJ, Carver-Moore K, Luoh SM, Ryan A, Dowd M, Eaton DL, Moore MW. Physiological regulation of early and late stages of megakaryocytopoiesis by thrombopoietin. J Exp Med. 1996;183:651-656. [PubMed] [DOI] |
| 26. | Ohira M, Ishifuro M, Ide K, Irei T, Tashiro H, Itamoto T, Ito K, Chayama K, Asahara T, Ohdan H. Significant correlation between spleen volume and thrombocytopenia in liver transplant patients: a concept for predicting persistent thrombocytopenia. Liver Transpl. 2009;15:208-215. [PubMed] [DOI] |
| 27. | Akyüz F, Yekeler E, Kaymakoğlu S, Horasanli S, Ibrişim D, Demir K, Aksoy N, Poturoğlu S, Badur S, Okten A. The role of thrombopoietin and spleen volume in thrombocytopenia of patients with noncirrhotic and cirrhotic portal hypertension. Turk J Gastroenterol. 2007;18:95-99. [PubMed] |
| 28. | Weksler BB. Review article: the pathophysiology of thrombocytopenia in hepatitis C virus infection and chronic liver disease. Aliment Pharmacol Ther. 2007;26 Suppl 1:13-19. [PubMed] |
| 29. | Giannini E, Botta F, Borro P, Malfatti F, Fumagalli A, Testa E, Podestà E, Chiarbonello B, Polegato S, Mamone M. Relationship between thrombopoietin serum levels and liver function in patients with chronic liver disease related to hepatitis C virus infection. Am J Gastroenterol. 2003;98:2516-2520. [PubMed] [DOI] |