修回日期: 2010-08-15
接受日期: 2010-08-17
在线出版日期: 2010-09-08
目的: 分析影响腹腔镜阑尾切除术(LA)难易程度的危险因素, 建立预测LA难易程度的评分系统.
方法: 回顾性分析承德医学院附属医院2001- 07/2009-08行LA手术1 276例的临床指标. 运用Logistic多因素回归分析方法筛选影响手术难易程度的危险因素, 对各种危险因素分别赋值, 建立预测LA难易程度评分系统. 用ROC曲线评价该评分系统的效能, 2009-09/2010-05 LA 122例运用该评分系统进行评分, 比较评分结果与实际手术难易度的差异.
结果: 高龄(≥60岁)、肥胖(体质量指数≥28)、下腹部手术史、右下腹腹膜炎、白细胞计数(≥12×109/L)、发作至手术时间(≥24 h)、最高体温(≥38.0 ℃)、阑尾周围重度粘连、阑尾直径(≥1 cm)是影响手术难度的危险因素, 建立腹腔镜阑尾切除术难易程度评分系统. 得分越高, 手术难度越大. ROC曲线下面积为0.952. 应用评分系统对LA 122例评分, 其评估手术难易程度与实际难度总体相符率达87.7%.
结论: 腹腔镜阑尾切除术难易程度评分系统简单、实用, 在临床实践中有重要意义.
引文著录: 于爱军, 赵鲁文, 张学军, 刘金龙, 程利民, 张蓉, 杨曙光. 腹腔镜阑尾切除术难易程度评分系统的建立和应用. 世界华人消化杂志 2010; 18(25): 2719-2723
Revised: August 15, 2010
Accepted: August 17, 2010
Published online: September 8, 2010
AIM: To analyze the risk factors influencing the difficulty level of laparoscopic appendectomy (LA) based on clinical data and to establish a scoring system for predicting the difficulty level of LA.
METHODS: The clinical data for 1 276 patients who underwent LA at our hospital from July 2001 to August 2009 were analyzed retrospectively. Multiple logistic regression was performed to identify risk factors that were subsequently scored. A scoring system for predicting the difficulty level of LA was then established. The value of this scoring system was evaluated using ROC curve analysis. The scoring system was then used in 122 patients undergoing LA at our hospital from September 2009 to May 2010 to compare with the real situation of each operation.
RESULTS: The risk factors influencing the difficulty level of LA included age ≥60, body mass index (BMI) ≥28, a history of lower abdominal operation, peritonitis in right lower abdomen, white blood cell (WBC) count ≥12 × 109/L, the time from onset to operation ≥24 h, the highest body temperature ≥38.0 ℃, severe adhesion, and appendiceal diameter ≥1 cm. According to the scoring system established, a higher score is associated with a more difficult operation. The area below ROC curve was 0.952, with a stand error of 0.007. When the scoring system was used in 122 patients undergoing LA, the total coincidence ratio was 87.7% between predicted and actual difficulty.
CONCLUSION: The scoring system established in this study is simple and practical and has important clinical value.
- Citation: Yu AJ, Zhao LW, Zhang XJ, Liu JL, Cheng LM, Zhang R, Yang SG. Establishment and application of a scoring system for predicting the difficulty level of laparoscopic appendectomy. Shijie Huaren Xiaohua Zazhi 2010; 18(25): 2719-2723
- URL: https://www.wjgnet.com/1009-3079/full/v18/i25/2719.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v18.i25.2719
腹腔镜阑尾切除术(laparoscopic appendectomy, LA)是治疗阑尾炎的良好术式, 具有创伤小、恢复快、美观效果好等诸多优点[1]. 随着腹腔镜器械的不断改进和腹腔镜技术的日益成熟, 绝大部分阑尾炎, 甚至坏疽性阑尾炎和阑尾周围脓肿[2,3], 都可以通过LA来完成. 但有部分病例因手术复杂, 手术时间较长, 甚至需中转开腹, 术后出现腹腔感染等并发症, 延长住院时间. 我们确定影响LA难度的危险因素, 并在此基础上建立LA难易程度的评分系统, 应用该评分系统对122例LA进行评分, 验证该评分系统的临床应用价值.
收集承德医学院附属医院2001-07/ 2009-08行LA手术1 276例, 男666例, 女610例, 年龄15-76(平均40.16)岁. 其中中转开腹71例, 中转开腹率5.6%.
1.2.1 手术方法: 连续硬膜外麻醉或气管插管全身麻醉, CO2人工气腹, 压力维持在12 mmHg. 常规三孔法入腹, 找到阑尾后并提起, 用双极电凝阑尾系膜并剪断, 至阑尾根部, 用7号丝线双重结扎阑尾根部. 切断部分阑尾壁, 显露出阑尾腔后, 用电凝烧灼残端黏膜并完全切断之, 根部不包埋. 记录手术时间(以第一套管置入到缝合腹壁穿刺孔为止).
1.2.2 观测指标: 根据文献和临床观察结果[4,5], 选择可能影响LA手术难度的13个因素, 即年龄、性别、上腹部手术史、下腹部手术史、肥胖、糖尿病史、高血压史、发作至手术时间、最高体温、右下腹腹膜炎、白细胞计数、阑尾周围粘连程度、阑尾直径.
1.2.3 病例分组: 将病例分成容易与困难两组, 容易组: 手术顺利, 未中转开腹, 手术时间<40 min的病例. 困难组: 手术困难, 中转开腹, 或虽未中转开腹, 手术时间≥40 min的病例.
1.2.4 评分系统的建立: 对计数资料和等级资料按统一标准予以量化赋值(表1). 全部资料输入计算机, 采用向前逐步多因素二项分类Logistic回归分析, 进入方程的水准α = 0.05, 剔除方程的水准α = 0.1, 根据其相关性分别赋值, 建立LA难易程度评分系统.
| 变量 | 分析指标 | 数量化 |
| X1 | 年龄 | <60岁为0, ≥60岁为1 |
| X2 | 性别 | 男为0, 女为1 |
| X3 | 肥胖 | <28为0, ≥28为1 |
| X4 | 上腹部手术史 | 无为0, 有为1 |
| X5 | 下腹部手术史 | 无为0, 有为1 |
| X6 | 右下腹腹膜炎 | 无为0, 有为1 |
| X7 | 白细胞计数 | <12×109/L为0, ≥12×109/L为1 |
| X8 | 发作至手术时间 | <24 h为0, ≥24 h为1 |
| X9 | 糖尿病 | 无为0, 有为1 |
| X10 | 高血压 | 无为0, 有为1 |
| X11 | 最高体温 | <38.0 ℃为0, ≥38.0 ℃为1 |
| X12 | 阑尾周围重度粘连 | 无为0, 有为1 |
| X13 | 阑尾直径 | <1 cm为0, ≥1 cm为1 |
1.2.5 评分系统效能的评价: (1)计算不同得分, 预测LA难易的灵敏度和特异度, 绘制ROC曲线, 计算ROC曲线以下面积. (2)对承德医学院附属医院2009-09/2010-05收治的122例阑尾炎行LA的患者使用该评分系统进行评分. 各得分所在组与实际手术难度相比较, 以验证评分系统的效能.
统计学处理 采用SPSS for Windows 13.0, 运用Logistic多因素回归分析方法进行分析.
本组1 276例行LA的患者, 困难组265例, 容易组1 011例, 其中71例中转开腹原因如下: 因炎症导致阑尾周围粘连紧密36例, 阑尾根部坏疽8例, 盲肠后位6例, 腹腔广泛粘连4例, 阑尾不易取出4例, 出血4例, 小肠损伤3例, 合并麦克尔憩室3例, 阑尾肿瘤2例, 不能维持气腹1例. 对13个因素进行逐步多因素二项分类Logistic回归分析(表2). 建立预测手术难度P的函数为: P = ey/(1+ ey). y = -5.384+2.401×年龄+1.600×肥胖+1.317×下腹部手术史+1.076×右下腹腹膜炎+0.934×白细胞计数+1.216×发作至手术时间+3.281×重度粘连+0.900×体温+0.985×阑尾直径. 危险因素存在时变量取1, 不存在时变量取0. 根据此函数, 不同危险因素存在时, 可计算病例手术的难易程度P. 但是计算过于复杂不便于应用. 根据Logistic多元回归的特点对各危险因素进行如下赋值: 年龄≥60岁为2.4, <60岁为0; 体质量指数(BMI)≥28为1.6, <28为0; 有下腹部手术史为1.3, 无为0; 右下腹有腹膜炎为1.1, 无为0; 白细胞计数≥12×109/L为0.9, <12×109/L为0; 发作至手术时间≥24 h为1.2, <24 h为0; 最高体温≥38.0 ℃为0.9, <38.0 ℃为0; 有重度粘连为3.3, 无为0; 阑尾直径≥1 cm为1.0, <1 cm为0.
| 危险因素 | β | S.E. | Wald | P值 | EXP(β) |
| 年龄 | 2.401 | 0.300 | 64.150 | 0.000 | 11.035 |
| 肥胖 | 1.600 | 0.304 | 27.637 | 0.000 | 4.955 |
| 下腹部手术史 | 1.317 | 0.600 | 4.815 | 0.028 | 3.734 |
| 右下腹腹膜炎 | 1.076 | 0.252 | 18.187 | 0.000 | 2.934 |
| 白细胞计数 | 0.934 | 0.276 | 11.484 | 0.001 | 2.545 |
| 发作至手术时间 | 1.216 | 0.307 | 15.666 | 0.000 | 3.374 |
| 重度粘连 | 3.281 | 0.308 | 113.729 | 0.000 | 26.593 |
| 体温 | 0.900 | 0.272 | 10.909 | 0.001 | 2.459 |
| 阑尾直径 | 0.985 | 0.370 | 7.098 | 0.008 | 2.679 |
| 常量 | -5.384 | 0.348 | 238.713 | 0.000 | 0.005 |
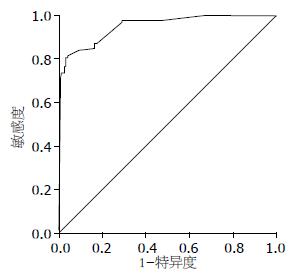
根据1 276例LA具体得分, 画出ROC曲线(图1). 评价该评分系统的效能, 计算出不同得分的灵敏度和特异度. 曲线下面积为0.952, 标准误为0.007, P值为0.000, 95%可信区间为0.938-0.966. 取4.9分时, 灵敏度0.808, 特异度0.970为最佳.
综合以上评分标准及ROC曲线分析, 我们将1 276例LA病例大致分为4组: 0-1.9分组(容易组); 2.0-4.9分组(相对容易组); 5.0-9.9分组(困难组); ≥10.0分组(特别困难组). 任何LA病例计算综合得分后, 可位于相应组别. 各组术后出现并发症情况见表3, 特别困难组病例手术切口感染、腹腔脓肿发生率明显高于其他组别, 分别为30.36%、21.43%. 运用该评分系统对承德医学院附属医院2009-09/2010-05收治的122例LA病例进行评分后分组, 与实际手术操作难易度对比分析见表4.
| 分组 | n | 切口感染n(%) | 腹腔脓肿n(%) |
| 容易组 | 617 | 0(0.00) | 0(0.00) |
| 相对容易组 | 406 | 4(0.99) | 0(0.00) |
| 困难组 | 197 | 10(5.08) | 4(2.03) |
| 特别困难组 | 56 | 17(30.36) | 12(21.43) |
| 评分结果 | n | ||||
| 0-1.9 | 2.0-4.9 5.0-9.9 | ≥10.0 | |||
| 相符 | 30 | 60 | 15 | 2 | 107 |
| 不相符 | 2 | 6 | 7 | 0 | 15 |
| 相符率(%) | 93.75 | 90.91 | 68.18 | 100.00 | 87.70 |
影响LA手术难度的危险因素: (1)高龄: 高龄是影响手术难度的危险因素之一, 高龄患者一般较低龄患者有较长的阑尾炎反复发病史. 由于老年人身体反应差, 临床症状及体征多较轻, 往往与阑尾实际的病变程度不相符合, 临床表现不典型[6], 从而延误了手术时间, 使术中情况变得比较复杂, 阑尾周围粘连, 腹腔内积液, 亦增加手术难度. 另外, 高龄患者患阑尾恶性肿瘤、盲肠肿瘤的几率也明显增加; (2)肥胖: 早期研究认为过度肥胖使气腹针穿刺或戳卡置入困难, 和继之发生的皮下气肿或腹膜下气肿使暴露困难[7], 但随着器械的改进和技术的提高, 这种情况越来越少. 肥胖并不是中转开腹的危险因素, 但肥胖患者往往因腹腔内空间较小, 系膜肥厚, 从而增加手术难度; (3)下腹部手术史: 既往有下腹部手术史的患者, 可能使腹腔内各脏器与腹壁粘连, 为寻找阑尾设置了障碍, 随着手术医师腹腔镜手术经验的积累, 大部分粘连比较容易处理; (4)右下腹腹膜炎、白细胞计数≥12×109/L、最高体温≥38.0 ℃: 这三个危险因素均为急性阑尾炎典型症状, 间接反映阑尾炎症较重, 病情复杂; (5)发作至手术时间: 蔡元坤等[8]研究显示延迟就诊时间对阑尾病理分型和术后并发症均有显著影响, 单纯性阑尾炎平均23.4 h, 进展性阑尾炎35.3 h; 无并发症组23.1 h, 有并发症组34.4 h. 本研究也显示发作至手术时间>24 h, 会增加LA难度; (6)重度粘连: 因阑尾急性炎症期持续多日或慢性阑尾炎急性发作, 阑尾与周围组织致密粘连, 包括阑尾与腹壁、大网膜或肠管致密粘连, 对于阑尾与腹壁、大网膜的粘连可应用钝性分离或双极电凝后剪断, 而对于阑尾与肠管的粘连, 只能应用钝性分离, 以免损伤肠管. 有些情况下, 炎症水肿严重, 粘连极致密, 甚至不能分清解剖结构, 为了避免副损伤, 需及时中转开腹. 阑尾周围重度粘连是潜在手术难度的最准确预测者; (7)阑尾直径: 对粗大阑尾切除不一定困难, 但为了避免阑尾污染手术切口及腹腔, 需将阑尾置入标本袋中, 均匀用力慢慢取出, 这需要一些技巧, 会延长手术时间.
对于是否所有阑尾炎都适用LA, 现在仍有争议, Slim等[9]认为LA出现腹腔脓肿的几率增大. 阑尾病理损害程度越重, 术后并发症发生率越高, 但对于轻型阑尾炎, 腹腔镜手术的优点是毋庸置疑的[10]. 在实际临床工作中, 仅有某些临床资料预测LA手术难度, 意义并不大, 临床医生要根据LA病例各种危险因素并存时, 预测其难度, 建立数学模型予以综合评价是必须的. 随着腹腔镜手术器械的不断改进和腹腔镜技术的日益成熟, 组成该评分系统的危险因素对手术难度影响的大小, 可能会发生波动, 如对2009-09/2010-05 LA 122例病例进行分析, 肥胖、下腹部手术史的分值都降低了. 随着超声诊断技术的普及和发展, 仪器分辨率的提高, 超声可用于急性阑尾炎的诊断, 能够显示其直接征象和间接征象[11]. 对于本评分系统的术中资料阑尾周围粘连, 阑尾直径, 也可以在术前进行可靠预测, 我们将进一步进行此方面的研究. 另外一些术前检查资料, 如血胆红素升高, 凝血酶原时间延长也可以预测阑尾炎的严重程度[12,13], 从而预测手术难度. 随着LA手术数量的积累, 适应证的扩大, 手术水平的提高, 评分系统中的危险因素及赋分可能会发生一些变化, 可以每10年总结一次, 以适应此变化.
术前预测LA难易度, 有助于患者了解自己腹腔镜手术的风险, 选择合适的手术方式, 也有利于临床医生根据自己经验选择病例, 对于术前预测手术难度大的患者, 应尽量避免安排腹腔镜初学者独自操作, 需有经验医师主刀或上台指导, 减少手术并发症, 降低医疗事故及纠纷的发生率[14]. 对于得分5.0-9.9的困难组病例虽有一些并发症出现, 但仍是安全、可靠的, 可以选择LA, 得分大于10的病例, 手术操作极为困难, 中转开腹及术后并发症发生率较高, 尽量选择开腹手术. 应用此评分系统可以进行腹腔镜培训, 与腹腔镜胆囊切除术相比, LA是更简易、安全的手术, 外科医生从LA开始训练腹腔镜技术是可行的. 开始选择容易病例(0-1.9分)进行训练, 手术简单, 成功率高, 增加术者信心, 经过20例手术训练后, 可选择相对容易病例(2.0-4.9分), 再经过20例手术训练后, 可选择困难病例, 这样可以快速学会LA. 国内已经有医院对LA施行日间手术[15], 取得了良好效果, 为保证手术的安全, 有条件的医院可以选择得分低于4.9分的病例开展日间手术, 减少术后并发症, 避免潜在的纠纷.
总之, LA难易程度评分系统简单、实用, 在临床实践中有重要意义.
腹腔镜手术有创伤小、恢复快等优点, 但目前, 腹腔镜手术尚不能完全取代传统开腹手术, 腹腔镜手术操作中存在事实上的局限性, 有时无法达到传统手术的技术要求. 所有腹腔镜手术都存在技术难点, 并有一定的中转开腹率, 医患双方都迫切希望能在术前预测出手术的难度, 从而选择合适的手术方式.
王正康, 教授, 北京中日友好医院普外科
蔡秀军等报道了腹腔镜胆囊切除术转开腹可能性评分系统的建立; 张广东等报道了腹腔镜结直肠切除术中转开腹可能性评分系统建立.
国内外目前仅有对腹腔镜胆囊切除术(LC)手术难易的术前预测的研究, 尚未发现对LA的报道. LC已经成为治疗胆囊良性疾病的首选方式, 而LA尚存在争议, 所以对于LA手术难易的术前预测更具有一定的意义.
本研究建立了预测LA难易程度的评分标准, 有助于医生和患者了解腹腔镜手术的风险, 选择合适的手术方式, 并可选择得分低的病例进行腹腔镜训练, 开展日间手术.
本研究有一定创新性、实用性, 有一定的参考价值.
编辑: 曹丽鸥 电编:何基才
| 1. | Milewczyk M, Michalik M, Ciesielski M. A prospective, randomized, unicenter study comparing laparoscopic and open treatments of acute appendicitis. Surg Endosc. 2003;17:1023-1028. [PubMed] [DOI] |
| 2. | Katsuno G, Nagakari K, Yoshikawa S, Sugiyama K, Fukunaga M. Laparoscopic appendectomy for complicated appendicitis: a comparison with open appendectomy. World J Surg. 2009;33:208-214. [PubMed] [DOI] |
| 4. | Liu SI, Siewert B, Raptopoulos V, Hodin RA. Factors associated with conversion to laparotomy in patients undergoing laparoscopic appendectomy. J Am Coll Surg. 2002;194:298-305. [PubMed] [DOI] |
| 5. | do Amaral PC, Filho Ede M, Galvão TD, Junior EE, de Magalhães Neto GE, Mascarenhas F, Fahel E. Factors leading to long-term hospitalization after laparoscopic appendectomy. JSLS. 2006;10:355-358. [PubMed] |
| 6. | Kirshtein B, Perry ZH, Mizrahi S, Lantsberg L. Value of laparoscopic appendectomy in the elderly patient. World J Surg. 2009;33:918-922. [PubMed] [DOI] |
| 7. | Fried GM, Barkun JS, Sigman HH, Joseph L, Clas D, Garzon J, Hinchey EJ, Meakins JL. Factors determining conversion to laparotomy in patients undergoing laparoscopic cholecystectomy. Am J Surg. 1994;167:35-39; discussion 39-41. [PubMed] [DOI] |
| 9. | Slim K, Chipponi J. Laparoscopy for every acute appendicitis? Surg Endosc. 2006;20:1785-1786. [PubMed] [DOI] |
| 13. | Sand M, Bechara FG, Holland-Letz T, Sand D, Mehnert G, Mann B. Diagnostic value of hyperbilirubinemia as a predictive factor for appendiceal perforation in acute appendicitis. Am J Surg. 2009;198:193-198. [PubMed] [DOI] |
| 15. | 方 东, 王 昌文. 日间手术在腹腔镜阑尾切除手术中的应用体会. 中国普外基础与临床杂志. 2010;17:185-186. |