修回日期: 2009-04-02
接受日期: 2009-04-08
在线出版日期: 2009-05-18
目的: 探讨活体肝移植术前肝动脉评估、术中切取及吻合方式和术后处理方法.
方法: 回顾性分析活体肝移植患者2例的肝动脉处理方法, 通过术前CT血管造影术(CTA)评估供受体肝动脉走形, 拟定术中肝动脉的切取方式及吻合方法, 探讨移植术后预防肝动脉并发症的方法.
结果: CTA是术前评估供受体血管简单有效的方法. 肝动脉有变异或动脉内径非常细的情况下, 将受体一段动脉完整游离切除在后台和供体肝动脉在高倍显微镜下吻合, 可提高动脉吻合质量. 术后超声检查的精确性受上腹部气体影响明显时, CTA检查可明确吻合肝动脉的流通状况. 术后应及早使用抗凝治疗, 及时准确调整全身凝血功能, 防止肝动脉栓塞.
结论: 术前正确的评估和高质量的动脉吻合以及术后适当抗凝治疗是预防术后肝动脉并发症的有效措施.
引文著录: 于聪慧, 梅建民, 余昌中, 姚军波, 张冬, 聂洪峰, 王剑飞. 肝动脉变异在活体肝移植中的处理. 世界华人消化杂志 2009; 17(14): 1471-1473
Revised: April 2, 2009
Accepted: April 8, 2009
Published online: May 18, 2009
AIM: To explore the management of hepatic arterial variants in living donor liver transplantation.
METHODS: A retrospective analysis was made in management of hepatic arterial variants in two cases of living donor liver transplantations. The experience of management was summarized up in the study.
RESULTS: CTA was a simple but effective approach to evaluating the hepatic artery before operation. Under the circumstance of hepatic arterial variants or quite small artery diameter, the quality of artery anastomosis could be strengthened through fully removing a piece of hepatic artery and anastomosis was conducted with hepatic artery from liver donor under powerful microscope. CTA was beneficial to describe the situation of hepatic artery in the case of poor results detected with ultrasound due to postoperative epigastric distension. Hepatic artery thrombosis should be avoided if anti-coagulation was well prepared pre-operatively.
CONCLUSION: Pre-operative valuation of hepatic artery, the highly qualified anastomosis and anti-coagulation are important factors in prevention of postoperative hepatic arterial complications.
- Citation: Yu CH, Mei JM, Yu CZ, Yao JB, Zhang D, Nie HF, Wang JF. Management of hepatic arterial variants in living donor liver transplantation. Shijie Huaren Xiaohua Zazhi 2009; 17(14): 1471-1473
- URL: https://www.wjgnet.com/1009-3079/full/v17/i14/1471.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v17.i14.1471
活体肝移植中动脉变异的处理难度较大, 如何根据临床实际选择合理的动脉裁剪和吻合方式关系到供受体安全和手术成功率. 本文结合2例活体肝移植临床资料, 对肝动脉变异手术方式的选择进行探讨, 现报道如下.
2008-09/2009-01我科亲体肝移植出现肝动脉变异2例. 病例1为成人间亲体右半肝移植, 病例2为成人-儿童间左半肝移植. 受体均为男性, 年龄分别为43岁和11岁, 供体分别为女52岁和男38岁. 供受体的关系分别为姐弟1例, 父子1例, ABO血型完全相同. 受体病变分别为晚期肝硬化和先天性肝脏纤维化, 术前Child-Pugh分级均为A级, 术前诊断与术后病理诊断相符. 术前两供体均行肝穿检查, 组织病理学评估证实两供体脂肪变分别为15%和轻度脂肪变. 供体1切取含中肝静脉的右半肝, 供体2切取不含中肝静脉的左半肝.
1.2.1 供体手术: 2例供体均采用静脉复合麻醉, 行右侧大"L"形切口, 悬吊式腹部牵开器牵开腹壁,在胆囊管汇入以上解剖肝门. 手术原则是确保供体安全, 避免过度损伤肝脏组织, 采用超声雾化吸引刀和双极电凝器配合, 仔细结扎肝断面细小的胆管, 以防胆漏和渗血. 具体到本组供体肝动脉操作需要注意: (1)因两例供体肝动脉均细且有变异, 故分离肝动脉非常仔细, 尽量减少对肝动脉过度牵拉和钳夹; (2)注意游离肝门结构的操作均在取肝侧, 保留侧不作过多分离.
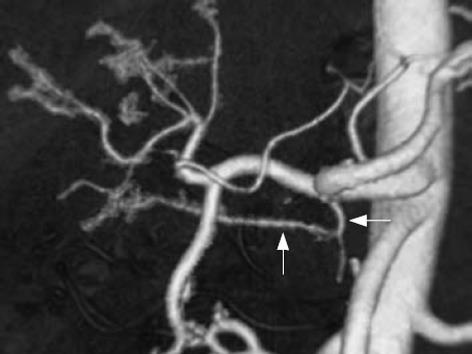
1.2.2 肝动脉的处理方法: 供体1, 因肝动脉右后分支单独起源于腹腔干根部, 动脉管径细、跨越距离长而且深在胰腺后方, 游离动脉时轻柔避免损伤, 截断处尽量靠近心端以获得较大的动脉内径; 其肝动脉右前支也较细, 紧贴肝动脉分叉处离断. 动脉的近心端缺口用8-0 Prolene线连续缝合, 用肝素水不时冲洗动脉管腔以防凝血, 妥善保护远心端以备吻合用. 由于分别开口的两支肝动脉内径细, 考虑到手术台上直接吻合较细的血管受呼吸影响大, 不能获得最佳效果, 我们将受体肝固有动脉主干及其左、中和右三支肝动脉分支完整取下, 在后台(Back-table)将肝右动脉分支结扎, 选择与移植肝两支动脉相匹配的肝中和肝左动脉分支在10倍显微镜下分别与供肝的肝动脉右后和右前分支吻合.
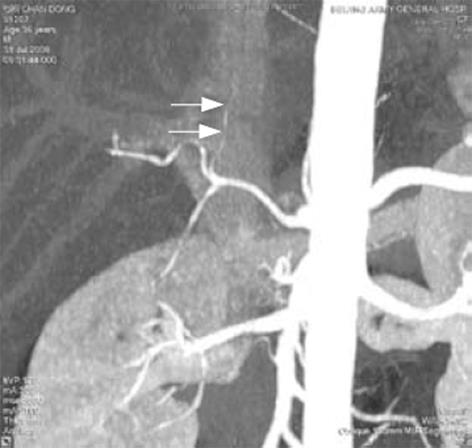
供体2, 肝左动脉、肝固有动脉和胃十二指肠动脉各自单独从肝总动脉分出呈近似三叉型, 动脉细长, 为获得较大的动脉内径, 在切取肝左动脉时带一个小的袖片(Patch), 肝固有动脉残端用8-0 prolene线仔细缝合.
供肝切取后随即以HTK器官保存液灌注肝动脉及门静脉, 根据受体需要行肝静脉的修整与整形.
1.2.3 受体手术: 采用非转流标准背驮式肝移植. 先修整好供肝肝静脉再与受体腔静脉相应位置4-0 Prolene线连续缝合, 6-0 Prolene线将供肝门静脉与受体门静脉左(或右)支连续缝合, 依次开放肝静脉、门静脉. 将供受体的肝动脉用7-0 prolene线间断缝合, 吻合后的肝动脉动脉搏动良好, 最后吻合胆管.
1.2.4 术后管理: 术后住ICU监护, 给氧48 h, 给予富含支链氨基酸的静脉营养液, 肠功能恢复即开始给予肠内营养. 尽量少输血和血浆, 适当使用人血白蛋白. 术毕及术后每天都查血常规、血液生化, 同时检查彩色B型超声波, 主要关注肝动脉、门静脉和肝静脉的直径, 血流速度和频谱. 如果术后没有明显的腹腔渗血, 于术后第2天开始用低分子肝素钠(克赛)40 mg qd皮下注射, 静脉用低分子右旋糖苷250 mL qd, 第1周每天查2次凝血功能, 将其控制在正常值的1.5倍.
供体1肝动脉有明显变异, 右后下肝动脉单独发源于腹腔干根部经门静脉后方直接供应右后叶, 肝右前叶、左内和左外叶分别有单独动脉从肝固有动脉发出(图1). 肝动脉右后支直径细(约2 mm)且跨度长, 右前支仅为1.5 mm. 供体2左肝动脉直径约2 mm, 和肝固有动脉、胃十二指肠动脉共同分叉于肝总动脉(图2).
受体1肝动脉吻合完毕即用B超监测肝右前和右后两个分支, 血流速度63 cm/s, 动脉阻力0.56. 术后12 h床旁B超监测肝动脉发现动脉管腔显示很弱, 没有血流信号和动脉频谱, 术后24 h仍测不到动脉情况, 立即行CT血管造影术(CTA)检查, 证实吻合的两支肝动脉(右前和右后支)显影良好. 判断可能是动脉太细腹腔有气体影响超声效果. 受体2肝动脉吻合后术中测动脉直径2 mm, 血流速度56 cm/s. 术后24 h血流速度61 cm/s, 动脉阻力0.61.
术后连续B超监测两个供体肝动脉, 血流信号、管腔直径和动脉阻力均正常.
供体1术后出现肝功能不全表现, 其中术后总胆红素曾一度升到108 µmmol/L, 肝酶谱增高, 腹水多. 经过保肝利尿以及适当控制液体输入量后, 肝功能2 wk后逐渐恢复正常. 供体2术后恢复顺利. 无严重并发症及死亡.
活体肝移植术后肝动脉出现狭窄或栓塞是移植术后早期最严重的并发症[1-2], 而这些并发症多数和动脉吻合的技术及动脉的切取以及凝血状态有关系, 术前对肝动脉系统进行认真评估是避免术后出现并发症的重要措施. 临床上肝动脉出现变异的几率较多[3-5], Hiatt et al将肝动脉分为6种类型[6], 但本组肝右后分支直接开口于腹腔干少见报道. 目前评估的主要方法为超声、CT、核磁和有创的动脉造影. 我们认为CTA是术前判断肝脏动脉走形及肝动脉管径大小的有效简便的方法, 同时还可评估门静脉、肝静脉的走形, 准确测量肝脏的容积. 根据CTA的评估, 可预计手术难度, 拟订术中动脉截取方式以及动脉吻合方式. 本组两供体术前均发现肝动脉有明显的变异, 经过反复讨论制定可行的动脉截取方案以及吻合方式, 保证手术顺完成.
肝动脉的重建方法很多[7-8], 本组供体1采用将受体一段动脉完整游离切除后在后台和供体的肝动脉在高倍显微镜下作吻合, 这样排除了手术台上呼吸等不稳定因素的影响, 保证了动脉吻合质量. 我们认为这种吻合方法非常适合在肝动脉有变异或动脉内径非常细的情况下使用. 供体2肝动脉在截取时我们采用适当留取一点动脉袖片(Patch)给移植肝动脉的方法, 有利于提高供肝动脉吻合的质量.
术后预防肝动脉栓塞是移植术后重要的工作[9], 除了术中高质量的血管吻合技术外, 术后的抗凝治疗有必要. 每天检查彩色B型超声波, 密切监测肝动脉血流速度和频谱可及时发现情况. 如果吻合动脉很细, 再加上患者术后腹部胀气的原因, 超声常常很难找出肝动脉或肝内动脉的分支, 这种情况应及时考虑CTA检查, 发现有动脉狭窄或栓塞可疑时应立即行血管造影, 根据不同情况及早行手术或动脉支架治疗. 术后如果没有明显腹腔渗血, 应早期使用低分子肝素等抗凝治疗[10], 将凝血功能控制在正常值的1.5倍预防动脉栓塞. 临床上也有术后使用抗凝治疗出现手术野出血的报道, 抗凝治疗应当慎重, 我们建议术后第1周每天查2次凝血功能, 及时准确调整全身凝血功能.
肝动脉狭窄或动脉栓塞是活体肝移植术后早期最严重的并发症, 可迅速使移植肝脏出现肝功能衰竭, 需要紧急处理. 肝动脉变异常使得肝动脉切取和吻合困难, 容易引起肝动脉术后的并发症. 术前对肝动脉的评估以及正确的处理方法可减少肝动脉并发症.
李涛, 副主任医师, 北京大学人民医院肝胆外科
本文主要论述了活体肝脏移植中供体和受体肝动脉变异的评估方法, 提出了术中处理变异肝动脉的有效方法, 对于减少术后动脉并发症有良好的作用. 同时也探讨了移植术后减少肝动脉出现栓塞的有效预防方法.
本文结合临床工作探讨了活体肝移植中对变异肝动脉的截取和重建, 研究具有科学性和实用价值.
编辑: 李军亮 电编:何基才
| 2. | Bhattacharjya S, Gunson BK, Mirza DF, Mayer DA, Buckels JA, McMaster P, Neuberger JM. Delayed hepatic artery thrombosis in adult orthotopic liver transplantation-a 12-year experience. Transplantation. 2001;71:1592-1596. [PubMed] [DOI] |
| 3. | Koops A, Wojciechowski B, Broering DC, Adam G, Krupski-Berdien G. Anatomic variations of the hepatic arteries in 604 selective celiac and superior mesenteric angiographies. Surg Radiol Anat. 2004;26:239-244. [PubMed] [DOI] |
| 4. | Deshpande RR, Heaton ND, Rela M. Surgical anatomy of segmental liver transplantation. Br J Surg. 2002;89:1078-1088. [PubMed] [DOI] |
| 5. | Chisuwa H, Hashikura Y, Mita A, Miyagawa S, Terada M, Ikegami T, Nakazawa Y, Urata K, Ogino S, Kawasaki S. Living liver donation: preoperative assessment, anatomic considerations, and long-term outcome. Transplantation. 2003;75:1670-1676. [PubMed] [DOI] |
| 6. | Hiatt JR, Gabbay J, Busuttil RW. Surgical anatomy of the hepatic arteries in 1000 cases. Ann Surg. 1994;220:50-52. [PubMed] [DOI] |
| 7. | Nishida S, Pinna AG, Nery JR, Levi D, Kato T, Madariaga J, Tzakis AG. Internal hernia of the small bowel around infrarenal arterial conduits after liver transplantation. Clin Transplant. 2002;16:334-338. [PubMed] [DOI] |
| 8. | Sakamoto Y, Takayama T, Nakatsuka T, Asato H, Sugawara Y, Sano K, Imamura H, Kawarasaki H, Makuuchi M. Advantage in using living donors with aberrant hepatic artery for partial liver graft arterialization. Transplantation. 2002;74:518-521. [PubMed] [DOI] |
| 9. | Mazzaferro V, Esquivel CO, Makowka L, Belle S, Kahn D, Koneru B, Scantlebury VP, Stieber AC, Todo S, Tzakis AG. Hepatic artery thrombosis after pediatric liver transplantation--a medical or surgical event? Transplantation. 1989;47:971-977. [PubMed] [DOI] |
| 10. | Abou Ella KA, Al Sebayel MI, Ramirez CB, Rabea HM. Hepatic artery thrombosis after orthotopic liver transplantation. Saudi Med J. 2001;22:211-214. [PubMed] |