修回日期: 2022-10-04
接受日期: 2022-12-21
在线出版日期: 2023-01-08
目前国内关于重症急性胰腺炎(sever acute pancreatitis, SAP)并发耐碳青霉烯类肠杆菌科细菌(carbapenem resistant Enterobacteriaceae, CRE)已有研究报道, 但鲜见SAP并发CRE患者预后影响因素研究, 积极寻找SAP并发CRE患者预后不良危险因素对预后改善具有重要参考意义.
探讨SAP并发CRE感染不良预后回归分析及列线图模型.
回顾性分析2016-01/2020-12我院SAP并发CRE感染患者临床资料, 统计病原菌分布情况, 并根据预后分为不良预后组(n = 42)和良好预后组(n = 158), 比较两组一般资料差异, 采用Logistic回归方程分析SAP并发CRE感染患者不良预后影响因素, 构建列线图模型, 并验证.
(1)200例SAP并发CRE感染患者标本来源以腹腔引流液(42.50%)为主, 病原菌分布以肺炎克雷伯菌(45.00%)、大肠埃希菌(27.50%)为主; (2)两组急性生理学与慢性健康状况评分系统Ⅱ(acute physiol-ogy and chronic health evaluationⅡ, APACHEⅡ)评分、重症监护室(itensive care units, ICU)住院时间、白细胞计数(white blood cell count, WBC)、同型半胱氨酸(homocysteine, Hcy)、C-反应蛋白(C-reactive protein, CRP)、器官障碍数目、侵入性操作、机械通气比较, 差异有统计学意义(P<0.05); (3)APACHEⅡ评分、器官障碍数目、机械通气、Hcy、WBC是SAP并发CRE感染患者不良预后的影响因素(P<0.05); (4)根据5个影响因素建立不良预后列线图模型, 初始C-index为0.985.
根据SAP并发CRE感染不良预后影响因素构建个体化列线图模型具有良好预测价值, 有利于指导临床治疗方案的选择.
核心提要: 耐碳青霉烯类肠杆菌科细菌(carbapenem resistant Enterobacteriaceae, CRE)是重症急性胰腺炎(sever acute pancreatitis, SAP)重要并发症之一, 经内科综合治疗虽能延缓病情进展, 但其治疗效果及预后存在较大个体差异, 明确SAP并发CRE预后影响因素对疾病转归意义重大.
引文著录: 王烁, 孙晓良. 重症急性胰腺炎并发耐碳青霉烯类肠杆菌科细菌感染不良预后的列线图模型. 世界华人消化杂志 2023; 31(1): 20-27
Revised: October 4, 2022
Accepted: December 21, 2022
Published online: January 8, 2023
At present, there have been research reports on severe acute pancreatitis (SAP) complicated with carbapenem resistant Enterobacteriaceae (CRE) in China, but few studies have focused on factors affecting the prognosis of patients with SAP complicated with CRE. It is of important significance to identify adverse prognostic risk factors for SAP complicated with CRE to improve the prognosis.
To develop a line graph model of poor prognosis of CRE hospital infection with SAP.
We retrospectively analyzed the clinical data of patients with SAP complicated by CRE hospital infection at our hospital from January 2016 to December 2020 and counted the distribution of pathogenic bacteria. The patients were divided into a poor prognosis group (n = 42) and a good prognosis group (n = 158) according to the prognosis to compare the difference in clinical data between the two groups. The factors responsible for poor prognosis of patients with SAP complicated by CRE infection were identified using logistic regression equation, and a columnar graphical model was then developed based on the influencing factors identified.
The source of specimens in 200 patients with SAP complicated by CRE was mainly abdominal drainage fluid (42.50%), and the pathogenic bacteria were mainly Klebsiella pneumoniae (45.00%) and Escherichia coli (27.50%). Acute physiology and chronic health evaluation II (APACHE II) score, length of intensive care unit (ICU) stay, white blood cell count (WBC), homocysteine (Hcy), C-reactive protein (CRP), number of affected organs, invasive operations, and mechanical ventilation differed significantly between the two groups (P < 0.05). APACHE II score, number of affected organs, mechanical ventilation, Hcy, and WBC were identified to be the influencing factors of poor prognosis in patients with SAP complicated by CRE hospital infection (P < 0.05). A line graph model of poor prognosis was developed based on the five influencing factors, and the initial C-index was 0.985.
The individualized column line graph model developed based on the factors influencing the poor prognosis of SAP complicated by CRE has good predictive value and is beneficial to the selection of clinical treatment plans.
- Citation: Wang S, Sun XL. Columnar graphical model of poor prognosis of severe acute pancreatitis complicated by carbapenem resistant Enterobacteriaceae infection. Shijie Huaren Xiaohua Zazhi 2023; 31(1): 20-27
- URL: https://www.wjgnet.com/1009-3079/full/v31/i1/20.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v31.i1.20
重症急性胰腺炎(severe acute pancreatitis, SAP)具有起病急、病情重、进展快等特点, 其发病率占急性胰腺炎20%-40%, 病死率达36%-50%[1,2]. 近期研究表明, 医院感染是引起SAP死亡主要原因, 感染病原菌以革兰阴性菌-肠杆菌科细菌为主[3]. 耐碳青霉烯类肠杆菌科细菌(carbapenem-resistant Enterobacteriaceae, CRE)是一类对碳青霉烯类抗菌药物耐药的肠杆菌科细菌, 随着其检出率升高, 给临床救治带来极大挑战. 内科综合治疗虽能减轻CRE感染, 缓解SAP相关症状, 但治疗期间易受多种因素影响, 治疗效果及预后普遍较差[4]. 因此, 本研究以预后为预设结局, 通过Logistic回归方程分析建立模型, 探索预后结果影响因素, 并通过列线图将评分系统可视化, 为SAP并发CRE感染患者预后改善提供科学依据, 现将结果报道如下.
回顾性分析2016-01/2020-12我院收治的SAP并发CRE感染患者临床资料. 纳入标准: 符合SAP诊断标准[5], 结合CT、MRI检查证实; 符合CRE感染标准[6]: 仪器法药敏试验的耐药折点是亚胺培南≥4 μg/mL, 厄他培南≥2 μg/mL, 或纸片扩散法的抑菌圈直径耐药折点是亚胺培南≤19 mm, 厄他培南≤18 mm; 住院时间超过48 h; 患者及家属知晓并签署同意书; 排除标准: 肝、肾异常; 合并其他类型感染; 入院前已合并感染; 采集标本含有胃肠减压液; 接受清创引流; 临床资料缺失, 且依从性低下. 男104例, 女96例; 年龄20-70岁, 平均(54.23±5.51)岁. 本研究征得医院伦理委员会审核通过.
1.2.1 病原菌检测: 采集腹腔引流液、血液及痰液标本, 接种至相应培养基, 参照《全国临床检验操作规程》行细菌培养, 应用VITEK 2 Compact全自动微生物分析仪鉴定病原菌.
1.2.2 资料收集方法: 于科室病例系统收集患者性别、年龄、重症监护室(itensive care units, ICU)入住时间、器官障碍数目、低氧血症、病因、抗菌药物使用史、侵入性操作、机械通气、手术时机、手术次数等. 侵入性操作涉及血液滤过、导尿管、气管切开、外科手术、逆行性胰胆管造影. CT评分标准[7]: 涉及胰腺炎性反应程度、有无坏死及胰外并发症3个方面, 采用0-10分评分法, 分值越高病情越严重. 急性生理学与慢性健康状况评分系统Ⅱ(acute physiol-ogy and chronic health evaluationⅡ, APACHEⅡ)评分标准[8]: 涉及年龄、慢性健康状况、急性生理3个维度, 理论最高分71分, 分值越高病情越重. 入院后采集次日清晨空腹静脉血, 离心15 min(2500 r/min), 取上清液, 采用酶联免疫吸附法测定血清C-反应蛋白(C-reactive protein, CRP)、同型半胱氨酸(homocysteine, Hcy), 全自动血细胞分析仪测定白细胞计数(white blood cell count, WBC).
1.2.3 治疗及预后评估方法: 所有患者均采取保守治疗, 涉及早期手术指征、去除加重因素、纠正水电解质失衡、营养支持、抑制胃酸及胰分泌、CRE抗生素治疗等, 连续治疗7 d-10 d. 以出院时间为观察终点, 治愈和病情稳定后顺利出院者纳入良好预后组, 死亡及因严重器官衰竭而自动出院者纳入不良预后组.
统计学处理 应用SPSS 22.0软件包处理数据, 计量资料以(mean±SD)表示, t检验, 计数资料以n(%)表示, χ2检验, 采用Logistic回归方程分析影响因素, 并将其确定的影响因素纳入R3.6.3软件, 采用rms程序包绘制预测SAP并发CRE感染患者不良预后的列线图, 采用校准曲线及受试者工作特征曲线(receiver operating characteristic, ROC)判断预测模型效果. 检验水准α = 0.05.
经纳入、排除标准筛选, 最终有200例SAP并发CRE感染患者进入结果分析, 其中85例(42.50%)为腹腔引流液, 68例(34.00%)为痰液, 47例(23.50%)为血液, 病原菌分布以肺炎克雷伯菌(45.00%)、大肠埃希菌(27.50 %)为主. 见表1.
| 病原菌 | 株数 | 构成比 |
| 肺炎克雷伯菌 | 90 | 45.00 |
| 大肠埃希菌 | 55 | 27.50 |
| 阴沟肠杆菌 | 38 | 19.00 |
| 奇异变形菌 | 11 | 5.50 |
| 弗氏柠檬酸杆菌 | 3 | 1.50 |
| 产气肠杆菌 | 2 | 1.00 |
| 普通变形杆菌 | 1 | 0.50 |
| 合计 | 200 | 100.00 |
两组APACHEⅡ评分、ICU住院时间、WBC、Hcy、CRP、器官障碍数目、侵入性操作、机械通气、手术时机比较, 差异有统计学意义(P<0.05). 见表2.
| 临床资料 | 不良预后组(n = 42) | 良好预后组(n = 158) | t/χ2 | P |
| 性别(男/女) | 22/20 | 82/76 | 0.003 | 0.956 |
| 年龄(岁) | 55.16±5.11 | 53.98±6.42 | 1.101 | 0.272 |
| APACHEⅡ评分(分) | 19.42±2.89 | 11.48±1.55 | 23.990 | <0.001 |
| ICU入住时间(d) | 17.02±3.34 | 10.08±2.21 | 16.077 | <0.001 |
| WBC(×109/L) | 16.20±3.31 | 13.55±3.18 | 4.760 | <0.001 |
| Hcy(μmol/L) | 25.66±3.48 | 17.71±4.03 | 11.675 | <0.001 |
| CRP(mg/L) | 60.62±6.43 | 41.18±5.12 | 20.670 | <0.001 |
| CT评分(分) | 6.40±1.22 | 6.33±1.34 | 0.306 | 0.760 |
| 器官障碍数目(个) | 36.726 | <0.001 | ||
| <2 | 12(28.57) | 123(77.85) | ||
| ≥2 | 30(71.43) | 35(22.15) | ||
| 低氧血症 | 23.536 | <0.001 | ||
| 有 | 27(64.28) | 39(24.68) | ||
| 无 | 15(35.71) | 119(75.32) | ||
| 病因 | 0.227 | 0.634 | ||
| 胆源性 | 23(54.76) | 80(50.63) | ||
| 非胆源性 | 19(45.24) | 78(49.37) | ||
| 抗菌药物使用史 | 0.333 | 0.564 | ||
| 有 | 26(61.90) | 90(56.96) | ||
| 无 | 16(38.10) | 68(43.04) | ||
| 侵入性操作 | 11.888 | <0.001 | ||
| 有 | 29(69.05) | 62(39.24) | ||
| 无 | 13(30.95) | 96(60.76) | ||
| 机械通气 | 23.501 | <0.001 | ||
| 有 | 30(71.43) | 48(30.38) | ||
| 无 | 12(28.57) | 110(69.62) | ||
| 手术时机 | 8.005 | 0.005 | ||
| 早期手术 | 22(52.38) | 112(70.89) | ||
| 延期手术 | 20(47.62) | 46(29.11) | ||
| 手术次数(次) | 0.183 | 0.670 | ||
| 1 | 30(71.43) | 118(74.68) | ||
| 2及以上 | 12(28.57) | 40(25.32) |
以SAP并发CRE感染患者预后情况为因变量(良好 = 0, 不良 = 1), 表2中P<0.05指标作为自变量纳入Logistic回归方程, 校正性别、年龄等混杂因素后, APACHEⅡ评分、器官障碍数目、机械通气、Hcy、WBC是SAP并发CRE感染患者不良预后的独立危险因素(P<0.05). 见表3和表4.
| 自变量 | 赋值 | |
| X1 | APACHEⅡ评分 | 实测值 |
| X2 | Hcy | 实测值 |
| X3 | WBC | 实测值 |
| X4 | 器官障碍数目 | <2个 = 1, ≥2个 = 2 |
| X5 | 机械通气 | 有 = 1, 无 = 0 |
| 自变量 | β | S.E. | Wald χ2 | P | OR | 95%CI |
| APACHEⅡ评分 | 2.707 | 0.768 | 12.424 | <0.001 | 14.985 | 8.245-27.235 |
| Hcy | 2.835 | 0.652 | 18.905 | <0.001 | 17.029 | 7.621-38.051 |
| WBC | 2.389 | 0.513 | 21.678 | <0.001 | 10.897 | 6.142-19.334 |
| 器官障碍数目 | 2.761 | 0.724 | 14.540 | <0.001 | 15.810 | 10.125-24.688 |
| 机械通气 | 3.063 | 0.968 | 10.015 | <0.001 | 21.400 | 8.117-56.421 |
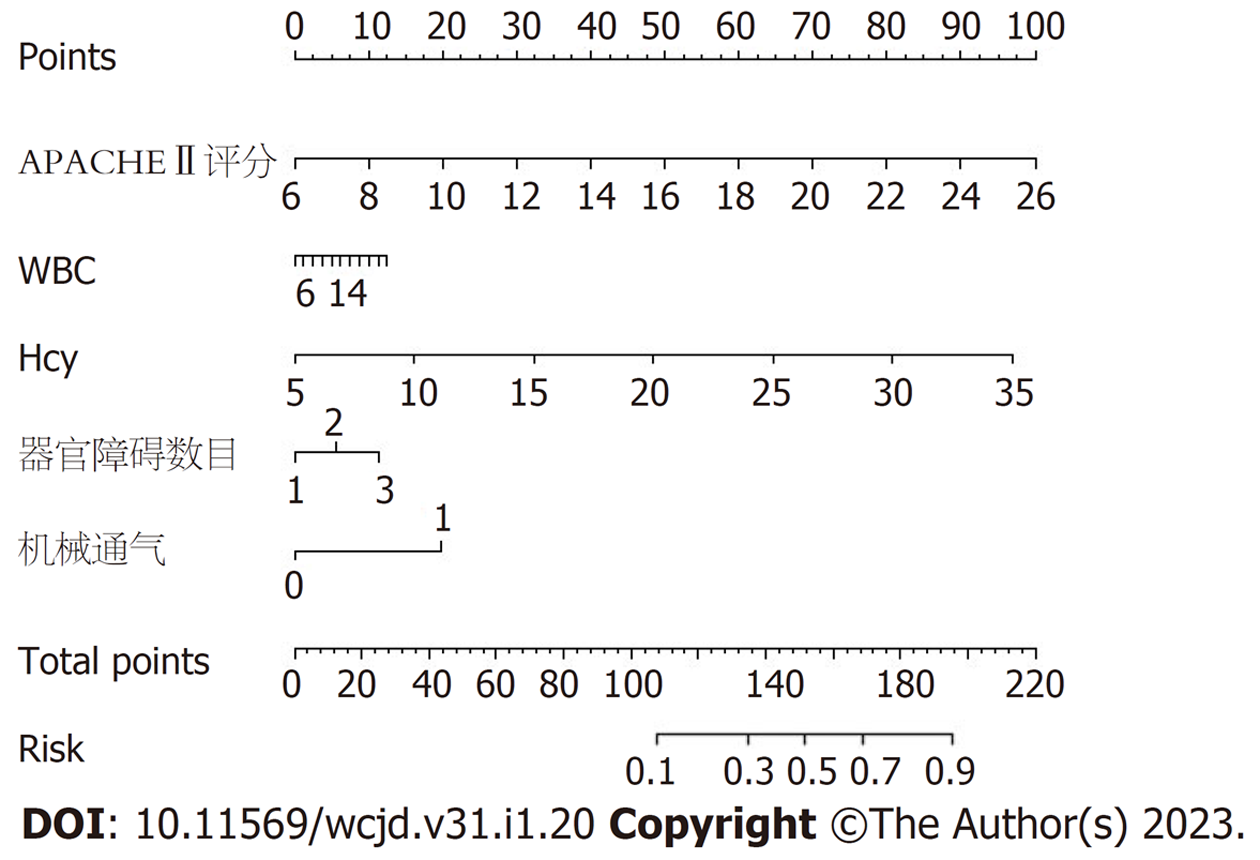
通过Logistic回归模型筛选的影响SAP并发CRE感染患者不良预后的5个独立危险因素(APACHEⅡ评分、Hcy、WBC、器官障碍数目、机械通气)纳入可视化列线图模型, 采用R统计软件建立并输出SAP并发CRE感染患者不良预后个体化列线图预测, 该模型一致性指数较高. 见图1.
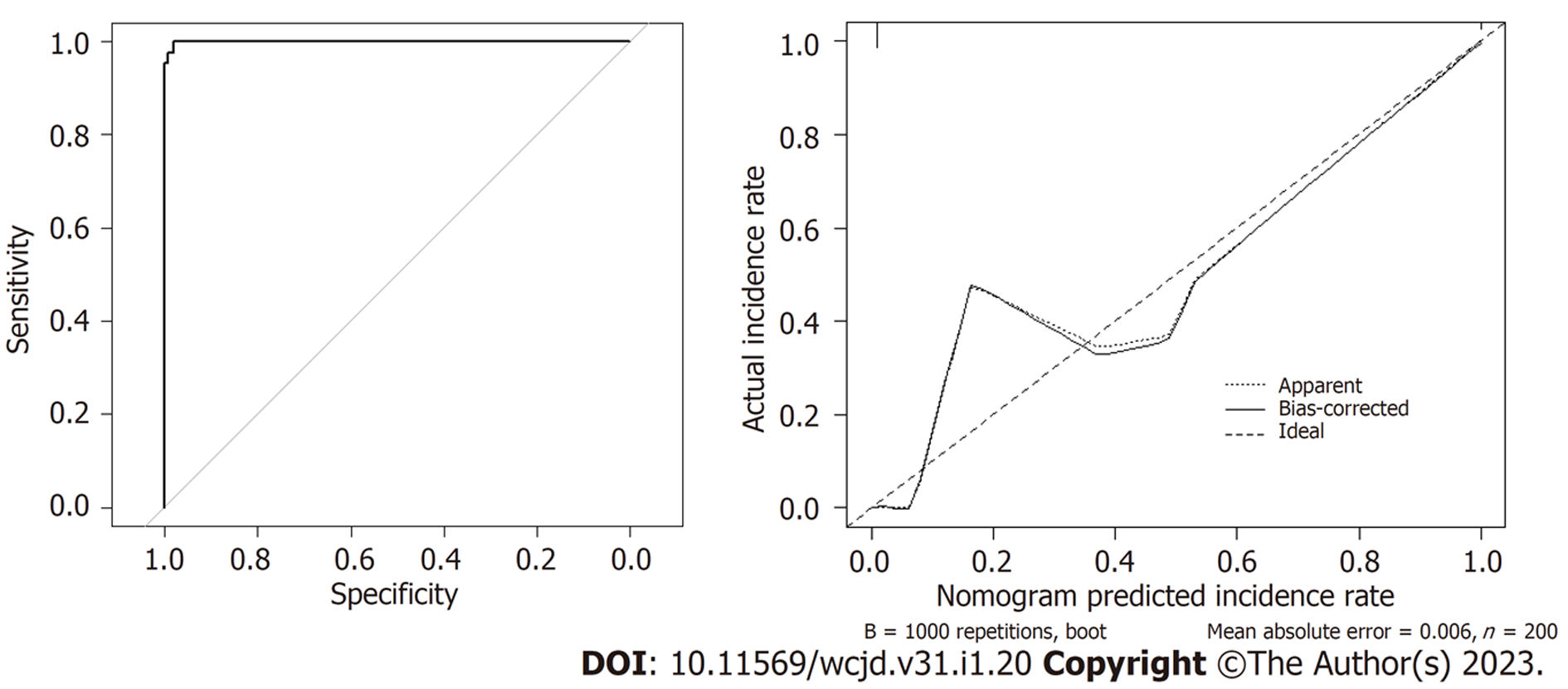
针对列线图预测模型进行内部验证, 采用C-index评价SAP并发CRE感染患者不良预后列线图模型的区分度, 一致性通过校正曲线评价, 列线图预测模型初始C-index为0.985, 校正曲线显示观察值与预测值具有良好一致性, 可较好预测CSP患者SAP并发CRE感染患者不良预后. 见图2.
医院感染是SAP常见并发症, CRE则是感染重要病原菌, 若未积极处理, 可延长疾病周期, 诱发局部和全身并发症, 不良预后发生率更高[9]. 本研究发现, 200例SAP并发CRE感染患者标本来源以腹腔引流液为主, 病原菌分布以肺炎克雷伯菌、大肠埃希菌为主, 与陈嵌等[10]研究观点相符. 同时发现200例患者预后不良发生率为21.00%, 了解SAP并发CRE感染危险因素, 对制定方案及预后改善意义重大.
本研究表明, 器官衰竭数目≥2个是SAP并发CRE感染不良预后显著预测因子, 与黄世玉[11]研究结果相近. 心、肺、肾衰竭是常见器官衰竭部位, 多表现为顽固性低氧血症, 可累及循环系统, 引发休克, 甚至死亡, 特别是合并多个器官衰竭患者. 另有学者发现, SAP发病7 d内出现难治性器官衰竭预示极高死亡风险, 从侧面支持本研究结果[12]. APACHEⅡ评分系统是一种基于12种生理指标及患者年龄、健康状况的多因素风险预测模型, 以往研究表明, APACHEⅡ评分升高与SAP高死亡率密切相关[13,14]. 本研究数据显示, APACHEⅡ评分升高是SAP并发CRE感染预后不良高危因素, APACHEⅡ评分越高说明胰腺组织坏死范围越大, CRE感染风险越高, 病死率越高. 但有学者指出, APACHEⅡ评分多于疾病早期检测, 缺乏动态性、连续性, 认为难以与疾病预后相联系, 仍需后续进一步验证[15]. 同时发现, 机械通气患者预后不良发生风险是无机械通气的21.4倍, 机械通气虽具有治疗疾病作用, 但其属于侵入性操作, 病原菌易通过血行感染胰腺, 增加感染及病死风险. 然而本研究中并未发现侵入性操作与SAP并发CRE感染关联性, 考虑原因与两者存在重叠效应有关.
WBC为经典炎症标志物, 其水平升高是急性胰腺炎发生并发症及死亡高危因素[16,17]. 本研究亦显示, WBC水平升高是SAP并发CRE感染患者独立危险因素, SAP并发CRE感染患者存在明显胰腺组织损伤及炎症反应, 可刺激巨噬细胞, 生成过量WBC, 诱发炎症级联反应, 随着炎症反应持续加重, 诱发一系列并发症, 最终导致患者死亡[18]. CRP在SAP鉴别诊断中价值虽已得到临床学者肯定[19], 但其峰值晚, 且在一些非感染性疾病中也会升高, 特异性不强, 故认为其不能作为SAP并发CRE感染患者疾病诊断及预后评估的生物学标志物, 与本研究观点相符. 本研究还发现, Hcy是SAP并发CRE感染患者不良预后的高危因素(P<0.05), 高Hcy可促进炎症细胞因子合成释放, 加重机体炎症反应; 还可抑制促凝血-抗凝血平衡, 促进血栓形成, 导致病情恶化[20].
单因素中显示, 预后不良组延期手术所占比例明显高于预后良好组, SAP发生后胰腺组织坏死, 必然发生感染, 入院24 h内应积极采取对症治疗, 如纠正休克、维持酸碱平衡等, 待病情稳定后再实施早期手术, 有利于促进预后改善. 随着SAP发病时间延长, 胰腺炎症及周围组织水肿程度愈发严重, 术后腹腔出血、渗液更多, 更易诱发CRE感染. 然而多因素分析中未见两者间相关性, 推测与样本量小有关.
本研究还创新性构建SAP并发CRE感染患者不良预后个体化列线图模型, 结果发现该模型一致性指数较高, 可见基于Logistic回归方程结果构建个体化列线图模型对SAP并发CRE感染预后具有良好预测价值. 但不能否认的是, 个体化列线图模型仍未达到理想评分标准, 且未涉及相关防治措施, 未来预测模型需纳入其他因素, 如生物标志物、蛋白质组学等, 同时文中仅提及耐碳青霉烯类肠杆菌科细菌, 并未明确真菌, G+细菌、病毒感染情况, 可能会对SAP并发CRE感染预后产生不良影响, 建议临床学者从上述方向进行更为深入研究证实, 以此提高SAP并发CRE感染不良预后预测效能, 为后续治疗提供有利参考.
综上所述, SAP并发CRE感染不良预后高危因素涉及器官障碍数目、APACHEⅡ评分、Hcy、WBC等, 根据上述高危因素构建个体化列线图模型具有良好预后预测价值, 为后续治疗方案调整提供参考.
医院感染是引起重症急性胰腺炎(sever acute pancreatitis, SAP)死亡主要原因. 耐碳青霉烯类肠杆菌科细菌(carbapenem-resistant Enterobacteriaceae, CRE)在重症急性胰腺炎感染的检出率升高, 给临床救治带来极大挑战. 内科综合治疗虽能减轻CRE感染, 缓解SAP相关症状, 但治疗期间易受多种因素影响, 治疗效果及预后普遍较差. 明确SAP并发CRE预后影响因素对疾病转归意义重大.
探讨SAP并发CRE感染不良预后回归分析及列线图模型, 明确SAP并发CRE预后影响因素.
本研究以预后为预设结局, 通过Logistic回归方程分析建立模型, 探索预后结果影响因素, 并通过列线图将评分系统可视化, 为SAP并发CRE感染患者预后改善提供科学依据.
回顾性分析2016-01/2020-12我院SAP并发CRE感染患者临床资料, 统计病原菌分布情况, 并根据预后分为不良预后组(n = 42)和良好预后组(n = 158), 比较两组一般资料差异, 采用Logistic回归方程分析SAP并发CRE感染患者不良预后影响因素, 构建列线图模型, 并验证.
(1)200例SAP并发CRE感染患者标本病原菌分布以肺炎克雷伯菌(45.00%)、大肠埃希菌(27.50%)为主; (2)不良预后组和良好预后组急性生理学与慢性健康状况评分系统Ⅱ(acute physiol-ogy and chronic health evaluationⅡ, APACHEⅡ)评分、重症监护室(itensive care units, ICU)住院时间、白细胞计数(white blood cell count, WBC)、同型半胱氨酸(homocysteine, Hcy)、血清C-反应蛋白(C-reactive protein, CRP)、器官障碍数目、侵入性操作、机械通气比较, 差异有统计学意义(P<0.05); (3)Logistic回归方程分析确定SAP并发CRE感染患者不良预后的5个影响因素为APACHEⅡ评分、器官障碍数目、机械通气、Hcy、WBC(P<0.05); (4)根据5个影响因素建立不良预后列线图模型, 初始C-index为0.985.
对于SAP并发CRE感染患者, 临床多关注APACHEⅡ评分、器官障碍数目、机械通气、Hcy、WBC等指标变化, 有利于指导临床治疗方案的选择.
创新性构建SAP并发CRE感染患者不良预后个体化列线图模型,该模型一致性指数较高, 设计合理, 数据详实, 列线图模型对SAP并发CRE感染预后具有良好预测价值, 对临床具有指导意义, 对临床选择合理的治疗方案, 降低SAP并发CRE感染具有借鉴意义.
学科分类: 胃肠病学和肝病学
手稿来源地: 浙江省
同行评议报告学术质量分类
A级 (优秀): 0
B级 (非常好): B, B
C级 (良好): 0
D级 (一般): D
E级 (差): 0
科学编辑: 张砚梁 制作编辑:张砚梁
| 1. | Gliem N, Ammer-Herrmenau C, Ellenrieder V, Neesse A. Management of Severe Acute Pancreatitis: An Update. Digestion. 2021;102:503-507. [PubMed] [DOI] |
| 3. | 周 奋, 金 雨虹, 王 广芬, 丁 毅, 郑 梅霞, 杨 俊杰, 周 妃妃. 重症监护病房耐碳青霉烯类肠杆菌科细菌感染的危险因素分析. 中华全科医学. 2019;17:580-582, 648. [DOI] |
| 6. | 中华预防医学会, 医院感染控制分会, 中华医学会感染病学分会, 中国老年医学学会感染管理质量控制分会, 中华护理学会医院感染管理专业委员会, 国家医院感染管理专业质控中心. 中国碳青霉烯耐药革兰阴性杆菌(CRO)感染预防与控制技术指引. 中华医院感染学杂志. 2019;29:1921-1926. [DOI] |
| 7. | 何 海航, 张 亚欣, 陈 琳, 张 春艳. Balthazar CT分级联合中性粒细胞淋巴细胞比值在重症急性胰腺炎患者预后的预测作用. 现代消化及介入诊疗. 2021;26:1303-1307. [DOI] |
| 9. | Wu D, Xiao J, Ding J, Jia Y, Guo Z, Liu H, Peng J. Predictors of Mortality and Drug Resistance Among Carbapenem-Resistant Enterobacteriaceae-Infected Pancreatic Necrosis Patients. Infect Dis Ther. 2021;10:1665-1676. [PubMed] [DOI] |
| 12. | Marstrand-Joergensen MR, Bertilsson S, Kalaitzakis E. Extrapancreatic infections are common in acute pancreatitis and they are related to organ failure: a population-based study. Eur J Gastroenterol Hepatol. 2020;32:1293-1300. [PubMed] [DOI] |
| 13. | 李 成, 王 丽, 李 建红, 彭 丽清, 周 瑞祥. 血清甘油三酯与IL-6及APACHEⅡ评分对重症急性胰腺炎患者感染及预后的预测价值. 中华医院感染学杂志. 2020;30:3125-3129. [DOI] |
| 14. | Xu C, Wang J, Jin X, Yuan Y, Lu G. Establishment of a predictive model for outcomes in patients with severe acute pancreatitis by nucleated red blood cells combined with Charlson complication index and APACHE II score. Turk J Gastroenterol. 2020;31:936-941. [PubMed] [DOI] |
| 16. | Silva-Vaz P, Abrantes AM, Morgado-Nunes S, Castelo-Branco M, Gouveia A, Botelho MF, Tralhão JG. Evaluation of Prognostic Factors of Severity in Acute Biliary Pancreatitis. Int J Mol Sci. 2020;21. [PubMed] [DOI] |
| 18. | Huang L, Chen C, Yang L, Wan R, Hu G. Neutrophil-to-lymphocyte ratio can specifically predict the severity of hypertriglyceridemia-induced acute pancreatitis compared with white blood cell. J Clin Lab Anal. 2019;33:e22839. [PubMed] [DOI] |
| 19. | 高 亚洲, 徐 之超, 殷 国志. CT评分联合CRP检测评估重症急性胰腺炎的预后价值分析. 中国CT和MRI杂志. 2022;20:122-124. [DOI] |