修回日期: 2019-12-30
接受日期: 2020-02-06
在线出版日期: 2020-02-28
加速康复外科(enhanced recovery after surgery, ERAS)是指使用标准化、多模式的围手术期策略来减少手术引起的生理应激和器官功能障碍. 自ERAS理念提出以来, 其在外科领域广受推崇. 它在外科领域对于绝大部分患者, 医务人员和医疗保健系统的益处是显而易见的. 然而, 对于某些特定的接受手术的人群来说, 其益处则并不确定, 这就是所谓的手术相关差异. 本文将近年来不同外科领域有关不同种族人群出现手术相关差异的研究进行分析, 综述了大量有关ERAS的实施对手术相关差异的正面影响, 并阐述了其可能的发生机制. 最终得出结论, ERAS一种解决手术相关差异的标准化模式, 应该成为外科围手术期管理的金标准.
核心提要: 对于某些特定的接受手术的人群, 手术相关差异确确实实存在, 而加速康复外科通过运用标准化的围手术期管理及多学科协作理念, 为所有患者提供科学合理的外科治疗, 使我们能更好的认识、理解并减少这些手术相关差异.
引文著录: 崔宏力, 魏金平. 加速康复外科与手术相关差异的研究进展. 世界华人消化杂志 2020; 28(4): 144-148
Revised: December 30, 2019
Accepted: February 6, 2020
Published online: February 28, 2020
Enhanced recovery after surgery (ERAS) refers to the use of standardized, multimodal perioperative strategies to reduce physiological stress and organ dysfunction caused by surgery. Since the ERAS concept was put forward, it has been widely respected in the surgical field. Its benefits in the surgical field for the vast majority of patients, medical staff and healthcare systems are obvious. However, for some specific people undergoing surgery, the benefits are not certain, which is the so-called surgery-related differences. This article analyzes recent studies of different surgical fields related to surgical-related differences in different ethnic groups, reviews a large number of positive effects of the implementation of ERAS on surgical-related differences, and elaborates its possible mechanism. It is finally concluded that ERAS, a standardized model for resolving surgical-related differences, should become the gold standard for surgical perioperative management.
- Citation: Cui HL, Wei JP. Progress in research of enhanced recovery after surgery and surgery related differences. Shijie Huaren Xiaohua Zazhi 2020; 28(4): 144-148
- URL: https://www.wjgnet.com/1009-3079/full/v28/i4/144.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v28.i4.144
加速康复外科(enhanced recovery after surgery, ERAS)是由丹麦外科医师Kehlet于2001年率先提出, 它通过整个围手术期间系统地提供15-20个特定护理流程来实现术后早期康复. 这些特定的流程包括患者宣教、多模式镇痛、优化补液、早期营养支持及早期活动等[1,2]. 在过去的20年, ERAS一直被认为可以缩短术后住院时间, 减少术后并发症, 且不会增加再入院率或死亡率[3-5]. 然而, 对于某些特定的接受手术的人群来说, 其益处则并不确定.
全球高达30%的疾病需要外科手术干预, 随着各式各样的外科手术增加, 术后相关的并发症及死亡发生风险也随之增加[6,7]. 而有趣的是, 在美国的手术患者中, 非洲裔美国人等少数种族, 与其他种族相比, 术后效果更差[3]. 并且这种现象基本存在于所有的外科学科中, 包括结直肠外科[8], 心脏外科[9], 肿瘤外科[10,11], 泌尿外科[12], 创伤外科[13]以及骨科[14]. 尽管手术相关差异所造成的社会负担尚未确切统计, 但美国国家卫生统计中心估计, 如果消除医疗保健相关差异, 可以避免每年至少83000例患者的死亡[15], 而手术差异所导致的死亡患者无疑占有其中大部分. 甚至有学者认为, 如果不努力消除手术相关差异, 健康差异的消除将是纸上谈兵.
结直肠外科是ERAS最早开展的外科领域之一, 同时也存在较为明显的手术相关差异. 在结直肠手术中, 黑人患者相比于其他种族人群患者而言手术愈后更差, 这其中包括更长的平均住院时间, 更高的再入院率和更高的死亡率[8,16-18]. 在一项包含122631名结直肠癌患者的大型临床研究中, 黑人患者比白人患者具有更高的住院死亡率及更长的平均住院时间[19]. 在另一项包含82474名结直肠手术患者的临床研究显示, 与病情类似的白人患者相比, 黑人患者更容易接受开放手术而非微创手术, 其死亡率和再入院率也更高[20]. 即使是在炎症性肠病等疾病中也存在同样的趋势, 黑人患者相比白人患者再入院率更高(20% vs 15%), 平均住院时间更长(8 d vs 6 d)[18]. 令人惊讶的是, 即使未出现术后并发症, 黑人患者在结直肠手术后的平均住院时间仍然更长[21].
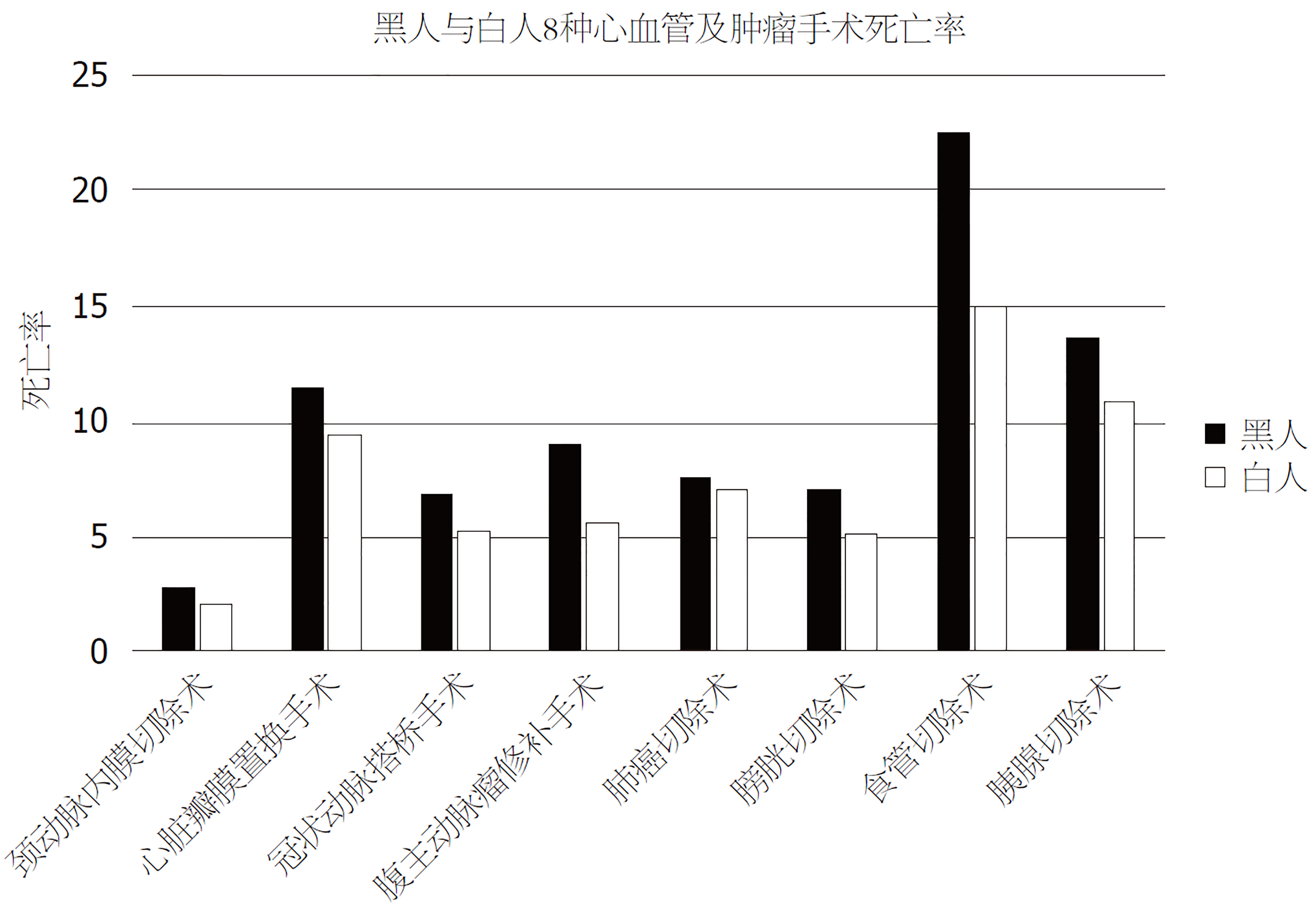
除了结直肠外科, 其他外科同样存在种族差异, Lucas等[22]发现, 在很多手术中, 黑人患者比白人患者死亡风险高出8%-57%. 这些手术包括根治性膀胱切除术, 胰腺切除术, 腹主动脉瘤修补术, 冠状动脉搭桥手术, 主动脉瓣膜置换术以及食管切除术等(图1). 在对4725例肝癌患者进行的另一项研究中, 研究人员发现黑人患者在肝移植后死亡率更高[23]. 在肾移植中, 黑人患者的移植物存活率更低[24]. 同样, 黑人患者心脏移植术后早期死亡的风险也更高[25]. 而黑人患儿在心脏移植术后移植物的存活率比其他种族患儿移植物存活率低50%[26]. 这些研究绝大多数表明手术相关差异的的确确存在.
手术相关差异的范畴很大, 研究它需要先构建一个系统的框架. 研究表明, 健康差异的影响因素很多, 与患者本人, 医护人员和医疗保健系统关系密切[22,27,28]. Torain等[27]认为手术相关差异的研究应该主要集中在以下五个方面, 包括患者因素, 术者因素, 医疗保障系统因素, 临床护理质量因素, 术后护理及康复因素. 为了消除手术相关差异, 需要做的事情很多, 包括加强以患者为中心的医患沟通方式, 促进医疗保障系统进一步发展, 提高护理质量及术后康复支持, 并能及时评估急诊干预措施的效果. 在理想状态下, 消除手术相关差异需要医护人员、患者及医疗保健系统相互协作. 在此框架下, ERAS必须要满足以上所有要求.
ERAS途径是通过标准化围手术期的治疗及护理流程来实现的. 这种模式功能强大、有效且全面. 例如, 大手术后患者渴望减少甚至避免恶心、呕吐症状[29], ERAS通过术前和术中药物应用、术后早期下地活动、早期进食及避免留置胃管等措施, 减少了患者术后恶心、呕吐症状的发生. ERAS强调术前的医患沟通, 让患者对手术及愈后有初步的认知[29]. 而这些措施与Torain等[27]所描述的干预措施有许多相同的地方, 包括医患的沟通, 共同参与及术后支持.
最近的一些研究已经着手于探究ERAS在减少弱势群体术后差异. 而这些研究的研究对象大多数集中于同一种族患者, 或者研究对象是不同种族的患者, 但是最后研究结果却显示ERAS未能减少不同种族患者术后相关差异. 而真正意义上的第一项表明ERAS能减少不同种族患者相关差异的研究主要体现在ERAS能减少不同种族患者术后平均住院时间差异[30]. 这项研究显示, 在ERAS实施之前, 黑人患者和白人患者的术后平均住院时间存在显着差异(10.1 d vs 7.1 d); 而在ERAS实施之后, 在不增加术后并发症及死亡率的情况下, 黑人患者和白人患者的术后平均住院时间无明显统计学差异(5.4 d vs 5.8 d). Wahl等[30]发现, 在标准化围手术期措施实施后, 种族差异并不会成为影响术后平均住院时间的因素. 而这同时也印证了ERAS在减少术后相关差异的巨大潜力.
最近还有一些关于不同种族患者对于ERAS依从性的研究也在进行. Wahl等[30]的同一项研究中发现, 与白人患者相比, 黑人患者明显更难遵从术前禁食的医嘱(32% vs 47%). 在另一项研究中, Leeds等[31]发现, ERAS实施前后白人患者和非白人患者术后并发症的发生率并无显著差异, 而两组患者术后平均住院时间却都有减少. 在ERAS实施之前, 白人患者的术后平均住院时间为5.5 d, 非白人患者的术后平均住院时间为5.0 d; 在ERAS实施后, 两组患者的术后平均住院时间都是4.0 d. 更为重要的是, 这个研究机构研究显示在实施ERAS之前, 不同种族患者术后平均住院时间及术后并发症的发生率并无明显差异. 而这也充分说明了ERAS对于所有患者的愈后都有益处.
ERAS对手术相关差异的影响是非常显著的. 首先, ERAS是一种能真正意义上减少手术相关差异的标准化模式, 这在很多研究中都能得到印证; 其次, ERAS作为一种模式, 从中可以优化出其他的干预措施; 第三, ERAS的应用正不断扩展至其他专业领域, 它将对全世界弱势群体患者带来福音.
虽然ERAS减少手术相关差异的潜在机制尚不完全清楚, 但围手术期的决策及标准化护理流程可能是其中重要的机制. Lau等[32]通过研究静脉血栓栓塞(venous thromboembolism, VTE)预防中的差异问题证实了这一观点. 他们的研究显示, 在任何干预措施实施之前, 对于创伤后接受VTE预防治疗的黑人和白人患者, 他们所需要得到的护理时间占比存在明显差异, 分别为56.6%和70.1%. 所得到的医疗服务占比也存在同样的差异, 分别为61.7%与69.5%. 而在ERAS实施之后, 以上种族间的差异消失了. ERAS通过其有据可循的标准化流程, 帮助医生更好的进行临床管理. 毫无疑问, 当同样的医疗手段和护理流程应用于所有患者时, 其愈后也是大致相同的.
术者本身的偏见可能是ERAS能发挥其作用的另一个原因. 术者的偏见已被证实对于患者愈后发挥着重要作用. 具体而言, 术者不经意的偏见会对医患间沟通、治疗决策及患者的依从性产生很大的负面影响[33]. 约翰霍普金斯医院通过采访本院的外科医生, 发现他们当中的大多数人或多或少的存在种族和社会偏见[34]. 而ERAS通过提供一整套标准化的管理途径, 可以消除外科医生无意识或潜意识的偏见.
外科医护人员应该认识到手术相关差异是一个可预防的问题. 美国一项针对普通外科医生的全国性调查研究发现, 只有不到四分之一的外科医生试图在探究其手术患者出现术后差异原因[35]. 而在那些关注到手术差异的外科医生中, 大多数人认为这种差异是由于患者因素造成的, 包括患者的依从性和信仰(即指责患者). 尽管美国国立卫生研究院和美国外科医师学会大力倡导外科医生正确认识并研究手术相关差异原因, 但绝大多数外科医生仍不以为然[36]. 而随着ERAS逐渐被推广, 它已成为解决外科手术相关差异潜在的重要途径.
充分了解ERAS减少手术相关差异的机制将有助于我们寻找和制定更为有效的干预措施, 我们未来的工作应侧重于提高不同患者对于ERAS的依从性. 有研究表明, 患者对于ERAS依从性与预后差异密切相关[37]. Wahl等[30]按种族不同进行分组研究, 结果表明其依从性存在较大区别, 白人患者依从性为86.4%, 黑人患者依从性为76.2%. 其他研究显示, 具有较高社会经济地位的患者具有更好的依从性[31]. 这些差异的原因尚不完全明确. 然而, 我们从慢性病患者服用药物依从性研究中吸取的经验表明, 健康素养(即个人获取, 处理和理解健康信息的能力)可能是ERAS依从性存在差异的一个潜在原因[38].
手术相关差异是确确实实存在的, 某些特定的手术人群至今仍在经历不合理的入院护理及治疗, 以至出现手术相关差异. 而ERAS通过运用标准化的围手术期管理及多学科协作理念, 为所有患者提供科学合理的外科治疗, 使我们能更好的认识、理解并减少这些手术相关差异. ERAS提供了一个独特且实用的模型, 改善并减少了弱势手术人群术后差异. 在人类实现健康平等的不懈努力过程中, ERAS的出现使其向前迈出了巨大的一步, 因此, ERAS应该成为外科围手术期管理的金标准.
学科分类: 胃肠病学和肝病学
手稿来源地: 北京市
同行评议报告分类
A级 (优秀): 0
B级 (非常好): B
C级 (良好): C
D级 (一般): 0
E级 (差): 0
编辑: 王禹乔 电编:刘继红
| 1. | Gustafsson UO, Scott MJ, Schwenk W, Demartines N, Roulin D, Francis N, McNaught CE, Macfie J, Liberman AS, Soop M, Hill A, Kennedy RH, Lobo DN, Fearon K, Ljungqvist O; Enhanced Recovery After Surgery (ERAS) Society, for Perioperative Care; European Society for Clinical Nutrition and Metabolism (ESPEN); International Association for Surgical Metabolism and Nutrition (IASMEN). Guidelines for perioperative care in elective colonic surgery: Enhanced Recovery After Surgery (ERAS(®)) Society recommendations. World J Surg. 2013;37:259-284. [PubMed] [DOI] |
| 3. | Varadhan KK, Neal KR, Dejong CH, Fearon KC, Ljungqvist O, Lobo DN. The enhanced recovery after surgery (ERAS) pathway for patients undergoing major elective open colorectal surgery: a meta-analysis of randomized controlled trials. Clin Nutr. 2010;29:434-440. [PubMed] [DOI] |
| 4. | Lassen K, Soop M, Nygren J, Cox PB, Hendry PO, Spies C, von Meyenfeldt MF, Fearon KC, Revhaug A, Norderval S, Ljungqvist O, Lobo DN, Dejong CH; Enhanced Recovery After Surgery (ERAS) Group. Consensus review of optimal perioperative care in colorectal surgery: Enhanced Recovery After Surgery (ERAS) Group recommendations. Arch Surg. 2009;144:961-969. [PubMed] [DOI] |
| 6. | Meara JG, Leather AJ, Hagander L, Alkire BC, Alonso N, Ameh EA, Bickler SW, Conteh L, Dare AJ, Davies J, Mérisier ED, El-Halabi S, Farmer PE, Gawande A, Gillies R, Greenberg SL, Grimes CE, Gruen RL, Ismail EA, Kamara TB, Lavy C, Lundeg G, Mkandawire NC, Raykar NP, Riesel JN, Rodas E, Rose J, Roy N, Shrime MG, Sullivan R, Verguet S, Watters D, Weiser TG, Wilson IH, Yamey G, Yip W. Global Surgery 2030: evidence and solutions for achieving health, welfare, and economic development. Int J Obstet Anesth. 2016;25:75-78. [PubMed] [DOI] |
| 7. | Healy MA, Mullard AJ, Campbell DA, Dimick JB. Hospital and Payer Costs Associated With Surgical Complications. JAMA Surg. 2016;151:823-830. [PubMed] [DOI] |
| 8. | Schneider EB, Haider A, Sheer AJ, Hambridge HL, Chang DC, Segal JB, Wu AW, Lidor AO. Differential association of race with treatment and outcomes in Medicare patients undergoing diverticulitis surgery. Arch Surg. 2011;146:1272-1276. [PubMed] [DOI] |
| 9. | Cooper WA, Thourani VH, Guyton RA, Kilgo P, Lattouf OM, Chen EP, Morris CD, Vega JD, Vassiliades TA, Puskas JD. Racial disparity persists after on-pump and off-pump coronary artery bypass grafting. Circulation. 2009;120:S59-S64. [PubMed] [DOI] |
| 10. | Farjah F, Wood DE, Yanez ND, Vaughan TL, Symons RG, Krishnadasan B, Flum DR. Racial disparities among patients with lung cancer who were recommended operative therapy. Arch Surg. 2009;144:14-18. [PubMed] [DOI] |
| 11. | Greenstein AJ, Litle VR, Swanson SJ, Divino CM, Packer S, McGinn TG, Wisnivesky JP. Racial disparities in esophageal cancer treatment and outcomes. Ann Surg Oncol. 2008;15:881-888. [PubMed] [DOI] |
| 12. | Pollack CE, Bekelman JE, Epstein AJ, Liao K, Wong YN, Armstrong K. Racial disparities in changing to a high-volume urologist among men with localized prostate cancer. Med Care. 2011;49:999-1006. [PubMed] [DOI] |
| 13. | Hicks CW, Hashmi ZG, Velopulos C, Efron DT, Schneider EB, Haut ER, Cornwell EE, Haider AH. Association between race and age in survival after trauma. JAMA Surg. 2014;149:642-647. [PubMed] [DOI] |
| 14. | Singh JA, Lu X, Rosenthal GE, Ibrahim S, Cram P. Racial disparities in knee and hip total joint arthroplasty: an 18-year analysis of national Medicare data. Ann Rheum Dis. 2014;73:2107-2115. [PubMed] [DOI] |
| 15. | Satcher D, Fryer GE, McCann J, Troutman A, Woolf SH, Rust G. What if we were equal? A comparison of the black-white mortality gap in 1960 and 2000. Health Aff (Millwood). 2005;24:459-464. [PubMed] [DOI] |
| 16. | Schneider EB, Haider AH, Hyder O, Efron JE, Lidor AO, Pawlik TM. Assessing short- and long-term outcomes among black vs white Medicare patients undergoing resection of colorectal cancer. Am J Surg. 2013;205:402-408. [PubMed] [DOI] |
| 17. | Ravi P, Sood A, Schmid M, Abdollah F, Sammon JD, Sun M, Klett DE, Varda B, Peabody JO, Menon M, Kibel AS, Nguyen PL, Trinh QD. Racial/Ethnic Disparities in Perioperative Outcomes of Major Procedures: Results From the National Surgical Quality Improvement Program. Ann Surg. 2015;262:955-964. [PubMed] [DOI] |
| 18. | Gunnells DJ, Morris MS, DeRussy A, Gullick AA, Malik TA, Cannon JA, Hawn MT, Chu DI. Racial Disparities in Readmissions for Patients with Inflammatory Bowel Disease (IBD) After Colorectal Surgery. J Gastrointest Surg. 2016;20:985-993. [PubMed] [DOI] |
| 19. | Akinyemiju T, Meng Q, Vin-Raviv N. Race/ethnicity and socio-economic differences in colorectal cancer surgery outcomes: analysis of the nationwide inpatient sample. BMC Cancer. 2016;16:715. [PubMed] [DOI] |
| 20. | Damle RN, Flahive JM, Davids JS, Maykel JA, Sturrock PR, Alavi K. Examination of Racial Disparities in the Receipt of Minimally Invasive Surgery Among a National Cohort of Adult Patients Undergoing Colorectal Surgery. Dis Colon Rectum. 2016;59:1055-1062. [PubMed] [DOI] |
| 21. | Giglia MD, DeRussy A, Morris MS, Richman JS, Hawn MT, Vickers SM, Knight SJ, Chu DI. Racial disparities in length-of-stay persist even with no postoperative complications. J Surg Res. 2017;214:14-22. [PubMed] [DOI] |
| 22. | Lucas FL, Stukel TA, Morris AM, Siewers AE, Birkmeyer JD. Race and surgical mortality in the United States. Ann Surg. 2006;243:281-286. [PubMed] [DOI] |
| 23. | Artinyan A, Mailey B, Sanchez-Luege N, Khalili J, Sun CL, Bhatia S, Wagman LD, Nissen N, Colquhoun SD, Kim J. Race, ethnicity, and socioeconomic status influence the survival of patients with hepatocellular carcinoma in the United States. Cancer. 2010;116:1367-1377. [PubMed] [DOI] |
| 24. | Feyssa E, Jones-Burton C, Ellison G, Philosophe B, Howell C. Racial/ethnic disparity in kidney transplantation outcomes: influence of donor and recipient characteristics. J Natl Med Assoc. 2009;101:111-115. [PubMed] [DOI] |
| 25. | Singh TP, Almond C, Givertz MM, Piercey G, Gauvreau K. Improved survival in heart transplant recipients in the United States: racial differences in era effect. Circ Heart Fail. 2011;4:153-160. [PubMed] [DOI] |
| 26. | Mahle WT, Kanter KR, Vincent RN. Disparities in outcome for black patients after pediatric heart transplantation. J Pediatr. 2005;147:739-743. [PubMed] [DOI] |
| 27. | Torain MJ, Maragh-Bass AC, Dankwa-Mullen I, Hisam B, Kodadek LM, Lilley EJ, Najjar P, Changoor NR, Rose JA, Zogg CK, Maddox YT, Britt LD, Haider AH. Surgical Disparities: A Comprehensive Review and New Conceptual Framework. J Am Coll Surg. 2016;223:408-418. [PubMed] [DOI] |
| 28. | Kirby JB, Kaneda T. Unhealthy and uninsured: exploring racial differences in health and health insurance coverage using a life table approach. Demography. 2010;47:1035-1051. [PubMed] [DOI] |
| 29. | Hughes M, Coolsen MM, Aahlin EK, Harrison EM, McNally SJ, Dejong CH, Lassen K, Wigmore SJ. Attitudes of patients and care providers to enhanced recovery after surgery programs after major abdominal surgery. J Surg Res. 2015;193:102-110. [PubMed] [DOI] |
| 30. | Wahl TS, Goss LE, Morris MS, Gullick AA, Richman JS, Kennedy GD, Cannon JA, Vickers SM, Knight SJ, Simmons JW, Chu DI. Enhanced Recovery After Surgery (ERAS) Eliminates Racial Disparities in Postoperative Length of Stay After Colorectal Surgery. Ann Surg. 2018;268:1026-1035. [PubMed] [DOI] |
| 31. | Leeds IL, Alimi Y, Hobson DR, Efron JE, Wick EC, Haut ER, Johnston FM. Racial and Socioeconomic Differences Manifest in Process Measure Adherence for Enhanced Recovery After Surgery Pathway. Dis Colon Rectum. 2017;60:1092-1101. [PubMed] [DOI] |
| 32. | Lau BD, Haider AH, Streiff MB, Lehmann CU, Kraus PS, Hobson DB, Kraenzlin FS, Zeidan AM, Pronovost PJ, Haut ER. Eliminating Health Care Disparities With Mandatory Clinical Decision Support: The Venous Thromboembolism (VTE) Example. Med Care. 2015;53:18-24. [PubMed] [DOI] |
| 33. | Hall WJ, Chapman MV, Lee KM, Merino YM, Thomas TW, Payne BK, Eng E, Day SH, Coyne-Beasley T. Implicit Racial/Ethnic Bias Among Health Care Professionals and Its Influence on Health Care Outcomes: A Systematic Review. Am J Public Health. 2015;105:e60-e76. [PubMed] [DOI] |
| 34. | Haider AH, Schneider EB, Sriram N, Dossick DS, Scott VK, Swoboda SM, Losonczy L, Haut ER, Efron DT, Pronovost PJ, Lipsett PA, Cornwell EE, MacKenzie EJ, Cooper LA, Freischlag JA. Unconscious race and social class bias among acute care surgical clinicians and clinical treatment decisions. JAMA Surg. 2015;150:457-464. [PubMed] [DOI] |
| 35. | Britton BV, Nagarajan N, Zogg CK, Selvarajah S, Schupper AJ, Kironji AG, Lwin AT, Cerullo M, Salim A, Haider AH. Awareness of racial/ethnic disparities in surgical outcomes and care: factors affecting acknowledgment and action. Am J Surg. 2016;212:102-108.e2. [PubMed] [DOI] |
| 36. | Nelson A. Unequal treatment: confronting racial and ethnic disparities in health care. J Natl Med Assoc. 2002;94:666-668. [PubMed] |
| 37. | Aarts MA, Rotstein OD, Pearsall EA, Victor JC, Okrainec A, McKenzie M, McCluskey SA, Conn LG, McLeod RS; iERAS group. Postoperative ERAS Interventions Have the Greatest Impact on Optimal Recovery: Experience With Implementation of ERAS Across Multiple Hospitals. Ann Surg. 2018;267:992-997. [PubMed] [DOI] |