修回日期: 2016-12-01
接受日期: 2016-12-19
在线出版日期: 2017-02-18
回顾性研究熊去氧胆酸(ursodeoxycholic acid, UDCA)联合糖皮质激素治疗原发性胆汁性肝硬化(primary biliary cirrhosis, PBC)伴自身免疫性肝炎(autoimmune hepatitis, AIH)特征的临床疗效.
根据不同治疗方案回顾性的将31例PBC伴AIH特征的患者分为单用UDCA组和UDCA联合糖皮质激素组, 根据患者肝脏病理炎症(G)、纤维化(S)程度分为两组: 炎症程度≤G2, 纤维化程度≤S2为病理早期组, 炎症程度>G2、纤维化程度>S2为病理晚期组. 回顾性分析不同方案治疗前后的血生化指标、免疫球蛋白指标、肝脏组织病理学变化及应答状况等方面的改变.
治疗后两组生化指标碱性磷酸酶(alkaline phosphatase, ALP)、γ-谷氨酰转肽酶(γ-glutamyl transferase, GGT)及免疫球蛋白M(immunoglobulin M, IgM)水平均较治疗前有所下降, 其中ALP、IgM改善有统计学意义(P<0.05). 联合治疗组的谷丙转氨酶(alanine transaminase, ALT)、谷草转氨酶、GGT、ALP、球蛋白、免疫球蛋白较基线水平明显改善. 不同治疗组在ALT、免疫球蛋白G、ALP的生化学应答率上无统计学意义(P>0.05), 但联合治疗组应答率更高. 不同病理分期患者ALP应答率有统计学意义(P<0.05). 联合治疗组患者的肝组织炎症程度或纤维化的程度及范围及胆管损害较治疗前有明显改善.
对于PBC伴AIH特征的患者, 需尽早明确诊断, 建议在UDCA的基础治疗上积极加用糖皮质激素, 更好地控制疾病的进展.
核心提要: 回顾性的研究熊去氧胆酸联合糖皮质激素治疗原发性胆汁性肝硬化伴自身免疫性肝炎特征的临床疗效.
引文著录: 刘香漫, 徐芸, 保洁, 高素纪, 华静, 康改玲. 熊去氧胆酸联合糖皮质激素治疗原发性胆汁性肝硬化伴自身免疫性肝炎特征的疗效观察. 世界华人消化杂志 2017; 25(5): 456-462
Revised: December 1, 2016
Accepted: December 19, 2016
Published online: February 18, 2017
To observe the efficacy of ursodeoxycholic acid (UDCA) combined with glucocorticoids in the treatment of primary biliary cirrhosis (PBC) with characteristics of autoimmune hepatitis (AIH).
Thirty-one patients with PBC with AIH characteristics were divided into two group: a UDCA alone group and a UDCA combined with glucocorticoid group. Blood biochemical indexes before and after treatment were retrospectively analyzed. Immunoglobulin indexes, liver pathological changes, and the status of response to treatment were also observed.
In both groups, the levels of alkaline phosphatase (ALP), γ-glutamyl transferase (GGT) and immunoglobulin M (IgM) decreased after therapy, and the improvement of ALP and IgM had statistical significance (P < 0.05). In the combination group, alanine transaminase, aspartate transaminase, GGT, ALP, globulin, and immunoglobulin obviously improved compared with baseline values. Biochemical responses showed no significant difference between the two groups, although the combination group had a higher response rate. In patients with different pathological stages of disease, ALP response rate was statistically significant (P < 0.05). The degree and extent of liver inflammation or fibrosis and bile duct damage significantly improved after treatment in the combination group.
For patients with PBC with AIH characteristics, a definitive diagnosis should be achieved as early as possible. UDCA plus glucocorticoid treatment is recommended to better control the progression of the disease.
- Citation: Liu XM, Xu Y, Bao J, Gao SJ, Hua J, Kang GL. Ursodeoxycholic acid combined with glucocorticoids for treatment of primary biliary cirrhosis with characteristics of autoimmune hepatitis. Shijie Huaren Xiaohua Zazhi 2017; 25(5): 456-462
- URL: https://www.wjgnet.com/1009-3079/full/v25/i5/456.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v25.i5.456
自身免疫性肝病(autoimmune liver disease, AILD)是一组由异常自身免疫所介导的肝胆系炎症疾病, 主要包括自身免疫性肝炎(autoimmune hepatitis, AIH)、原发性胆汁性肝硬化(primary biliary cirrhosis, PBC)及原发性硬化性胆管炎(primary sclerosing cholangitis, PSC). 患者可同时具有PBC或PSC和AIH两种疾病特征, 称为重叠综合征(overlap syndromes, OS)[1-3], 以AIH-PBC最为常见, 其统一的诊断标准及治疗方案尚未达成共识[4-6]. 然而, 临床上却有少数PBC的患者虽伴有AIH的特征, 但应用AIH的简化评分[7]不够标准, 这类患者的诊断介于AIH-PBC和PBC之间, 尚不能确诊AIH-PBC, 称为PBC伴AIH特征. 临床上糖皮质激素对AIH患者有肯定的治疗作用[8], 而熊去氧胆酸(ursodeoxycholic acid, UDCA)可有效改善PBC患者胆汁淤积, 延长其生存期及延缓肝脏组织学进展[9]. 国内外相关文献报道关于UDCA联合糖皮质激素治疗AIH-PBC的效果是令人鼓舞的. 而PBC伴AIH特征的患者是否需要在应用UDCA的基础上更积极的联合糖皮质激素治疗是本文的重点. 本研究回顾性总结和分析了31例PBC伴AIH特征患者联合应用UDCA及糖皮质激素的疗效观察结果.
收集2014-06/2016-06期间郑州大学第一附属医院消化内科诊断132例PBC及51例AIH患者, 筛选出31例PBC伴AIH特征的患者进行疗效分析. 入选标准: (1)符合后述PBC伴AIH特征的诊断; (2)病毒性肝炎标志物阴性; (3)无饮酒史及服用肝毒性药物史; (4)有治疗前后肝脏的组织病理资料; (5)UDCA联合激素治疗后至少半年随访的临床资料. PBC的诊断参考2009年欧洲肝病学会指南[10], 同时也部分参考了2015年中华医学会肝病学会的原发性胆汁性肝硬化的诊断和治疗共识[8], 即PBC诊断指标: (1)碱性磷酸酶(alkaline phosphatase, ALP)>2倍正常值上限或γ-谷氨酰转肽酶(γ-glutamyl transferase, GGT)>5×ULN; (2)AMA/AMA-M2阳性; (3)病理组织学见特征性胆管损害. AIH特征的诊断指标: (1)患者在血生化指标[谷丙转氨酶(alanine transaminase, ALT)和/或谷草转氨酶(aspartate transaminase, AST)轻度升高]、AIH相关抗体(ANA或SMA或LKM或SLA/LP)阳性、免疫球蛋白(IgG或γ-球蛋白水平升高); (2)肝脏组织学除伴有小胆管的非化脓性破坏性炎症外, 有轻度的界面性肝炎[11]; (3)参照2008年IAIHG修订并提出的AIH简化的评分系统[7]时评分不够(AIH≤6分). 同时满足以上诊断特征的诊断为PBC伴AIH特征. 入选的31例PBC伴AIH特征的患者按不同治疗方案分为两组: UDCA联合激素治疗组15例(50.0%), 方案为给予UDCA(0.5 g/d)、泼尼松(30 mg/d, 每周递减5 mg, 至10 mg/d维持); UDCA单药治疗组16例(50.0%), 为UDCA(0.5 g/d)单药治疗. 按照慢性肝炎病理[12]炎症(G)、纤维化(S)程度粗略分为两组, 炎症程度≤G2, 纤维化程度≤S2为病理早期组, 炎症程度>G2、纤维化程度>S2为病理晚期组.
1.2.1 观察指标: 回顾性观察及分析不同治疗方法治疗前后的血清生化指标[(包括ALT、AST、GGT、ALP、球蛋白(globulin, GLOB)]、免疫球蛋白指标(IgG、IgM)及肝脏组织病理学变化及应答状况等方面的改变, 上述血液相关检查每3 mo复查1次, 肝脏穿刺6 mo到1年可穿刺复查(根据患者病情变化).
1.2.2 疗效评估: 根据参考相关文献[13,14]: ALT应答定义为ALT水平降至正常; IgG应答定义为IgG≤16g/L; ALP应答定义为ALP下降40%或者降至正常; 肝脏组织学病理改善定义为炎症或者纤维化分级减少至少1级.
统计学处理 用mean±SD描述正态分布的计量资料, 用中位数(四分位数间距)描述偏态分布的计量资料. 描述患者基线特征时, 正态分布的定量资料应用独立样本t检验, 偏态分布应用Mann-Whitney U检验, 定性资料应用χ2检验. 治疗前后数据的比较应用配对样本的t检验或者Wilcoxon非参数秩和检验等方法. 生物化学应答应用Fisher的精确检验法. 用SPSS21.0统计学软件对数据进行统计分析, P<0.05为差异有统计学意义.
16例单用UDCA组中位治疗时间为10.6(6.0-24.0) mo, 15例UDCA联合激素组中位治疗时间11.4(6.0-23.0 mo). 联合治疗组ALT、AST、GGT、ALP、GLOB、免疫球蛋白水平较治疗前有显著下降. 15例联合治疗组患者中, 10例ALT水平下降至正常, 11例IgG降至16 g/L以下, 10例达到ALP生物应答标准. 联合治疗组有3例患者治疗1年后行第2次肝穿刺活组织检查, 1例患者治疗前病理分级为G2S2, 治疗后病理分级为G1S2; 1例患者治疗前病理分级为G2S4, 治疗后病理分级为G2S2; 1例患者治疗前病理分级为G3S3, 治疗后病理分级为G2S2, 此3位患者治疗前后的炎症程度减轻或纤维间隔的程度及范围减少. 单用UDCA组患者除了ALP较治疗前有明显下降, 余生物化学及免疫指标变化差异无统计学意义(P>0.05), 其中GLOB及IgG水平差异虽无统计学意义, 但较治疗前有所升高. 两组患者治疗后ALP、GGT、IgM水平均较治疗前有所下降, 其中ALP、IgM改善有统计学意义(P<0.05). 联合治疗组治疗后ALT、AST、GLOB、IgG水平较单药治疗组更低, 差异有统计学意义(P<0.05, 表2, 3).
| 项目 | 单药治疗组 | P值 | 联合治疗组 | P值 | 两组治疗后P值 | ||
| 治疗前 | 治疗后 | 治疗前 | 治疗后 | ||||
| ALT(U/L)1 | 59.0(43.0) | 78.5(41.8) | 0.127 | 60.0(50.0) | 24.0(16.0) | 0.000 | 0.020 |
| AST(U/L)1 | 66.0(41.5) | 76.5(47.8) | 0.093 | 68.0(51.0) | 26.0(51.0) | 0.008 | 0.011 |
| GGT(U/L)1 | 202.5(338.0) | 157.0(288.0) | 0.061 | 167.0(396.0) | 66.0(93.0) | 0.002 | 0.147 |
| ALP(U/L)1 | 165.0(133.3) | 100.5(99.3) | 0.001 | 123.0(112.0) | 89.0(71.0) | 0.004 | 0.682 |
| GLOB(g/L) | 32.9±5.2 | 33.6±4.8 | 0.109 | 35.3±3.7 | 30.0±5.2 | 0.002 | 0.015 |
| IgG(g/L) | 14.3±4.2 | 14.9±3.9 | 0.083 | 14.0±4.1 | 12.2±3.3 | 0.001 | 0.019 |
| IgM(g/L) | 4.9±2.5 | 3.6±1.8 | 0.011 | 4.3±2.3 | 2.6±1.2 | 0.003 | 0.089 |
| 分组 | n | ALT应答 | IgG应答 | ALP应答 |
| A组 | 16 | 6(37.5) | 6(37.5) | 9(56.3) |
| B组 | 15 | 10(66.7) | 11(73.3) | 10(66.7) |
| χ2值 | 2.552 | 3.884 | 0.343 | |
| P值 | 0.110 | 0.051 | 0.558 |
UDCA单药治疗组与联合激素治疗组在ALT、IgG、ALP指标的生物化学应答率差异无统计学意义(P>0.05). 20例病理早期患者与11例病理晚期患者ALT生物化学应答率差异有统计学意义(P<0.05, 表3, 4).
| 分组 | n | ALT应答 | IgG应答 | ALP应答 |
| C组 | 20 | 13(65.0) | 16(80.0) | 15(75.0) |
| D组 | 11 | 3(27.2) | 6(54.5) | 7(63.6) |
| χ2值 | 5.063 | 2.160 | 0.430 | |
| P值 | 0.024 | 0.142 | 0.512 |
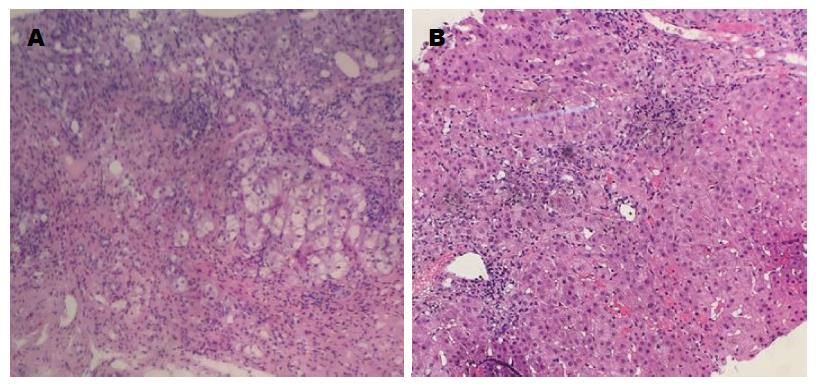
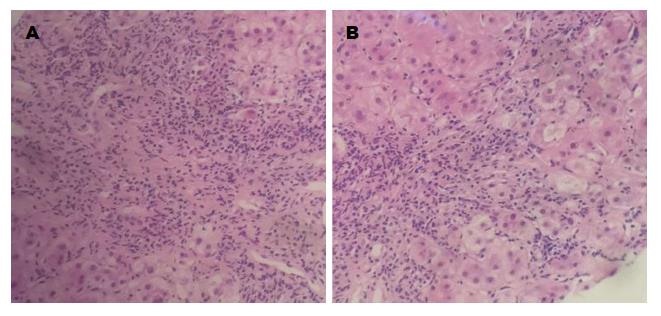
UDCA单药治疗组有5位患者有治疗前后肝脏组织学检查. UDCA联合激素治疗组有3位患者有治疗前后肝脏组织学检查. UDCA单药治疗组患者治疗后汇管区胆管损害有所减轻, 但原来存在的轻度界面性肝炎及炎症细胞的浸润、纤维化程度等较治疗前无明显改善. 联合治疗组患者治疗后肝组织炎症程度或纤维化的程度、范围及胆管损害较治疗前有明显改善(图1, 2).
UDCA联合激素治疗组4例患者出现血糖升高, 3例患者出现血压升高, 3例患者行骨密度检查示重度骨质疏松, 1例患者出现消化道出血. UDCA单药治疗患者暂未观察到严重的不良反应.
在长期的临床工作中发现有较少一部分确诊PBC的患者可伴有AIH特征, 综合其生化、免疫及病理等相关指标并应用AIH的简化评分不够标准, 这类患者的诊断介于AIH-PBC OS和PBC之间, 但不能确诊AIH-PBC OS. 临床上AIH-PBC OS的患病率存在争议. Zhao等[15]研究显示其患病率约为10.33%, 其治疗方案已有相关文献[8]报道, 认为UDCA联合激素治疗对其有确切的作用. 而临床工作中对于PBC伴AIH特征的患者, 其治疗方法尚欠缺, 可参考AIH-PBC OS的治疗方法, 本文回顾性的研究了不同治疗方案治疗的效果并做了相关的统计分析.
对于联合治疗组, 经过相关统计可以看到ALT、AST、GGT、ALP、GLOB、免疫球蛋白较基线水平明显有所改善. 从本研究中可以看出, 无论是单用UDCA还是联合激素治疗, 胆汁淤积的生化指标都能得到有效的改善, 在ALP的生化学应答率上单药组和联合治疗组间的差异无统计学意义. 而糖皮质激素对于这类伴AIH特征的PBC患者的病情进展也有缓解作用. 本研究中, 联合治疗组的胆管酶GGT、ALP不仅得到了改善, 而且ALT、AST、GLOB及免疫球蛋白的改善也同样具有统计学意义, 治疗前后肝脏组织病理检查显示病理改变未进一步进展及加重, 提示UDCA联合激素治疗PBC伴AIH特征的疗效良好.
对于单用治疗组, 患者除了ALP的治疗有统计学意义, 其余生物化学及免疫指标变化差异无统计学意义, 其中GGT的差异虽无统计学意义, 但较治疗前明显改善, 但转氨酶ALT、AST较治疗前水平升高, GLOB及IgG水平较治疗前也有升高趋势, 也可间接反映在AIH的治疗中能改善生化及免疫球蛋白指标的激素同样适用于伴AIH特征的PBC患者. 该组患者的肝脏组织病理显示治疗后汇管区胆管损害有所减轻, 但原来存在的轻度界面性肝炎及炎症细胞的浸润、纤维化程度等较治疗前无明显改善.
对于单用UDCA组和UDCA联合治疗组治疗后对比发现, 生化指标ALP、GGT及IgM水平均较治疗前有所下降, 其中ALP、IgM改善有统计学意义(P<0.05). 联合治疗组治疗后ALT、AST、GLOB、IgG水平较单药治疗组更低, 差异有统计学意义. 说明糖皮质激素的治疗对于合并AIH特征的PBC患者的治疗效果更佳. 在生化学应答率上, 单用组及联合治疗组的应答率虽无统计学意义, 但统计显示联合治疗组应答率较单用组高. 对于不同病理分期的生化学应答率来说, 除了ALP的应答有统计学意义, ALP、IgG的应答尚无统计学意义, 但统计显示病理早期组的生化学应答率较病理晚期组的高, 提示疾病早期的治疗效果更佳, 而一旦疾病进展到了晚期, 甚至肝硬化阶段, 药物治疗的效果较差. 因此, 对于PBC伴AIH特征的患者也可积极加用激素治疗.
PBC伴AIH特征患者的肝脏组织病理按G2S2为界限分为早期组及晚期组, 由于本研究样本量有限, 单药治疗组有5位患者有治疗前后肝脏组织学检查, 联合治疗组仅有3位患者有治疗前后的肝脏组织病理学. UDCA单药治疗组患者治疗后汇管区胆管损害有所减轻, 但原来存在的轻度界面性肝炎及炎症细胞的浸润、纤维化程度等较治疗前无明显改善, 联合治疗组患者治疗后肝组织炎症程度或纤维化的程度及范围及胆管损害较治疗前有明显改善, 反映了对于PBC患者若伴有AIH特征, 应用激素治疗能有效改善肝组织炎症活动程度及纤维化的程度及范围, 故对于以后此类患者的指导用药更有积极作用.
总之, 临床上对于PBC伴有AIH特征的这类患者, 需尽早完善其临床、血清学、组织学等相关检查明确诊断, 而治疗上则在原有的UDCA治疗的基础上积极加用糖皮质激素, 从而获得更好的生化学应答及组织病理改善, 同时患者可预防应用质子泵抑制剂减少消化道出血的发生, 应用脂溶性维生素及钙剂预防骨质疏松, 同时密切监测血压、血糖、血脂并积极对症治疗.
自身免疫性肝病(autoimmune liver disease, AILD)是国内外肝病领域研究的热点, AILD中原发性胆汁性肝硬化(primary biliary cirrhosis, PBC)伴自身免疫性肝炎(autoimmune hepatitis, AIH)特征的相关研究较少, 其病因机制、诊疗标准及治疗尚无统一意见.
现阶段对于AILD中的AIH-PBC的研究较多, 其诊疗方案及治疗标准已相对成熟, 但是对于PBC伴AIH特征的临床资料的相关研究及诊疗尚缺乏进一步研究.
一些研究指出, AIH的简化积分系统可在临床工作中帮助大家确诊AIH, 但也有部分患者虽有AIH相关表现, 但应用评分后不够标准, 建议结合相关临床表现、生化及肝脏组织活检等指标综合评定.
本课题对治疗前后31例PBC伴AIH特征的血生化指标、免疫球蛋白指标、肝脏组织病理学变化及应答状况等方面的改变进行研究, 内容和观点新颖.
由于PBC伴AIH特征的相关研究较少, 目前国内外尚无其相关文献报道及统一的诊断标准及治疗. 本研究分析郑州大学第一附属医院收治的31例PBC伴AIH特征患者临床治疗, 提供了大量有价值的信息, 以期提高大家对此类疾病的重视并为临床工作提供帮助.
自身免疫性肝病(autoimmune liver disease, AILD)是一组由异常自身免疫所介导的肝胆系炎症疾病, 主要包括AIH、PBC及原发性硬化性胆管炎(primary sclerosing cholangitis, PSC). 同时具有PBC或PSC和AIH两种疾病特征, 称为重叠综合征(OS), 以AIH-PBC最为常见. PBC的患者虽伴AIH的特征, 但应用AIH的简化评分不够标准, 这类患者的诊断介于AIH-PBC和PBC之间, 尚不能确诊AIH-PBC, 称为PBC伴AIH特征.
陆伦根, 主任医师, 上海交通大学附属第一人民医院消化科; 芦永福, 副教授, 副主任医师, 青海大学附属医院消化科; 张明辉, 教授, 主任医师, 河北省唐山市人民医院感染性疾病科; 张雅丽, 主任医师, 黑龙江省中医药科学院
本文研究了熊去氧胆酸联合糖皮质激素治疗PBC伴AIH特征的疗效观察, 全文可取, 写作逻辑性强, 层次清晰.
手稿来源: 自由投稿
学科分类: 胃肠病学和肝病学
手稿来源地: 河南省
同行评议报告分类
A级 (优秀): 0
B级 (非常好): B
C级 (良好): C
D级 (一般): D, D
E级 (差): 0
编辑: 马亚娟 电编:李瑞芳
| 2. | Rust C, Beuers U. Overlap syndromes among autoimmune liver diseases. World J Gastroenterol. 2008;14:3368-3373. [PubMed] [DOI] |
| 3. | Silveira MG, Lindor KD. Overlap syndromes with autoimmune hepatitis in chronic cholestatic liver diseases. Expert Rev Gastroenterol Hepatol. 2007;1:329-340. [PubMed] [DOI] |
| 4. | Lee H, Stapp RT, Ormsby AH, Shah VV. The usefulness of IgG and IgM immunostaining of periportal inflammatory cells (plasma cells and lymphocytes) for the distinction of autoimmune hepatitis and primary biliary cirrhosis and their staining pattern in autoimmune hepatitis-primary biliary cirrhosis overlap syndrome. Am J Clin Pathol. 2010;133:430-437. [PubMed] [DOI] |
| 5. | Boberg KM, Chapman RW, Hirschfield GM, Lohse AW, Manns MP, Schrumpf E. Overlap syndromes: the International Autoimmune Hepatitis Group (IAIHG) position statement on a controversial issue. J Hepatol. 2011;54:374-385. [PubMed] [DOI] |
| 6. | Durazzo M, Premoli A, Paschetta E, Belci P, Spandre M, Bo S. Overlap syndromes of autoimmune hepatitis: an open question. Dig Dis Sci. 2013;58:344-348. [PubMed] [DOI] |
| 7. | Hennes EM, Zeniya M, Czaja AJ, Parés A, Dalekos GN, Krawitt EL, Bittencourt PL, Porta G, Boberg KM, Hofer H. Simplified criteria for the diagnosis of autoimmune hepatitis. Hepatology. 2008;48:169-176. [PubMed] [DOI] |
| 9. | Chinese Society of Hepatology, Chinese Medical Association; Chinese Society of Gastroenterology, Chinese Medical Association; Chinese Society of Infectious Diseases, Chinese Medical Association. Consensus on the diagnosis and management of primary biliary cirrhosis(cholangitis)(2015). J Clin Hepatol. 2015;31 1980-1988. [DOI] |
| 10. | European Association for the Study of the Liver. EASL Clinical Practice Guidelines: management of cholestatic liver diseases. J Hepatol. 2009;51:237-267. [PubMed] [DOI] |
| 11. | Washington MK. Autoimmune liver disease: overlap and outliers. Mod Pathol. 2007;20 Suppl 1:S15-S30. [PubMed] [DOI] |
| 13. | Chazouillères O, Wendum D, Serfaty L, Rosmorduc O, Poupon R. Long term outcome and response to therapy of primary biliary cirrhosis-autoimmune hepatitis overlap syndrome. J Hepatol. 2006;44:400-406. [PubMed] [DOI] |
| 14. | Parés A, Caballería L, Rodés J. Excellent long-term survival in patients with primary biliary cirrhosis and biochemical response to ursodeoxycholic Acid. Gastroenterology. 2006;130:715-720. [PubMed] [DOI] |
| 15. | Zhao P, Han Y. Low incidence of positive smooth muscle antibody and high incidence of isolated IgM elevation in Chinese patients with autoimmune hepatitis and primary biliary cirrhosis overlap syndrome: a retrospective study. BMC Gastroenterol. 2012;12:1. [PubMed] [DOI] |