修回日期: 2016-10-20
接受日期: 2016-11-01
在线出版日期: 2017-01-18
评价经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic, TIPS)和腹腔穿刺放液(total paracentesis, TP)治疗肝硬化顽固性腹水患者的疗效与安全性.
检索PubMed、Web of Science、Medline、EMBASE、中国知网、万方医学全文数据库及中国生物医学文献数据库, 纳入TIPS对比TP治疗肝硬化顽固性腹水的随机对照研究, 并由2位评价者独立进行资料提取和文献质量评价, 采用Reman5.2软件对资料进行Meta分析.
共纳入符合标准的文献6篇, 总共390例患者(TIPS组192例, TP组198例). Meta分析结果显示: 与TP组相比, TIPS能显著改善术后患者无需肝移植而存活(liver transplantation-free, LTF)的生存率(HR = 0.61, P = 0.0009), 减少腹水复发[相对危险度(relative risk, RR) = 0.61, P < 0.0001]; 降低肾素[加权均数差(weighted mean difference, WMD) = -5.41, P<0.00001]和醛固酮水平(WMD = -23.72, P = 0.02), 控制水钠潴留; 同时减少肝肾综合征发病率(RR = 0.38, P = 0.03), 但TIPS更易导致肝性脑病(hepatic encephalopathy, HE)发生(RR = 1.81, P = 0.007). 此外两者术后总病死率、住院天数、术后消化道出血、自发性细菌性腹膜炎发生率及在改善肝肾功能方面无明显差异.
与传统治疗性腹腔穿刺相比, TIPS更易导致术后HE发生, 但在改善LTF生存率、减少腹水复发、控制水钠潴留、预防肝肾综合征方面有着显著的优势.
核心提要: 肝硬化顽固性腹水病死率高, 传统的反复腹腔穿刺放液疗法, 因操作简单, 技术相关并发症少, 曾一致被推选为一线治疗方案, 但却不能减少腹水复发, 阻止延缓疾病发展进程. 经颈静脉肝内门体分流术随着技术的不断革新, 越来越多的研究显示其在控制肝硬化腹水方面发挥着独特的优势.
引文著录: 张林, 肖军, 张小敏, 赵秋, 徐龙, 李瑾. TIPS对比腹腔穿刺放液治疗肝硬化顽固性腹水的Meta分析. 世界华人消化杂志 2017; 25(2): 129-138
Revised: October 20, 2016
Accepted: November 1, 2016
Published online: January 18, 2017
To evaluate the efficacy and safety of transjugular intrahepatic portosystemic (TIPS) vs total paracentesis (TP) in the treatment of refractory ascites in patients with cirrhosis.
PubMed, Web of Science Medline, EMBASE, CNKI, WanFang Database, and Chinese BioMedical Literature Database were searched to retrieve randomized controlled trials (RCTs) that compared TIPS vs TP in the treatment of refractory ascites in patients with cirrhosis. The quality assessment of RCTs and data extraction were conducted by two reviewers independently. Meta-analysis was performed using RevMan5.2 software.
Six studies involving 390 patients (192 cases of TIPS and 198 cases of TP) were included. The meta-analysis showed that compared with TP, TIPS significantly improved liver transplantation-free (LTF) survival (HR = 0.61, P = 0.0009); reduced recurrent ascites (RR = 0.61, P < 0.0001); decreased the levels of renin [weighted mean difference (WMD) = -5.41, P < 0.00001] and aldosterone (WMD = -23.72, P = 0.02) and provided better control of water-sodium retention; and reduced the incidence rate of hepatorenal syndrome (RR = 0.38, P = 0.03). However, TIPS increased the risk of hepatic encephalopathy (RR = 1.81, P = 0.007). No significant differences were found in overall mortality, hospitalization days, the rates of gastrointestinal bleeding and spontaneous bacterial peritonitis, or the effects of treatment on renal and liver function between the two groups.
Compared with traditional paracentesis therapy, TIPS increased the risk of hepatic encephalopathy. However, TIPS significantly improved LTF survival, decreased the risk of recurrent ascites, provided better control of water-sodium retention, and prevented the occurrence of hepatorenal syndrome.
- Citation: Zhang L, Xiao J, Zhang XM, Zhao Q, Xu L, Li J. Transjugular intrahepatic portosystemic shut vs total paracentesis for treatment of refractory ascites in patients with cirrhosis: A meta-analysis. Shijie Huaren Xiaohua Zazhi 2017; 25(2): 129-138
- URL: https://www.wjgnet.com/1009-3079/full/v25/i2/129.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v25.i2.129
腹水是肝硬化患者三大并发症[腹水、肝性脑病(hepatic encephalopathy, HE)、消化道出血]中最常见的一种, 也是导致患者入院最常见的原因[1,2]. 约15%的肝硬化患者可通过限制饮食中钠盐的摄入而使腹水逐渐消退, 其余75%的患者也可通过联合利尿剂的使用而取得疗效[3]. 最终只有5%-10%的患者发展成为肝硬化顽固性腹水, 但预后极差, 如果不进行肝移植, 1年内病死率接近50%, 2年死亡率高达80%[3-5]. 临床上治疗方法包括反复腹腔穿刺放液(total paracentesis, TP), 经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic, TIPS), 腹水超滤浓缩回输, 腹腔静脉分流术等, 肝移植是其终极治疗手段. 近年来, 随着TIPS技术日益成熟, 越来越多的研究表明其在控制顽固性腹水方面发挥着独特的优势. 目前已有6篇[6-11]国外随机对照研究(randomized controlled trial, RCT)对比了TIPS和传统治疗性腹腔穿刺疗法在治疗肝硬化顽固性腹水方面的疗效, 我们采用Meta分析对两者疗效及安全性进行系统性的评价, 旨在为今后临床治疗提供更多客观的循证学依据.
由两名评价员计算机检索PubMed、Web of Science、Medline、EMBASE、中国知网、万方医学全文数据库及中国生物医学文献数据库(1990-01-01/2016-03-01)关于肝硬化顽固性腹水治疗的临床研究. 检索词包括: Liver cirrhosis、refractory ascites、TIPS、paracentesis、RCT、肝硬化、顽固性腹水、随机对照实验等.
1.2.1 文献纳入标准: (1)文献所纳入的研究均为随机对照临床研究; (2)按照1996年国际腹水联盟会提出的肝硬化顽固性腹水经典标准[5], 纳入的研究对象为肝硬化顽固性腹水/复发性腹水(尽管采用标准化治疗, 但在1年内仍然至少3次出现张力性腹水)患者; (3)干预措施: 实验组采用TIPS治疗(TIPS组), 对照组采用治疗性腹腔穿刺(TP组); (4)分析结局中包括: 腹水复发率、并发症、生存分析、总病死率、随访后肝肾功能、住院时间等, 其中一项或多项指标.
1.2.2 文献排除标准: (1)非随机对照临床研究; (2)文献综述或病历个案报道; (3)重复发表的研究, 以数据最全且时间最近的研究为准; (4)资料不全; (5)合并严重的器质性疾病(肝肾功能衰竭, 严重感染等).
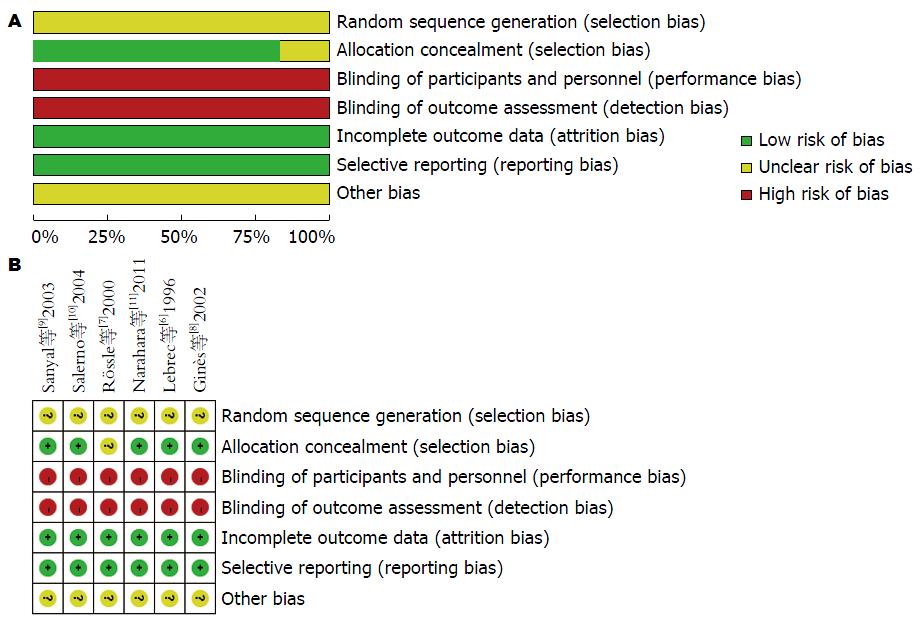
由两名评价员采用Cochrane系统评价员手册5.1版偏倚风险评估标准独立评估纳入的RCT研究. 并对以下方面进行评价: (1)随机方案分配的产生; (2)分配方案隐藏的描述; (3)患者及研究者盲法的实施; (4)结局数据的完整性; (5)选择性偏倚; (6)其他偏倚. 其中"Low risk"表示低风险偏倚; "High risk"表示高风险偏倚; "Unclear risk"表示文献对偏倚风险评估不能提供足够的信息判断.
对最终纳入的文献进行资料提取(2名研究员)独立完成, 提取内容包括: 文献作者及发表年份; 样本大小; 患者一般基线资料; 干预措施; 观察终点; 结局指标[腹水复发率、总病死率、肝移植而存活(liver transplantation-free, LTF)生存率、术后并发症, 肾素醛固酮水平、术后肝肾功能、住院天数等]及统计学方法; 对纳入研究数据单位不同者, 换算成相同单位. 如血清肌酐μmmol/L统一换算成mg/dL(1 μmmol/L = 1 mg/dL×88.4), 另外如果文献中仅仅报道了均数标准误(standard error of mean, SEM)而没有报道均数标准差(standard deviation, SD), 可以通过SD = SEM*n1/2进行换算, 以便我们利用RevMan5.2软件进行数据整合.
统计学处理 使用Cochrane协作网推荐的RevMan5.2软件进行Meta分析. 先采用χ2检验判断各纳入研究结果间的异质性. 若各研究间有统计学同质性(P≥0.10, I2<50%)时, 使用固定效应模型合并统计量. 若各研究间有统计学异质性(P<0.10, I2>50%)时, 则根据可能出线异质性因素, 进行亚组分析或敏感性分析, 如亚组间仍有异质性, 则采用随机效应模型进行合并, 若异质性过大而不能判断其来源可以改用描述性分析. 对于二分类变量采用相对危险度(relative risk, RR), 连续变量采用加权均数差(weighted mean difference, WMD)作为效应量进行合并分析, 两者均采用95%置信区间(confidence interval, CI)表示, P<0.05时差异具有统计学意义. 另外还进行敏感性分析以保证Meta分析的稳健性, 并且采用漏斗图检测发表偏倚.
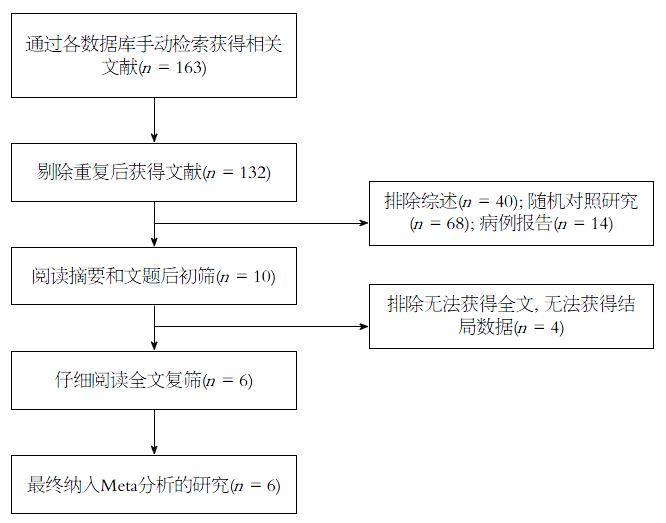
通过数据库初步检索出文献163篇, 剔除重复后(选择最近的一篇即可), 阅读文题摘要, 排除综述, 病例报告, 非随机对照研究, 后有10篇文献入选, 仔细通读全文, 有4篇无法获取及结局数据, 最终纳入的有6篇英文文献[6-11], 除2篇研究[6,11]为单中心外其余均为多中心的RCT. 总共390例患者(TIPS组192例, TP组198例). 文献检索流程如图1, 纳入文献其他特征如表1.
| 研究对象 | Lebrec等[6] | Rössle等[7] | Ginès等[8] | Sanyal等[9] | Salerno等[10] | Narahara等[11] |
| 样本量 | 13/12 | 29/33 | 35/35 | 52/57 | 33/33 | 30/30 |
| 年份/协作机构 | 1996/1 | 2000/2 | 2002/4 | 2003/4 | 2004/6 | 2011/1 |
| 研究对象 | 肝硬化顽固性腹水 | 肝硬化顽固性腹水或复发性腹水(45%) | 肝硬化顽固性腹水 | 肝硬化顽固性腹水 | 肝硬化顽固性腹水或复发性腹水(32%) | 肝硬化顽固性腹水 |
| 干预措施 | TIPS/TP+白蛋白 | TIPS/TP+白蛋白 | TIPS/TP+白蛋白(8 g/L) | TIPS/TP+白蛋白(6-8 g/L) | TIPS/TP+白蛋白(8 g/L) | TIPS/TP+白蛋白(6 g/L) |
| 排除标准 | >70岁, HE, 门静脉栓塞, 肝癌, 严重的酒精性肝病, 急性细菌感染, 血清肌酐>1.7 mg/dL, 合并其他严重的器质性疾病等 | HE>2级[13], 血清胆红素>5 mg/dL, 门静脉栓塞, 进展期肝癌, 治疗性腹腔穿刺失败等 | <18岁或>75岁, 血清胆红素>10 mg/dL, 急性细菌感染, 血小板<40000/mm3, 血清肌酐>3 mg/dL, 门静脉栓塞, HE, 其他严重的器质性疾病 | HE>2级, 门静脉栓塞, 血清胆红素>5 mg/dL, 急性细菌感染, 肝癌, 严重酒精性肝病, 6 wk以内的消化道出血等 | >72岁, HE>2级, 胆红素>6 mg/dL门静脉栓塞, 进展期肝癌, 急性细菌感染, Child-Pugh>11分, 15 d内的消化道出血, 其他严重器质性疾病等 | >70岁, HE、肝癌及其他恶性肿瘤, 门静脉栓塞, 急性细菌感染, 其他严重的器质性疾病等 |
| 首要观察终点 | 腹水复发 | 不做LTF | 不做LTF | 腹水复发/不做LTF | 不做LTF | 总存活数 |
| 酒精性肝硬化 | 10/10 | 24/23 | 18/21 | 32/33 | 15/13 | 11/10 |
| Child-Pugh评分 | 9.3/9.2 | 9.1/8.7 | 9.3/9.2 | 9.2/9.3 | 9.4/9.4 | 8.9/8.9 |
采用Cochrane手册偏倚评估标准[12]对文献质量进行评价. 纳入的研究基线均具有可比性, 但存在不同水平的偏倚(图2). 纳入的6个研究均未对随机序列的产生方法做出说明提示存在中偏倚风险, 均未采用盲法表明存在高偏倚风险, 但都完整报道了研究结果(意向性分析及失访说明), 且均无选择性结果(低偏倚风险). 除了1个研究[7]没有对分配隐藏的情况进行说明, 其他5个研究均采密闭的信封.
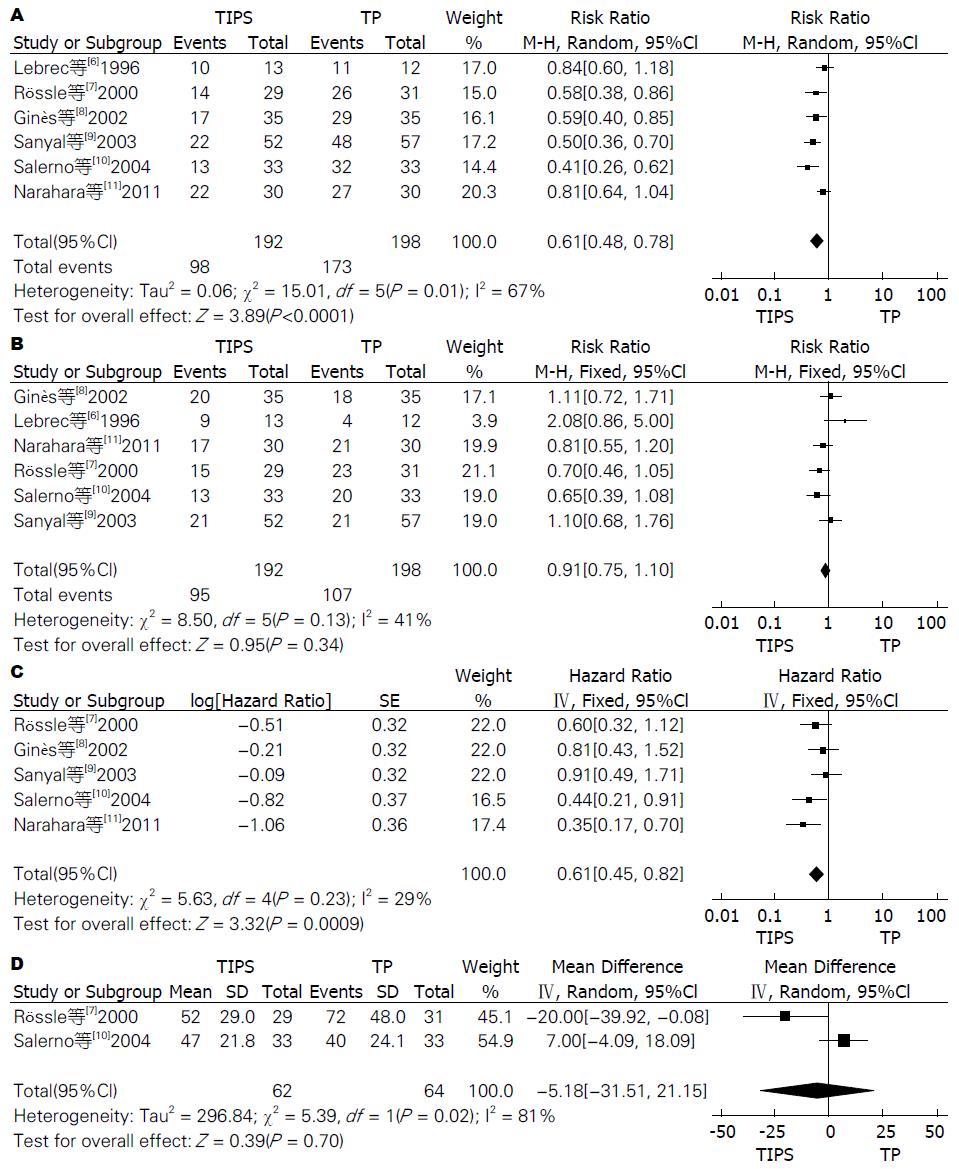
2.3.1 控制腹水复发: 总共有6篇文献[6-11]报道了肝硬化顽固性腹水患者经过TIPS或治疗性腹腔穿刺联合白蛋白输注治疗后腹水复发的人数, 其中TIPS组98例, TP组173例. 异质性检验P = 0.01(I2 = 67%), 表明研究间存在异质性, 采用随机效应模型合并后RR = 0.61(95%CI: 0.48-0.78), 提示在控制腹水复发方面TIPS显著优于TP疗法(P<0.0001, 图3A).
2.3.2 总病死率: 6篇文献均报道了最终死亡人数, 其中TIPS组95例死亡, TP组107例死亡. 异质性检验P = 0.13(I2 = 41%), 表明研究间同质性尚可. 用固定效应模型合并, Meta分析显示RR = 0.91(95%CI: 0.75-1.10), 表明TIPS组和TP组总病死率并无差异(P = 0.34, 图3B).
2.3.3 LTF生存率比较: 由于Lebrec等[6]的研究观察终点是腹水复发, 故排除. Narahara等[11]观察终点虽然是总生存数, 但没有1个病人在随访后进行了肝移植, 所以总生存率等同于LTF生存率. 最终纳入5个研究[7-11], 异质性检验P = 0.23(I2 = 29%), 采用固定效应模型合并HR = 0.61(95%CI: 0.45-0.82). 表明TIPS较TP组能显著改善患者无需肝移植而存活的生存率(P = 0.0009, 图3C).
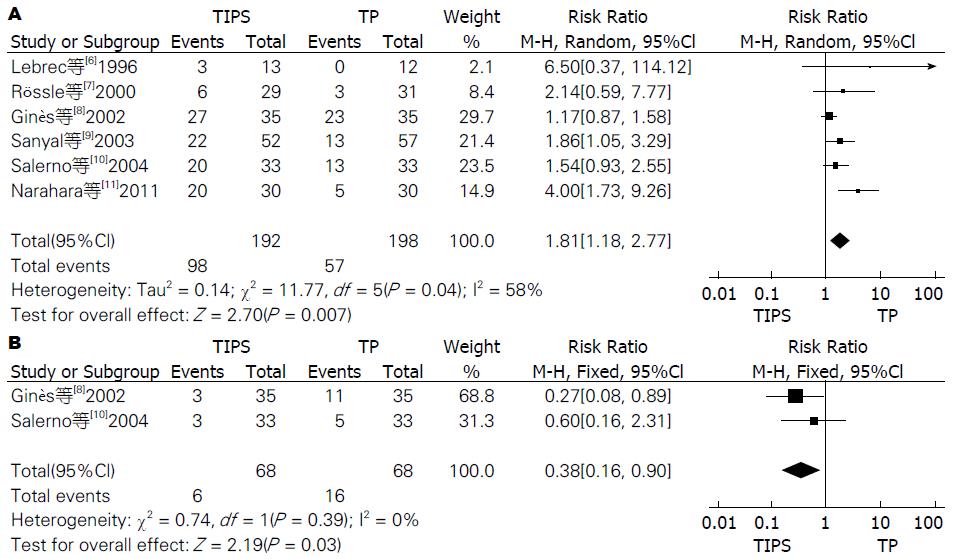
2.3.4 术后并发症: 6个研究均对术后HE的发生率进行了报道, TIPS组98例, TP组57例. 异质性检验P = 0.04(I2 = 58%), 故采用随机效应模型合并, 结果示: RR = 1.81(95%CI: 1.18-2.77). 表明TIPS术后发生的HE风险是TP组的1.81倍(P = 0.007, 图4A). 关于术后肝肾综合征纳入了2篇文献[8,10], 异质性检验P = 0.39(I2 = 0%). 用固定效应模型合并后, 结果表明TIPS术后发生肝肾综合征的风险要显著低于TP疗法(RR = 0.38, 95%CI: 0.16-0.90, P = 0.03, 图4B).
此外还对术后消化道出血、自发性腹膜炎(spontaneous peritonitis, SBP)进行了分析: 消化道出血TIPS组16例, TP组21例, 异质性检验及合并分析结果(I2 = 0%; RR = 0.79, 95%CI: 0.43-1.43); 术后SBP 2组均为6例, Meta分析结果示(I2 = 36%; OR = 1.05, 95%CI: 0.35-3.10). 表明TIPS组和TP组术后发生消化道出血(P = 0.43)及SBP(P = 0.93)风险均无明显差异.
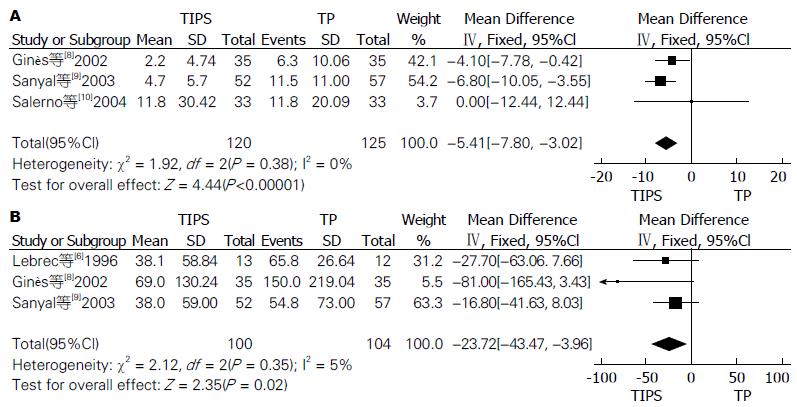
2.3.5 控制水钠潴留: 根据研究中患者随访后1年内测定的肾素醛固酮值水平, 评估术后水钠潴留水平. 3个研究报道了肾素水平[8-10], 异质性检验P = 0.38(I2 = 0%), 用固定效应模型合并后TIPS组术后肾素水平明显低于TP组[WMD = -5.41, 95%CI: -7.80-(-3.02), P<0.00001]. 另外3个研究报道了术后醛固酮值[6,8,9], 合并后醛固酮水平TIPS组同样显著低于TP组(WMD = -23.72, 95%CI: -43.47-3.96, P = 0.02). 两者结果提示在改善肾素-醛固酮系统激活引起的水钠潴留方面, TIPS组要优于TP组(图5).
2.3.6 住院天数: 仅有2篇文献报道[7,10], 异质性检验P = 0.02(I2 = 81%); 采用随机效应模型合并. Meta分析结果显示: TIPS组住院天数少于TP组(WMD = -5.18, 95%CI: -31.51-21.15), 但差异无统计学意义(P = 0.70, 图3D).
2.3.7 术后肝肾功能水平: 根据血清白蛋白、血清胆红素、Child-Pugh评分3方面评估术后患者肝功能, 从血清肌酐水平评价术后患者的肾功能. Meta分析结果显示均P>0.05. 表明对于术后肝肾功能的改善TIPS组与TP组差异并不明显(表2).
| I2 | 异质性P值 | WMD | 95%CI | P值 | |
| 血清白蛋白 | 65% | 0.02 | 0.21 | [-0.55, 0.97] | 0.59 |
| 血清胆红素 | 11% | 0.34 | 0.20 | [-0.32, 0.71] | 0.45 |
| Child-Pugh评分 | 32% | 0.23 | -0.01 | [-0.63, 0.61] | 0.97 |
| 血清肌酐 | 13% | 0.32 | -0.01 | [-0.11, 0.08] | 0.81 |
剔除样本量最少(25例), TIPS技术成功率最低(77%)的那一组[6], 从腹水复发人数、总病死率、术后HE及醛固酮水平这几个方面再次进行评价, 结果如表3, 提示本次Meta分析整体稳健性良好.
| I2 | 异质性P值 | RR/WMD | 95%CI | P值 | |
| 腹水复发 | 65% | 0.02 | RR = 0.58 | [0.44, 0.75] | <0.0001 |
| 总病死率 | 14% | 0.32 | RR = 0.86 | [0.75, 1.05] | 0.14 |
| HE | 61% | 0.04 | RR = 1.75 | [1.14, 2.68] | 0.01 |
| 醛固酮水平 | 51% | 0.15 | WMD = -21.91 | [-45.73, 1.91] | 0.07 |
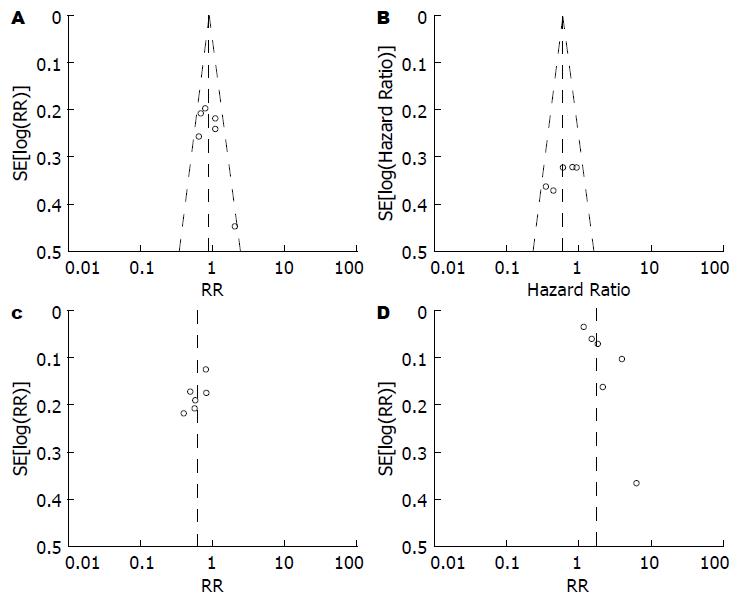
以RR为横坐标, SE(logRR)为纵坐标, 分析2组术后腹水复发, 术后HE, 总病死率的漏斗图可发现图形基本对称, 无明显发表偏倚. 同时以HR为横坐标, SE(logHR)为纵坐标, 分析术后LTF生存率. 漏斗图相对靠近中线, 基本对称, 无发表偏倚(图6).
肝硬化顽固性腹水病死率高, 中位生存期仅为6 mo[13,14], 加上患者生活质量差, 一直是临床上治疗难题. 传统的反复TP疗法, 因操作简单, 技术相关并发症少, 短期疗效尚可, 曾一致被推选为一线治疗方案, 但却不能减少腹水复发, 阻止延缓疾病发展进程[15]. 近年来国外越来越多的研究[16]证实, TIPS相比传统的治疗性腹腔穿刺疗法可以改善顽固性腹水患者的症状, 减少腹水复发, 但存在争议的是术后HE发病风险的增加, 及对术后生存率改善的不肯定. 6个国外RCT研究(4篇多中心, 2篇单中心), 对比了TIPS和TP的疗法, Lebrec等[6]的研究认为其能增加术后HE风险及患者病死率; Rössle等[7]研究认为TIPS能减少患者的病死率而在HE方面无显著差异; Ginès等[8]和Sanyal等[9]的研究则表明在改善生存率方面两者无显著差异, 而TIPS有增加HE的风险; Salerno等[10]的研究同样认为TIPS能改善患者生存率, 仅仅是有增加严重HE的风险. Ferral等[17]指出肝功能Child-Pugh评分> C级TIPS可能疗效不佳, 其他的研究[18]也认为肝功能MELD评分是预测患者TIPS术后生存率的独立危险因素, 因为这些因素可能会导致TIPS术后肝肾功能衰竭, 不能很好的评估TIPS真正疗效. 所以最新日本的一项研究[11], 排除了Child-Pugh评分>11分及血清胆红素>3 mg/dL的患者, 最终研究认为TIPS相比治疗穿刺能够显著提升患者生存率. 我们根据这6篇文献, 进行合并Meta分析, 结果显示TIPS有增加术后HE发病风险. 但在控制腹水复发及减少肝肾综合征发病方面TIPS要显著优于TP疗法.
以往人们对生存疗效的分析, 仅仅是纳入最终死亡人数采用RR值进行合并分析, 而没有考虑时间终点问题, 相比HR丢失了一些重要的信息[19]. 虽然只有Narahara等[11]的研究直接报道了LTF生存率的HR, 但可以根据原文提供的LTF生存曲线, 通过周支瑞等[20]提供的连续取点方法利用Engague Digitizer软件进行HR提取. 然后用RevMan自带计算器算出logHR及其SE进行合并分析. 对于两者术后总病死率, 本研究显示TIPS组和TP组疗效无统计学差异. 但采用HR对术后LTF生存率进行比较, 分析发现TIPS较TP组能显著提升患者的LTF生存率. 因此TIPS可以作为"中间桥梁", 为等待肝源的肝移植患者创造机会. 这也是本Meta分析研究亮点.
肝硬化患者由于肝功能减退导致各种血管活性因子失调, 形成心输出量增加, 低外周血管阻力的高动力循环状态, 此时有效血容量减少, 从而激活肾素血管紧张素-醛固酮系统, 加重水钠潴留, 使腹水量增多[21,22]. 本Meta分析从肾素醛固酮水平评估患者水钠潴留情况, 结果显示TIPS在控制肾素-醛固酮系统激活引起的水钠潴留显著优于TP组. 另外本研究针对两者术后肝肾功能的改善, 从血清白蛋白, 血清胆红素, 肝功能Child-Pugh评分, 及血清肌酐等几项指标也进行了分析, 结果发现TIPS和TP组无明显差异.
经济因素也是限制TIPS临床广泛应用的现实问题[23]. 本Meta分析发现TIPS可以减少住院天数, 但差异无统计学意义, 可能是由于样本数量太少, 因为仅2篇文献[7,10]进行了报道. 而关于住院花费问题, 仅仅只有Ginès等[8]的研究指出TIPS相比治疗性腹腔穿刺, 会增加患者的经济负担. 但长期反复的腹腔穿刺, 对患者心理及生活质量影响也不容忽视, 所以今后的研究可以从经济及生活质量方面加以综合评价.
本研究的局限性分析: (1)我国暂时还没有关于TIPS治疗肝硬化顽固性腹水的RCT研究, 纳入的研究均是外文文献, 研究对象都来自西方国家, 肝硬化患者以酒精性肝硬化为主, 而我们是肝炎大国, 患者以病毒性肝硬化为主[24]; (2)研究中采用的支架并不统一, 有的是覆膜支架有的是裸支架, 已有研究[25-27]证实, 覆膜支架相比裸支架可以明显改善生存率和减少HE风险, 因此可能对疗效的合并分析产生影响; (3)纳入的研究均未对分配序列方法进行说明, 并且没有采用盲法, 可能会存在实施和测量偏倚, 导致高估疗效的可能; (4)本文纳入的研究数量仍较少, 以后还需进行更多高质量的临床研究来进一步证实TIPS疗效.
总之, 本Meta分析显示: 对于治疗肝硬化顽固性腹水, TIPS可以显著减少腹水复发; 控制水钠潴留; 预防肝肾综合征; 提升患者无需肝移植而存活的生存率, 为等待肝源的肝移植患者赢得时机; 但有增加HE的发病风险. 最后, 在临床实践中, 完整的TIPS术也应包括病人术前评估、术中操作、术后的长期随访以及原发肝病的正规治疗, 单纯手术操作, 忽视非手术措施, TIPS远期疗效也会大打折扣.
经颈静脉肝内门体分流术(trans-jugular intrahepatic portosystemic, TIPS)是缓解肝硬化门脉高压的有力手段, 能有效的控制门脉高压导致的顽固性腹水和静脉曲张破裂出血, 早期由于技术尚未成熟, 术后肝昏迷和术后狭窄发生率高, 开展效果不理想. 近几年随着对肝昏迷支架狭窄机制不断探索, 技术不断革新, 尤其是覆膜支架的使用, 大大改善了TIPS治疗的效果和预后.
我国暂时还没有关于TIPS治疗肝硬化顽固性腹水的随机对照研究(randomized controlled trial, RCT), 本研究综合国外几篇研究, 发现TIPS在控制肝硬化顽固性腹水患者腹水复发, 改善肝移植而存活(liver transplantation-free, LTF)生存率等方面显著优于传统的腹腔穿刺放液(total paracentesis, TP)疗法, 客观的评价TIPS疗效. 旨在为肝硬化顽固性腹水的治疗提供新思路.
国外已有多个RCT研究, 对比了TIPS和TP疗法, 结果均显示TIPS能显著消退腹水和减少腹水复发, 这与本研究结果相似. 但存在争议的是术后肝性脑病(hepatic encephalopathy, HE)发病风险, 及对术后生存率改善的不肯定, 本文综合这些文献, 再次做出整体评价.
对于肝硬化顽固性腹水患者TIPS术后病死率一直是争论的焦点, 本文通过原始文献提供的生存曲线, 提取HR作为效应量, 考虑了时间终点, 并发现TIPS在提升患者LTF生存率方面显著优于治疗性TP.
TIPS能显著提升患者LTF生存率, 因而可以作为"中间桥梁", 为等待肝源的肝移植患者赢得治疗时间. 同时还有减少腹水复发, 控制水钠潴留等诸多优点.
顽固性腹水: 是指腹水潴留, 对限钠和大剂量的利尿剂(安体舒通400 mg/d, 速尿160 mg/d)治疗不敏感(体质量减轻<1.5 kg/wk且尿钠排泄<78 mmol/d或临床上出现明显的并发症, 如HE、血肌酐>2.0 mg/dL、血钠<120 mmol/L或者血钾>6.0 mmol/L)或在治疗性腹腔穿刺术后迅速复发.
孔德润, 教授, 安徽医科大学第一附属医院消化科; 王宝根, 副主任医师, 山西省晋城市第三人民医院肝病科; 吴晓玲, 副主任医师, 成都军区总医院消化内科
本文通过Meta分析TIPS与传统TP治疗肝硬化顽固性腹水的差异, 发现TIPS可以显著减少腹水复发; 控制水钠潴留; 预防肝肾综合征; 提升患者LTF生存率, 为等待肝源的肝移植患者赢得时机. 研究设计合理、新颖, 具有一定临床实用意义.
手稿来源: 自由投稿
学科分类: 胃肠病学和肝病学
手稿来源地: 湖北省
同行评议报告分类
A级 (优秀): 0
B级 (非常好): B, B
C级 (良好): C
D级 (一般): 0
E级 (差): 0
编辑: 马亚娟 电编:胡珊
| 1. | Runyon BA. Introduction to the revised American Association for the Study of Liver Diseases Practice Guideline management of adult patients with ascites due to cirrhosis 2012. Hepatology. 2013;57:1651-1653. [PubMed] [DOI] |
| 2. | Salerno F, Guevara M, Bernardi M, Moreau R, Wong F, Angeli P, Garcia-Tsao G, Lee SS. Refractory ascites: pathogenesis, definition and therapy of a severe complication in patients with cirrhosis. Liver Int. 2010;30:937-947. [PubMed] [DOI] |
| 3. | Zervos EE, Rosemurgy AS. Management of medically refractory ascites. Am J Surg. 2001;181:256-264. [PubMed] [DOI] |
| 4. | Ginès P, Cárdenas A, Arroyo V, Rodés J. Management of cirrhosis and ascites. N Engl J Med. 2004;350:1646-1654. [PubMed] [DOI] |
| 5. | Arroyo V, Ginès P, Gerbes AL, Dudley FJ, Gentilini P, Laffi G, Reynolds TB, Ring-Larsen H, Schölmerich J. Definition and diagnostic criteria of refractory ascites and hepatorenal syndrome in cirrhosis. International Ascites Club. Hepatology. 1996;23:164-176. [PubMed] [DOI] |
| 6. | Lebrec D, Giuily N, Hadengue A, Vilgrain V, Moreau R, Poynard T, Gadano A, Lassen C, Benhamou JP, Erlinger S. Transjugular intrahepatic portosystemic shunts: comparison with paracentesis in patients with cirrhosis and refractory ascites: a randomized trial. French Group of Clinicians and a Group of Biologists. J Hepatol. 1996;25:135-144. [PubMed] [DOI] |
| 7. | Rössle M, Ochs A, Gülberg V, Siegerstetter V, Holl J, Deibert P, Olschewski M, Reiser M, Gerbes AL. A comparison of paracentesis and transjugular intrahepatic portosystemic shunting in patients with ascites. N Engl J Med. 2000;342:1701-1707. [PubMed] [DOI] |
| 8. | Ginès P, Uriz J, Calahorra B, Garcia-Tsao G, Kamath PS, Del Arbol LR, Planas R, Bosch J, Arroyo V, Rodés J. Transjugular intrahepatic portosystemic shunting versus paracentesis plus albumin for refractory ascites in cirrhosis. Gastroenterology. 2002;123:1839-1847. [PubMed] [DOI] |
| 9. | Sanyal AJ, Genning C, Reddy KR, Wong F, Kowdley KV, Benner K, McCashland T. The North American Study for the Treatment of Refractory Ascites. Gastroenterology. 2003;124:634-641. [PubMed] [DOI] |
| 10. | Salerno F, Merli M, Riggio O, Cazzaniga M, Valeriano V, Pozzi M, Nicolini A, Salvatori F. Randomized controlled study of TIPS versus paracentesis plus albumin in cirrhosis with severe ascites. Hepatology. 2004;40:629-635. [PubMed] [DOI] |
| 11. | Narahara Y, Kanazawa H, Fukuda T, Matsushita Y, Harimoto H, Kidokoro H, Katakura T, Atsukawa M, Taki Y, Kimura Y. Transjugular intrahepatic portosystemic shunt versus paracentesis plus albumin in patients with refractory ascites who have good hepatic and renal function: a prospective randomized trial. J Gastroenterol. 2011;46:78-85. [PubMed] [DOI] |
| 12. | Higgins JPT, Green S. Cochrane Handbook for Systematic Reviews of Interventions Version 5.1.0 [updates March 2011]. The Cochrane Collaboration. 2011; Available from: Http: //www.cochranehandbook.org. |
| 13. | Conn HO, Liebertal MM. The hepatic coma syndromes and lactulose. Baltimore: Williams & Wilkins 1979; 46-84. |
| 14. | Biecker E. Diagnosis and therapy of ascites in liver cirrhosis. World J Gastroenterol. 2011;17:1237-1248. [PubMed] [DOI] |
| 15. | D'Amico G, Luca A, Morabito A, Miraglia R, D'Amico M. Uncovered transjugular intrahepatic portosystemic shunt for refractory ascites: a meta-analysis. Gastroenterology. 2005;129:1282-1293. [PubMed] [DOI] |
| 16. | Albillos A, Bañares R, González M, Catalina MV, Molinero LM. A meta-analysis of transjugular intrahepatic portosystemic shunt versus paracentesis for refractory ascites. J Hepatol. 2005;43:990-996. [PubMed] [DOI] |
| 17. | Ferral H, Bjarnason H, Wegryn SA, Rengel GJ, Nazarian GK, Rank JM, Tadavarthy SM, Hunter DW, Castaneda-Zuniga WR. Refractory ascites: early experience in treatment with transjugular intrahepatic portosystemic shunt. Radiology. 1993;189:795-801. [PubMed] [DOI] |
| 18. | Kamath PS, Wiesner RH, Malinchoc M, Kremers W, Therneau TM, Kosberg CL, D'Amico G, Dickson ER, Kim WR. A model to predict survival in patients with end-stage liver disease. Hepatology. 2001;33:464-470. [PubMed] [DOI] |
| 19. | Liberati A, Altman DG, Tetzlaff J, Mulrow C, Gøtzsche PC, Ioannidis JP, Clarke M, Devereaux PJ, Kleijnen J, Moher D. The PRISMA statement for reporting systematic reviews and meta-analyses of studies that evaluate health care interventions: explanation and elaboration. Ann Intern Med. 2009;151:W65-W94. [PubMed] [DOI] |
| 20. | 周 支瑞, 张 天嵩, 李 博, 毛 智, 曾 宪涛, 刘 士新. 生存曲线中Meta分析适宜数据的提取与转换. 中国循证心血管医学杂. 2014;6:243-247. |
| 21. | Møller S, Bendtsen F, Henriksen JH. Determinants of the renin-angiotensin-aldosterone system in cirrhosis with special emphasis on the central blood volume. Scand J Gastroenterol. 2006;41:451-458. [PubMed] [DOI] |
| 25. | Yang Z, Han G, Wu Q, Ye X, Jin Z, Yin Z, Qi X, Bai M, Wu K, Fan D. Patency and clinical outcomes of transjugular intrahepatic portosystemic shunt with polytetrafluoroethylene-covered stents versus bare stents: a meta-analysis. J Gastroenterol Hepatol. 2010;25:1718-1725. [PubMed] [DOI] |
| 26. | Perarnau JM, Le Gouge A, Nicolas C, d'Alteroche L, Borentain P, Saliba F, Minello A, Anty R, Chagneau-Derrode C, Bernard PH. Covered vs. uncovered stents for transjugular intrahepatic portosystemic shunt: a randomized controlled trial. J Hepatol. 2014;60:962-968. [PubMed] [DOI] |
| 27. | Bureau C, Thabut D, Oberti F, Dharancy S, Carbonell N, Bouvier A, Mathurin P, Otal P, Cabarrou P, Péron JM. Transjugular Intrahepatic Portosystemic Shunts With Covered Stents Increase Transplant-Free Survival of Patients With Cirrhosis and Recurrent Ascites. Gastroenterology. 2017;152:157-163. [PubMed] [DOI] |