修回日期: 2015-12-07
接受日期: 2015-12-14
在线出版日期: 2016-02-08
目的: 探讨宁夏医科大学总医院不同年龄组炎症性肠病(inflammatory bowel diseases, IBD)特点, 为临床诊治提供客观依据.
方法: 收集2002-01/2014-12宁夏医科大学总医院收治的IBD患者共567例, 按患者年龄不同分为<17岁组、17-39岁组、40-59岁组、>60岁组, 统计患者性别、发病年龄、病程等一般资料、临床症状、肠外表现及并发症等, 回顾性分析各组患者的疾病特点.
结果: 各组IBD住院率均呈上升趋势, 发病高峰年龄未发生改变, 以男性多见. >60岁组UC患者较其他组病情较重, 疾病严重程度分型多为重度(85.39%); 各组CD患者疾病活动度指数(Crohn's disease activity index, CDAI)评分结果较为一致, 均以缓解期、中度活动期. 就疾病部位, <17岁组和17-39岁组UC以直肠型最为常见(100%, 53.25%), 40-59岁组以左半结肠型为主(57.69%), >60岁组多为广泛结肠型(79.78%); <17岁组和>60岁组CD病变部位一致, 以回肠末端型最为常见(50%, 46.67%), 中间年龄组以结肠型最多(51.52%, 46.67%).
结论: <17岁组及>60岁不同年龄组的临床特点及疾病特征与中间年龄组不尽一致, 应给予更细致全面的研究, 从而提高对IBD的诊治水平.
核心提示: 近年宁夏地区炎症性肠病(inflammatory bowel diseases, IBD)的发病率逐年增加, 本研究收集10年间IBD住院患者临床资料, 根据发病年龄分为4组, 对比分析各组IBD患者的一般资料、临床表现、肠外表现及并发症等, 得出<17岁组及>60岁的临床特点及疾病特征与中间年龄组不尽一致, 应给予更细致全面的研究, 从而提高对IBD的诊治水平.
引文著录: 刘爱琴, 黄文宇, 李倩倩, 郝倩, 翟惠虹. 不同年龄炎症性肠病临床特征单中心分析. 世界华人消化杂志 2016; 24(4): 623-630
Revised: December 7, 2015
Accepted: December 14, 2015
Published online: February 8, 2016
AIM: To compare the characteristics of inflammatory bowel disease (IBD) in different age groups of patients to provide a vigorous basis for the clinical diagnosis and treatment of this disease.
METHODS: Five hundred and sixty-seven IBD patients treated at the General Hospital of Ningxia Medical University from January 2002 to December 2014 were divided into four groups according to the age at diagnosis: <17 years, 17-39 years, 40-59 years and >60 years. Gender, disease duration, clinical symptoms, extra-intestinal manifestations and complications were retrospectively compared in the four groups.
RESULTS: The hospitalization rate for each group showed an upward trend in recent years, and it was more common in men. The disease condition was more serious in the >60 age group than other groups, and most of the cases (85.39%) in the >60 age group belonged to the severe type. Crohn's disease activity index (CDAI) scores for CD patients in each group were similar, and most CD patients had a disease in remission or with moderate activity. With regard to the lesion location, UC in the <17 and 17-39 age groups was characterized by proctitis (100% and 53.25%, respectively), ascending colitis was more prevalent in the 40-59 age group (57.69%), and the whole colon was often involved in the >60 age group (79.78%). For CD, the terminal ileum inflammation was more common in the <17 and >60 age groups (50% and 46.67%, respectively), while colitis dominated in the 17-39 and 40-59 age groups (51.52% and 46.67%, respectively).
CONCLUSION: The <17 and >60 age groups have different clinical features and disease characteristics from those in the 17-39 and 40-59 age groups.
- Citation: Liu AQ, Huang WY, Li QQ, Hao Q, Zhai HH. Difference of clinical characteristics of inflammatory bowel disease in different age groups of patients: A single-center analysis. Shijie Huaren Xiaohua Zazhi 2016; 24(4): 623-630
- URL: https://www.wjgnet.com/1009-3079/full/v24/i4/623.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v24.i4.623
炎症性肠病(inflammatory bowel diseases, IBD)包括溃疡性结肠炎(ulcerative colitis, UC)和克罗恩病(Crohn's disease, CD), 作为一种慢性疾病多为中年起病, 起病年龄多为30-40岁, 并呈慢性反复发作性过程. 关于IBD的研究已取得很多成就, 但其病因仍不明确. 目前认为IBD的发病是由遗传、环境、免疫和精神心理等因素共同作用的结果. 近年来IBD在高发病率的西方国家趋于稳定, 而在亚洲国家其发病率和患病率呈逐年增加趋势, 香港地区统计数据显示2004-2006年UC的发病率较1986-1988年间增加了6倍[1], 统计中国1981-2000年UC增长了约3.8倍[2], CD在过去十年间增长了2.78倍[3]. 近期统计UC发病率欧洲为每年24.3/105, 北美每年19.2/105, 亚洲每年19.2/105[4], 国内统计数据显示UC发病率为每年(1.45-2.05)/105[5,6].
IBD可以发生于所有年龄段的人群中, 关于不同起病年龄的IBD患者临床特点及转归是否存在差异的研究较少, 且一直存在争议, 但是不同年龄组IBD的管理已受到关注. 传统认为IBD的好发年龄为40-50岁, 而CD相对年轻化. 研究[7-12]发现在过去20年中, <20岁人群中IBD的发病率显着增加, 在北美和欧洲儿童IBD的发病率达到(0.25-13.30)/104人年. 近年来许多国内外文献报道, 老年UC患者(>60岁)的发病率亦呈明显增高的趋势[13,14], 但是研究[7,15]表明老年IBD患者的临床表型与年轻患者有所不同. 年龄组之间的表型差异是否可以影响疾病性质、临床表现、黏膜免疫应答的程度, 这些问题仍需进一步的研究. 因此本研究通过收集宁夏医科大学总医院2002-01/2014-12的IBD住院患者资料, 统计分析不同年龄组IBD患者的一般资料、临床表现、疾病性质及部位等信息, 探讨各年龄组患者的疾病特征.
收集2002-01/2014-12宁夏医科大学总医院IBD住院患者共567例, 其中UC患者483例, CD患者84例, 所有纳入患者均符合《2012年IBD诊断与治疗共识意见》中的诊断标准[16], 该标准中指出UC缺乏诊断金标准, 主要结合临床表现、内镜和病理组织学进行综合分析, 在排除感染性和其他非感染性结肠炎的基础上做出诊断; CD缺乏诊断的金标准, 诊断需结合临床表现、内镜、影像学和病理组织学进行综合分析并随访观察. 不符合该标准及信息不全者均排除.
本研究将蒙特利尔分型中[17]年龄分组方法加以细化, 将患者按发病年龄分为<17岁、17-39岁、40-59岁、>60岁组, 分别统计患者性别、发病年龄、病程等一般资料、临床症状、肠外表现及并发症等, 回顾性分析各组患者的疾病特点.
统计学处理 采用SPSS17.0统计软件进行分析, 计数资料以例数和百分比描述, 组间比较采用χ2检验, P<0.05为差异具有统计学意义.
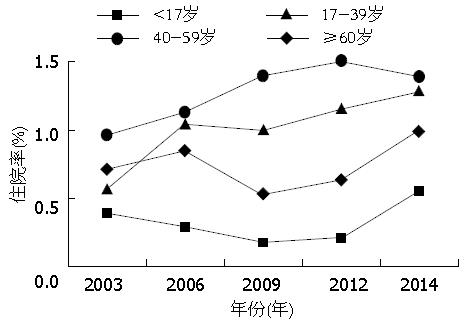
如图1所示, 各年龄组IBD的住院率均呈逐年上升趋势, >60岁组患者住院率增长最为明显, 2014年较2002年增加3倍; 其次为40-59岁组和17-39岁组, 分别增加2.94倍和2.93倍; 40-59岁组较低, 为1.82倍. 虽然各组住院率有所波动, 但是总体以40-59岁组住院率最高, 17-39岁组和>60岁组次之, <17岁组的住院率最低.
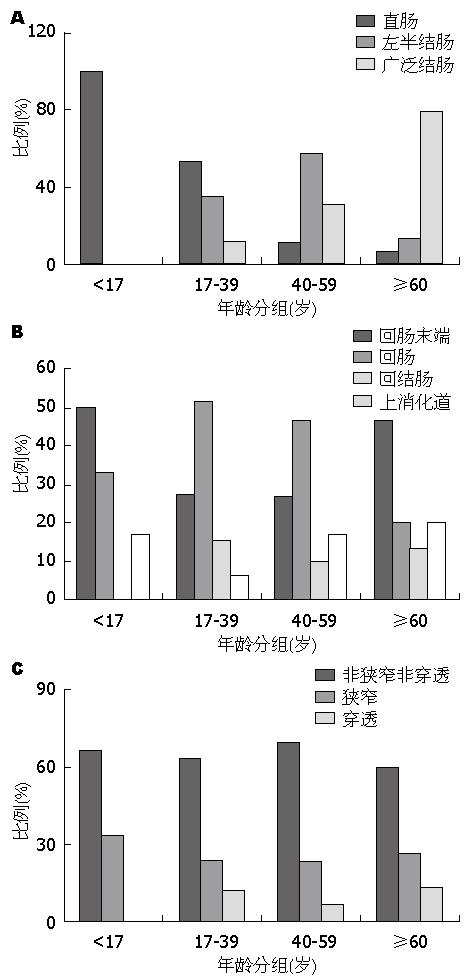
本研究共纳入UC患者483例, 其中40-59岁组有234例(达48.45%). 如表1所示各组患者均多为男性, 慢性复发型最为多见, <17岁组病程多小于1年, 其他各组以1-5年为主. 腹痛、腹泻、血便为最常见临床表现, >60组肠外表现及并发症均较多, 分别为25.84%和6.74%. 根据改良Truelove和Witts疾病严重程度分型将UC患者分为轻、中、重度[18], 本研究中<17岁UC患者病情较轻, >60岁组病情最重, 重度患者高达85.39%. <17岁组和17-39岁组以累及直肠最为常见, 分别为100%和53.25%, 40-59岁组以左半结肠型最为常见(57.69%), >60岁组以广泛结肠型最为常见(79.78%)(图2A).
| 临床特征 | 年龄(岁) | P值 | |||
| <17 | 17-39 | 40-59 | ≥60 | ||
| 例数n(%) | 6(1.24) | 154(31.88) | 234(48.45) | 89(18.43) | - |
| 平均年龄(岁) | 13.83±0.753 | 29.83±0.039 | 48.96±6.009 | 67.78±6.15 | - |
| 男性n(%) | 6(100) | 74(48.05) | 119(50.85) | 55(61.80) | 0.012 |
| 疾病类型n(%) | 0.009 | ||||
| 初发型 | 2(33.33) | 43(27.92) | 68(29.06) | 42(47.19) | |
| 慢性复发型 | 4(66.67) | 111(72.08) | 166(70.94) | 47(52.81) | |
| 病程n(%) | |||||
| <1年 | 4(66.66) | 57(37.01) | 78(33.33) | 20(22.47) | |
| 1-5年 | 1(16.67) | 60(38.96) | 116(49.58) | 61(68.54) | |
| 5-10年 | 1(16.67) | 22(14.29) | 19(8.12) | 3(3.37) | |
| >10年 | 0 | 15(9.74) | 21(8.97) | 5(5.62) | |
| 临床表现n(%) | |||||
| 腹痛 | 4(66.67) | 108(70.13) | 166(70.94) | 61(68.54) | 0.261 |
| 腹泻 | 5(83.33) | 132(85.71) | 170(72.65) | 73(82.02) | 0.011 |
| 血便 | 6(100) | 139(90.26) | 211(90.17) | 72(80.90) | 0.189 |
| 体质量减轻 | 3(50.00) | 60(38.96) | 94(40.17) | 33(37.08) | 0.934 |
| 肠外表现n(%) | 0 | 23(14.94) | 55(23.50) | 23(25.84) | 0.015 |
| 并发症n(%) | 1(16.67) | 7(4.55) | 14(5.98) | 14(15.73) | 0.010 |
| 疾病严重程度n(%) | 0.000 | ||||
| 轻度 | 6(100) | 102(66.23) | 47(20.09) | 5(5.62) | |
| 中度 | 0 | 38(24.68) | 120(51.28) | 7(7.87) | |
| 重度 | 0 | 14(9.09) | 67(28.63) | 76(85.39) | |
本研究共纳入CD患者84例, 以17-39岁组最多(39.29%). 各组以男性患者较多, <17岁组和>60岁组多为初发型患者, 中间年龄组则以慢性复发型较为多见. 病程均少于1年, 临床以腹痛、腹泻、体质量减轻为主要表现, 除<17岁组外, 其他各组肠外表现及并发症的发生率均较高. 根据患者一般情况、腹痛、腹泻、腹部包块及伴随疾病行CDAI评分[19], 各组患者大体均以缓解期、中度活动期患者为主(表2). 各组CD疾病部位的比较如图2B, 其中间年龄组疾病部位相似, 以结肠型最为常见, 分别为51.52%和46.67%, 其次为回肠末端型, 17-39岁组累及上消化道的患者最为少见(6.06%), 而40-59岁组患者以回结肠型最少(10%); <17岁组和>60岁组正好相反, 以回肠末端型最为常见(50.00%和46.67%), 回结肠型最为少见(0%和13.33%). 就疾病行为而言(图2C), 本研究中各组患者均以非狭窄非穿透型最为多见, 穿透型最为少见.
| 临床特征 | 年龄(岁) | P值 | |||
| <17 | 17-39 | 40-59 | ≥60 | ||
| 例数n(%) | 6(7.14) | 33(39.29) | 30(35.71) | 15(17.86) | - |
| 平均年龄 | 14.17±2.137 | 28.86±6.849 | 48.53±6.404 | 69.07±5.325 | - |
| 男性n(%) | 4(66.67) | 22(66.67) | 18(60.00) | 9(60.00) | 0.940 |
| 疾病类型n(%) | 0.000 | ||||
| 初发型 | 5(83.33) | 13(39.39) | 12(40.00) | 10(66.67) | |
| 慢性复发型 | 1(16.67) | 20(60.61) | 18(60.00) | 5(33.33) | |
| 病程n(%) | |||||
| <1年 | 4(66.67) | 15(45.46) | 15(50.00) | 10(66.67) | |
| 1-5年 | 1(16.67) | 14(42.42) | 11(36.66) | 4(26.66) | |
| 5-10年 | 1(16.67) | 2(6.06) | 2(6.67) | 0 | |
| >10年 | 0 | 2(6.06) | 2(6.67) | 1(6.67) | |
| 临床表现n(%) | |||||
| 腹痛 | 5(83.33) | 27(81.82) | 26(86.67) | 11(73.33) | 0.748 |
| 腹泻 | 3(50.00) | 12(36.36) | 11(36.67) | 6(40.00) | 0.693 |
| 腹部包块 | |||||
| 体质量减轻 | 1(16.67) | 17(51.52) | 17(56.67) | 4(26.67) | |
| 肠外表现n(%) | 0 | 10(30.30) | 9(30.00) | 5(33.33) | 0.450 |
| 并发症n(%) | 0 | 9(27.27) | 3(10.00) | 2(13.33) | 0.175 |
| 疾病严重程度n(%) | 0.002 | ||||
| 轻度 | 3(50.00) | 14(42.42) | 14(46.67) | 5(33.33) | |
| 中度 | 3(50.00) | 11(33.34) | 7(23.33) | 6(40.00) | |
| 重度 | 0 | 8(24.24) | 9(30.00) | 4(26.67) | |
IBD是一种慢性非特异性肠道炎症性疾病, 目前认为不同年龄段IBD患者的病因构成、临床表现、治疗手段等亦不尽相同. 因此了解各年龄段疾病特点有助于临床医师对患者做出及时、准确的判断及处理. 尽管蒙特利尔分型将患者分为≤16岁、17-40岁、>40岁三个年龄段, 但是越来越多研究表明老年患者(>60岁)的临床表现、治疗及预后与其他年龄组有很大的差异[20], 因此本研究将该分型中>40岁组患者细分为40-59岁组和>60岁组, 以便更全面理解各年龄组患者的疾病特点. 本研究分析宁夏医科大学总医院2002-01/2014-12所有符合纳入标准的IBD住院患者数据, 各年龄组住院率均呈上升趋势, >60岁组最为明显(增加3倍), 其次为组17-39和>60岁组(2.94倍和2.93倍), 40-59岁岁组较低(1.82倍). 总体而言, 较2002年相比, 其年龄组构成没有改变, 住院患者仍以40-59岁组最为多见(46.56%). IBD住院率的上升可能与患者对疾病认识的增加、就诊意识的增强、诊疗条件的改善等因素相关. 文献报道青少年儿童IBD的发病率逐年上升, 10%病例发生于18岁以下[21], 本研究中住院率虽低, 但增长速度较快, 所以青少年若出现腹痛、腹泻、血便等症状, 如排除感染性腹泻后, 患儿应积极行肠镜检查.
西方国家研究资料表明, UC和CD的发病高峰年龄分别为30-40岁和20-30岁[22]. 多数国内研究表明UC和CD的高发年龄均为40-50岁左右, 但较UC比, CD发病年龄较为年轻. 尽管有学者提到60-70岁是IBD的第二个高峰年龄, 但是仅有不足1/3的流行病学资料支持该观点[4]. 本研究中UC患者以40-59岁组多见(48.45%), CD组以17-39岁组多见(39.29%), 值得注意的是>60岁组在UC和CD中分别为18.43%和17.46%, 国外研究资料报道老年人IBD的患病率为7%-10%, 虽然国内尚缺乏有关老年IBD发病率或患病率的大型流行病学调查资料, 但是随着我国老年人口的不断增加, 老年IBD患者逐渐增多, 因其临床表现缺乏特异性, 且易与其他肠道疾病混淆, 其诊断和鉴别诊断较为困难, 所以临床医师应加强对老年IBD患者的警惕性和了解, 减少出现误诊和误治的情况.
研究表明不同年龄组其性别构成也不同, 小儿UC性别差异并不明显, 但是中老年UC患者多为男性[15,23]; 小儿CD患者以男性较为多见, 而中老年CD患者则以女性居多[15,23-25]. 也有一些研究[26-29]表明在发病率较高的欧洲、北美等国家及一些发展中国家, 中老年CD患者中男性的比例逐渐升高, 甚至已超过女性发病率. 本研究中IBD患者各年龄组性别构成均以男性居多, 与国内外多数报道一致.
黏液血便、腹泻、腹痛是UC最常见的临床症状, 各组间无差异. <17岁组均为轻度患者, 考虑跟病程较短有关, 但不能排除所选病例数太少的原因. 17-39岁组和40-59岁组以中度患者最为常见(66.23%, 51.28%), 文献报道老年重度UC占21.7-27.4%, 本研究中>60岁组半数以上(85.39%)为重度, 可能因为本研究纳入人群为住院患者, 多数经过多次住院治疗, 部分甚至病情反复迁延多年, 而轻度患者多就诊于门诊或未就诊而所占比例较低. 研究表明15%UC有肠外表现, 4.4%患者伴有并发症. 本研究中<17岁未见肠外表现及并发症, 27-39岁组肠外表现及并发症较少, 而40-59岁组和>60岁组均较高, 尤其>60岁组, 与文献报道不一致. 国内外多数文献报道>60岁UC患者24.0%-27.9%病变侵及全结肠, 而本研究>60岁组中80%的患者为广泛结肠型, 甚至高于西方国家报道的59.1%, 考虑与纳入患者病情较重有关.
由于CD临床表现复杂, 缺乏特异性诊断指标, 许多患者不能得到及时的确诊和治疗, 病情多年迁延不愈, 最后因严重并发症而死亡, 因此提高对此病的认识和诊断水平意义重大. 杨川华等[30]研究认为CD的临床表现以腹痛、腹泻、体质量减轻为主, 本研究的结果与之相一致, 但各组间无明显差异. CD肠外表现及并发症较文献报道高, 考虑与本研究纳入人群为住院患者有关, 另外, 因为病例数较少, 也可能导致结果产生误差.
CD可侵及从口腔到肛门的消化道任何部分, 但以远端小肠和结肠好发[31]. 欧美国家青壮年患者以小肠型CD多见, 中老年患者以结肠型多见[32]. 本研究中17-39岁组和40-59岁组疾病部位相似, 以结肠型最为常见(51.52%和46.67%), 其次为回肠末端型(27.28%和26.67%); <17岁组和>60岁组正好相反, 以回肠末端型最为常见. 就疾病性质而言, 文献报道老年患者发生狭窄或瘘的几率较小[13,33], 本研究中各组患者均以非狭窄非穿透型最为多见, 国内外大部分报道一致, 但<17岁组和>60岁组狭窄型较其他两组常见, 以<17岁组更为明显(33.33%). 因本研究为回顾性研究, 且CD患者纳入量较少, 可能对结果造成偏倚.
目前关于不同年龄组IBD的临床特征及治疗尚存在争议存在, 因为对于老年及儿童IBD的认识较为局限, 一般基于临床医师对于成年人IBD的认知进行诊断及处理, 但是由于疾病的多样性易造成漏诊、误诊. 儿童IBD可以影响患儿生长发育及营养状态, 因此, 总结儿童IBD的临床特点对于提高其诊断和治疗水平至关重要. 关于老年IBD的研究主要有两个争论, 一方面认为老年患者应该应用更少的免疫抑制剂、手术或住院治疗, 另一方面则认为早期使用生物制剂可以显著改善患者的疾病预后.
总之, 通过对比分析各年龄组疾病特点, 发现<17岁组及>60岁组的患者临床表现、发病部位、疾病程度及性质等方面存在一些差异, 但是本研究因纳入患者为住院患者, 病情均较重, 所以统计结果可能存在一定偏倚, 因此多中心、规范化的研究对于更好的认识IBD是必需的.
宁夏回族自治区地处我国西北, 因其特殊的气候影响、饮食习惯, 近年来炎症性肠病(inflammatory bowel diseases, IBD)的发病率逐年上升. 目前尚缺乏宁夏地区不同年龄组IBD发病特点的资料分析报道.
张红杰, 教授, 主任医师, 南京医科大学第一附属医院(江苏省人民医院)消化科
近年IBD在西方国家趋于稳定, 而亚洲国家其发病率和患病率逐年增加. 不同年龄组IBD的管理已受到关注, 但其表型差异是否可以影响疾病性质、临床表现等问题仍需进一步的研究. 本研究将针对567例IBD 不同年龄组患者的一般资料、临床表现、疾病行为及部位等信息, 探讨各年龄组患者的疾病特征, 为提高IBD的诊治水平提供参考依据.
Charpentier等的研究分析表明老年IBD患者的临床表型与年轻患者有所不同, 但关于不同起病年龄的IBD患者临床特点及转归是否存在差异的研究较少, 且一直存在争议.
近10年宁夏IBD的发病呈明显增长的趋势, 以溃疡性结肠炎为甚. 不同年龄组IBD患者在性别、临床表现、肠外表现及并发症等方面无明显差异, 但<17组与>60组发病部位、疾病行为、病情严重程度等方面较中间年龄组严重, 提示其预后及生存可能较差.
本研究根据发病年龄将567例IBD患者分为4组, 并对其临床资料进行对比分析, 为探讨不同年龄组IBD患者发病特点提供循证依据, 为临床IBD患者的诊治及预后评估提供参考依据.
IBD近年在发展中国家发病逐渐增加, 但目前人们对其发病机制、临床特征等方面认识不足, 该研究希望通过单中心的回顾性分析, 总结不同年龄组患者其肠道相关症状、肠外表现、并发症等的不同表现, 对临床工作具有一定指导意义.
编辑: 郭鹏 电编: 闫晋利
| 1. | Chow DK, Leong RW, Tsoi KK, Ng SS, Leung WK, Wu JC, Wong VW, Chan FK, Sung JJ. Long-term follow-up of ulcerative colitis in the Chinese population. Am J Gastroenterol. 2009;104:647-654. [PubMed] [DOI] |
| 3. | APDW2004 Chinese IBD Working Group. Retrospective analysis of 515 cases of Crohn's disease hospitalization in China: nationwide study from 1990 to 2003. J Gastroenterol Hepatol. 2006;21:1009-1015. [PubMed] |
| 4. | Molodecky NA, Soon IS, Rabi DM, Ghali WA, Ferris M, Chernoff G, Benchimol EI, Panaccione R, Ghosh S, Barkema HW. Increasing incidence and prevalence of the inflammatory bowel diseases with time, based on systematic review. Gastroenterology. 2012;142:46-54.e42; quiz e30. [PubMed] [DOI] |
| 5. | Zhao J, Ng SC, Lei Y, Yi F, Li J, Yu L, Zou K, Dan Z, Dai M, Ding Y. First prospective, population-based inflammatory bowel disease incidence study in mainland of China: the emergence of "western" disease. Inflamm Bowel Dis. 2013;19:1839-1845. [PubMed] [DOI] |
| 6. | Zeng Z, Zhu Z, Yang Y, Ruan W, Peng X, Su Y, Peng L, Chen J, Yin Q, Zhao C. Incidence and clinical characteristics of inflammatory bowel disease in a developed region of Guangdong Province, China: a prospective population-based study. J Gastroenterol Hepatol. 2013;28:1148-1153. [PubMed] [DOI] |
| 7. | Gower-Rousseau C, Vasseur F, Fumery M, Savoye G, Salleron J, Dauchet L, Turck D, Cortot A, Peyrin-Biroulet L, Colombel JF. Epidemiology of inflammatory bowel diseases: new insights from a French population-based registry (EPIMAD). Dig Liver Dis. 2013;45:89-94. [PubMed] [DOI] |
| 8. | Guariso G, Gasparetto M, Visonà Dalla Pozza L, D'Incà R, Zancan L, Sturniolo G, Brotto F, Facchin P. Inflammatory bowel disease developing in paediatric and adult age. J Pediatr Gastroenterol Nutr. 2010;51:698-707. [PubMed] [DOI] |
| 9. | Turunen P, Kolho KL, Auvinen A, Iltanen S, Huhtala H, Ashorn M. Incidence of inflammatory bowel disease in Finnish children, 1987-2003. Inflamm Bowel Dis. 2006;12:677-683. [PubMed] |
| 10. | Henderson P, Hansen R, Cameron FL, Gerasimidis K, Rogers P, Bisset WM, Reynish EL, Drummond HE, Anderson NH, Van Limbergen J. Rising incidence of pediatric inflammatory bowel disease in Scotland. Inflamm Bowel Dis. 2012;18:999-1005. [PubMed] [DOI] |
| 11. | Hope B, Shahdadpuri R, Dunne C, Broderick AM, Grant T, Hamzawi M, O'Driscoll K, Quinn S, Hussey S, Bourke B. Rapid rise in incidence of Irish paediatric inflammatory bowel disease. Arch Dis Child. 2012;97:590-594. [PubMed] [DOI] |
| 12. | Jakobsen C, Paerregaard A, Munkholm P, Faerk J, Lange A, Andersen J, Jakobsen M, Kramer I, Czernia-Mazurkiewicz J, Wewer V. Pediatric inflammatory bowel disease: increasing incidence, decreasing surgery rate, and compromised nutritional status: A prospective population-based cohort study 2007-2009. Inflamm Bowel Dis. 2011;17:2541-2550. [PubMed] [DOI] |
| 13. | Lakatos PL, David G, Pandur T, Erdelyi Z, Mester G, Balogh M, Szipocs I, Molnar C, Komaromi E, Kiss LS. IBD in the elderly population: results from a population-based study in Western Hungary, 1977-2008. J Crohns Colitis. 2011;5:5-13. [PubMed] [DOI] |
| 15. | Charpentier C, Salleron J, Savoye G, Fumery M, Merle V, Laberenne JE, Vasseur F, Dupas JL, Cortot A, Dauchet L. Natural history of elderly-onset inflammatory bowel disease: a population-based cohort study. Gut. 2014;63:423-432. [PubMed] [DOI] |
| 16. | Hanauer SB. Inflammatory bowel disease: epidemiology, pathogenesis, and therapeutic opportunities. Inflamm Bowel Dis. 2006;12 Suppl 1:S3-S9. [PubMed] |
| 17. | Satsangi J, Silverberg MS, Vermeire S, Colombel JF. The Montreal classification of inflammatory bowel disease: controversies, consensus, and implications. Gut. 2006;55:749-753. [PubMed] |
| 18. | Truelove SC, Witts LJ. Cortisone in ulcerative colitis; final report on a therapeutic trial. Br Med J. 1955;2:1041-1048. [PubMed] |
| 19. | Harvey RF, Bradshaw JM. A simple index of Crohn's-disease activity. Lancet. 1980;1:514. [PubMed] |
| 20. | Kalkan IH, Dağli U, Oztaş E, Tunç B, Ulker A. Comparison of demographic and clinical characteristics of patients with early vs. adult vs. late onset ulcerative colitis. Eur J Intern Med. 2013;24:273-277. [PubMed] [DOI] |
| 21. | Cosnes J, Gower-Rousseau C, Seksik P, Cortot A. Epidemiology and natural history of inflammatory bowel diseases. Gastroenterology. 2011;140:1785-1794. [PubMed] [DOI] |
| 22. | Shivananda S, Lennard-Jones J, Logan R, Fear N, Price A, Carpenter L, van Blankenstein M. Incidence of inflammatory bowel disease across Europe: is there a difference between north and south? Results of the European Collaborative Study on Inflammatory Bowel Disease (EC-IBD). Gut. 1996;39:690-697. [PubMed] |
| 23. | Mamula P, Telega GW, Markowitz JE, Brown KA, Russo PA, Piccoli DA, Baldassano RN. Inflammatory bowel disease in children 5 years of age and younger. Am J Gastroenterol. 2002;97:2005-2010. [PubMed] |
| 24. | Gupta N, Bostrom AG, Kirschner BS, Ferry GD, Winter HS, Baldassano RN, Gold BD, Abramson O, Smith T, Cohen SA. Gender differences in presentation and course of disease in pediatric patients with Crohn disease. Pediatrics. 2007;120:e1418-e1425. [PubMed] |
| 25. | Vind I, Riis L, Jess T, Knudsen E, Pedersen N, Elkjaer M, Bak Andersen I, Wewer V, Nørregaard P, Moesgaard F. Increasing incidences of inflammatory bowel disease and decreasing surgery rates in Copenhagen City and County, 2003-2005: a population-based study from the Danish Crohn colitis database. Am J Gastroenterol. 2006;101:1274-1282. [PubMed] |
| 26. | Loftus CG, Loftus EV, Harmsen WS, Zinsmeister AR, Tremaine WJ, Melton LJ, Sandborn WJ. Update on the incidence and prevalence of Crohn's disease and ulcerative colitis in Olmsted County, Minnesota, 1940-2000. Inflamm Bowel Dis. 2007;13:254-261. [PubMed] |
| 27. | Gheorghe C, Pascu O, Gheorghe L, Iacob R, Dumitru E, Tantau M, Vadan R, Goldis A, Balan G, Iacob S. Epidemiology of inflammatory bowel disease in adults who refer to gastroenterology care in Romania: a multicentre study. Eur J Gastroenterol Hepatol. 2004;16:1153-1159. [PubMed] |
| 28. | Abdul-Baki H, ElHajj I, El-Zahabi LM, Azar C, Aoun E, Zantout H, Nasreddine W, Ayyach B, Mourad FH, Soweid A. Clinical epidemiology of inflammatory bowel disease in Lebanon. Inflamm Bowel Dis. 2007;13:475-480. [PubMed] |
| 31. | Freeman HJ. Natural history and clinical behavior of Crohn's disease extending beyond two decades. J Clin Gastroenterol. 2003;37:216-219. [PubMed] |
| 32. | Harper PC, McAuliffe TL, Beeken WL. Crohn's disease in the elderly. A statistical comparison with younger patients matched for sex and duration of disease. Arch Intern Med. 1986;146:753-755. [PubMed] |
| 33. | Polito JM, Childs B, Mellits ED, Tokayer AZ, Harris ML, Bayless TM. Crohn's disease: influence of age at diagnosis on site and clinical type of disease. Gastroenterology. 1996;111:580-586. [PubMed] |