修回日期: 2016-08-01
接受日期: 2016-08-15
在线出版日期: 2016-09-08
结外NK/T细胞淋巴瘤发病率低, 临床表现不典型, 易被误诊, 本例患者曾因反复腹痛在外院被误诊为"阑尾炎"、"结肠癌"、"肝转移癌", 入院后经肠镜检查、病理诊断及免疫组织化学等综合诊断为"克罗恩病可能、淋巴瘤不除外", 并给予激素及艾迪沙治疗后病情平稳, 激素减量后腹痛再次出现, 最终再次取活检行免疫组织化学确诊为结外NK/T细胞淋巴瘤. 临床医生需提高对该病的认识及鉴别诊断水平, 多次肠镜取活检减少漏诊, 免疫组织化学检查为确诊的首选方法.
核心提要: 临床上遇到结肠镜及其他影像学检查提示恶性病变可能, 而病理活检找不到恶性依据, 在按炎性疾病治疗的同时, 一定要反复复查相关检查, 观察治疗效果, 必要时多次活检, 以排除恶性疾病的可能.
引文著录: 张莎, 张玉洁, 曹亮, 梁洁, 李增山, 陈玲, 王文. 误诊为克罗恩病的结外NK/T细胞淋巴瘤1例. 世界华人消化杂志 2016; 24(25): 3737-3742
Revised: August 1, 2016
Accepted: August 15, 2016
Published online: September 8, 2016
Extranodal NK/T cell lymphoma is a rare clinical entity. Due to the atypical clinical manifestations, extranodal NK/T cell lymphoma is easy to be misdiagnosed. Herein, we report a male patient who had been misdiagnosed with appendicitis and colon cancer with hepatic metastases at other hospitals. He was admitted to our hospital due to recurrent abdominal pain. The patient was initially diagnosed with Crohn's disease or lymphoma, after colonoscopic examination, pathological evaluation and immunohistochemical study. He was then given glucocorticoid and mesalazine treatment. However, his abdominal pain appeared again after the hormonal level was reduced. After re-biopsy and immunohistochemistry, he was finally diagnosed with extranodal NK/T-cell lymphoma. This case suggests that clinicians should raise their awareness of this disease, and it should be diagnosed using multiple means, among which repeated colonoscopic biopsy may reduce misdiagnosis and the preferred method of definite diagnosis is immunohistochemistry.
- Citation: Zhang S, Zhang YJ, Cao L, Liang J, Li ZS, Chen L, Wang W. Extranodal NK/T cell lymphoma misdiagnosed as Crohn's disease: A case report. Shijie Huaren Xiaohua Zazhi 2016; 24(25): 3737-3742
- URL: https://www.wjgnet.com/1009-3079/full/v24/i25/3737.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v24.i25.3737
结外NK/T细胞淋巴瘤(extranodal NK/T-cell lymphoma, nasal type, ENKTL)属非霍奇金淋巴瘤一种较少见的特殊类型, 其恶性细胞大部分来源于成熟的NK细胞, 少部分来源于NK样T细胞, 因此称之为NK/T细胞淋巴瘤. 由于本病发病率低, 早期临床表现不典型, 肿瘤细胞变异较大, 并发感染时病理诊断很容易与坏死组织伴炎性浸润混淆, 因此, 误诊率较高. 本文报道1例成年男性最初诊断为阑尾炎、继而诊断为肠癌、克罗恩病(Crohn's disease, CD), 最后确诊为结外NK/T细胞淋巴瘤的病例, 旨在提高对本病的认识, 提高早期诊断率.
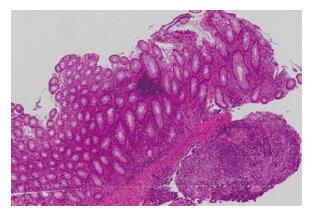
男, 45岁. 以"反复腹痛、腹胀2年, 再发1 mo"于2015-03-18就诊于西京医院. 患者2年前无明显诱因出现间断右下腹痛, 伴腹胀, 曾在当地县医院就诊, 诊断为阑尾炎, 给予抗感染等对症治疗后症状好转. 1 mo后患者要求行阑尾切除术. 术后3 mo再次出现腹胀、腹痛, 以右下腹为著, 伴大便次数减少, 腹痛呈进行性加重, 就诊于当地市医院, 消化系造影及结肠镜均提示"结肠癌", 病理提示炎性改变. 拟行回-结肠吻合术, 术中见肿物较大, 与周围组织器官黏连较重, 考虑无法全部切除, 故行减瘤手术. 部分肿物活检结果提示: 回盲部慢性化脓性肉芽肿性炎(图1). 术后患者腹胀较前明显好转, 大便正常.
为进一步治疗, 于2013-08就诊于当地省医院, 查结肠镜提示: 回盲瓣可见黏膜隆起, 表面呈溃疡性改变, 覆有浊苔, 活检质硬. 升结肠、横结肠等均未见明显异常, 提示CD可能. 腹部超声及磁共振提示: 结肠病变, 肝占位性病变. 诊断为结肠癌、肝转移癌. 于2013-11-16行右半结肠根治性切除术+肝脏结节切除术. 术后病理: 肿物为疏松结缔组织, 新生毛细血管, 大量淋巴细胞、浆细胞、中性粒细胞、纤维母细胞构成的炎性肉芽肿. 免疫组织化学结果: Vimentin+, CK8/18-, CD68+, LCA散在+, ALK-, CgA-, Syn-, SMA+, CK20-, 送检肠系膜淋巴结均为淋巴组织反应性增生. 肝右叶结节镜下肝细胞水肿, 间质出血, 少量炎性细胞浸润, 未见明显肿瘤组织, 考虑肝脏病变为单独病变, 与肠道病变无关. 出院后多次复查肠镜未见明显异常.
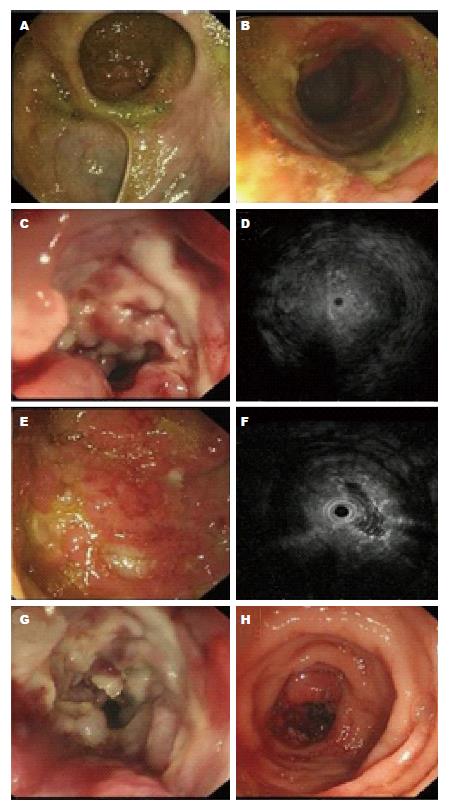
2015-03无明显诱因再次出现腹痛、腹胀, 就诊于上级医院, 查肠镜提示: 结肠黏膜改变, CD可能(图2). 活检病理提示: (横结肠)小块黏膜重度慢性炎伴急性及大片坏死, 肉芽组织形成, 建议治疗后复查.
为求进一步治疗, 于2015-03-18就诊于西京医院. 入院后化验白蛋白: 29.1 g/L; 血沉: 22 mm/h和CRP: 17.4 mg/L; D-二聚体: 620 μg/L(正常值<500); 大便潜血弱阳性、转铁蛋白阳性; 肠道菌群分布Ⅰ度失调; 产气荚膜梭菌阳性; 血常规、尿常规、感染4项、肾功、肿瘤标志物、T-spot、病毒系列、自身抗体系列、G试验、GM试验、艰难梭菌毒素检测、大便真菌涂片均无明显异常. 小肠CT提示: 结肠全程炎性增厚. 超声肠镜可见吻合口肛侧约5-10 cm处结肠管腔狭窄, 黏膜呈灰白色, 覆白苔; 此处以下至距肛门20 cm黏膜充血水肿, 散在溃疡; 20 cm以下乙状结肠及直肠大致正常. 内镜诊断: 结肠病变结合病理CD不除外, 局部缺血性改变不除外. 病理提示: 黏膜慢性炎急性活动伴溃疡形成, 黏膜腺体潘氏细胞增多, 腺体排列欠规则, 淋巴样细胞浸润, 伴少量细胞轻度异型, 建议待免疫组织化学进一步协诊除外淋巴增生性疾病. 组织化学结果提示: 免疫表型提示以T细胞增殖为主, 局部CD56少量阳性, EBER杂交显示个别细胞阳性, 少量淋巴细胞伴有异型, 病变细胞过于局限, 淋巴增殖性疾病不能除外. 建议结合临床必要时进一步复查. 西京医院病理科医生调取外院术后病理切片, 反复读片, 均未发现明确恶性病变证据, 可见炎性纤维组织增生, 炎性细胞浸润, 多灶性化脓性炎伴坏死, 病变破坏肠壁全层, 送检淋巴结呈反应性增生. 综上考虑多为炎性病变, 未见明确病因学因素. 综合上述检查结果我院初步诊断为: CD, 淋巴瘤不除外. 给予激素及艾迪沙治疗后病情平稳. 出院后激素减量, 再次出现腹痛, 以脐周为著, 间断发作, 呈绞痛, 10次/d, 腹痛与进食无关, 便后缓解.
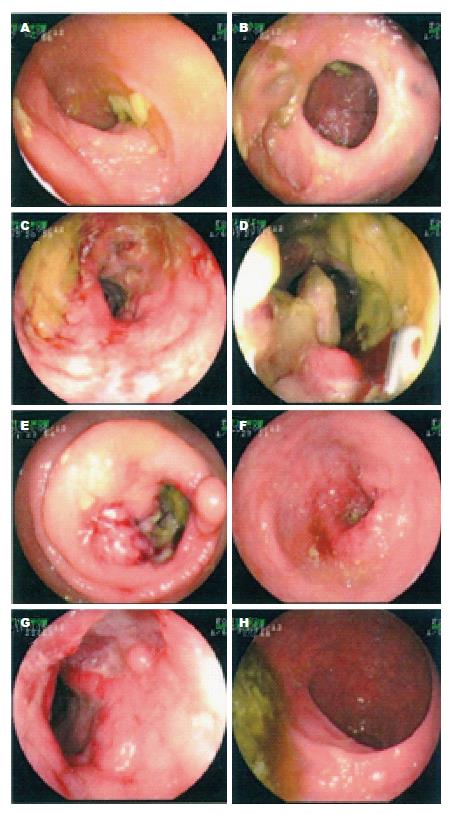
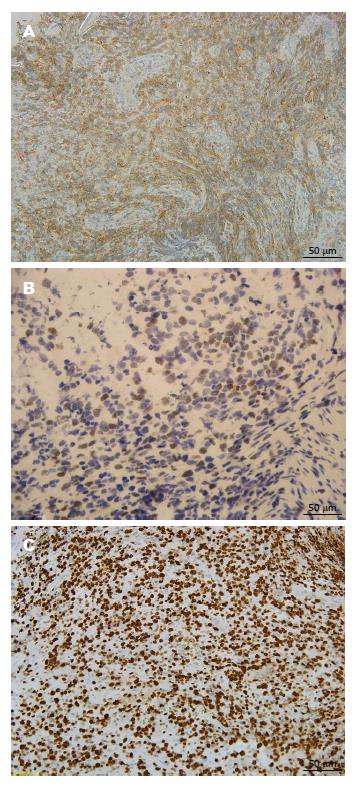
于2015-05-09再次入西京医院. 入院查血常规提示感染; C反应蛋白: 45.9 g/L; 大便常规: 潜血弱阳性; 肠道菌群分布Ⅰ度失调; 余无异常. 结肠镜提示: 结肠黏膜改变, 结合病理(图3). 病理提示: 符合CD改变, 伴淋巴组织显著增生, 溃疡坏死显著, 残余增生淋巴组织少, 建议待试做免疫组织化学评估淋巴增生活性. 免疫组织化学结果显示: (距肛门约45 cm处、降结肠)结外NK/T细胞淋巴瘤, 免疫组织化学提示: CD10(-), CD2(+), CD20(-), CD21(-), CD3(+), CD4较多(+), CD5(-), CD56(+), CD7(+), CD8少量(+), Ki-67(约85%), EBER(原位杂交)(+)(图4). 转至血液科给予 MESA方案化疗, 症状好转. 出院1 mo后, 患者对化疗反应不敏感, 病情持续恶化, 出现恶液质, 经当地医院抢救无效死亡.
结外NK/T细胞淋巴瘤是一种极具侵略性的非霍奇金淋巴瘤, 预后较差, 存活率较低[1,2]; 目前认为其发病与EB病毒感染密切相关[3,4]. 大部分患者原发于鼻腔及咽喉部以上部位, 少数原发于皮肤、胃肠道、睾丸等鼻外部位. 其临床表现根据原发部位不同而表现多样, 症状亦无特异性. 结肠淋巴瘤与相应部位结肠癌的临床表现极为相似, 主要有腹痛、腹泻、肠穿孔、肠梗阻, 腹膜炎、出血等, 全身症状的发热、体质量减轻等. 肠镜下可见单发或多发不规则的浅表糜烂及溃疡, 伴或不伴周围黏膜充血、水肿, 好发于升结肠部位. 组织学上有少量细胞伴有异型, 局部淋巴细胞增生、浸润, 黏膜急性活动性炎伴充血糜烂或局部腺体低级别上皮内瘤变. 该病一般具有NK细胞和T细胞的相关免疫表型CD56, CD45RO, CD3, TIA-1, Granzyme B, Perforin等阳性, 尤其NK细胞相关抗原表型CD56是其典型的免疫表型, 若CD56为阴性则需要结合细胞毒性抗原表型, 如TIA-1+, Granzyme B+, Perforin+等标记及EBV相关抗原表型来综合判断, 若后者为阳性, 亦可以诊断. 原位杂交中EBER1/2阳性是NK/T细胞淋巴瘤的常规病理诊断[5,6].
本案患者以反复腹痛、腹胀为主诉, 外院曾诊断为"阑尾炎", 此后做结肠镜检查提示"结肠癌"、"肝转移癌", 给予手术治疗, 继而经肠镜及病理结果诊断为"CD可能, 淋巴瘤不除外", 给予激素及艾迪沙治疗后病情平稳. 病情进展后于2015-05再次行结肠镜下活检, 确诊为(距肛门约45 cm处、降结肠)结外NK/T细胞淋巴瘤. 从发病过程看, 患者腹痛、腹胀症状反复发作, 病变诊治过程, 曾考虑过恶性病变及淋巴增殖性病变, 但多次手术、黏膜活检未见恶性肿瘤及淋巴瘤证据. 镜下所见很容易与CD混淆, 予以激素及艾迪沙治疗有效, 而淋巴瘤用激素治疗短期也有效, 加大诊断难度. 由此可见该病临床表现及内镜下表现多样化, 很难与感染、炎症、肉芽肿及肿瘤等区别开而导致误诊[7]. 另外, 该病一般活检时很难取到病变组织, 也是造成漏诊的重要原因之一.
由本案我们可以发现, 结外 NK/T细胞淋巴瘤早期临床症状不典型, 镜下表现与CD易混淆, 该患者多次肠镜及腹部CT提示结肠癌, 但活检及术后病理均提示慢性炎症改变, 故误诊为CD. 然而我们可以发现, 虽然该病早期病理表现不典型, 但始终伴随淋巴结增殖样改变, 提示该类患者诊断一定不能拘泥于一次病理诊断, 而是应该随着病情的变化, 多次、多部位、深挖活检[8], 及进一步超声内镜下大块黏膜活检, 以获得明确病理诊断. 对于可疑病理加做免疫组织化学进行染色排除及基因重排, 排除淋巴瘤的可能.
总之, 通过本例患者的诊疗过程, 提示我们如果临床上遇到结肠镜及其他影像学检查提示恶性病变可能, 而病理活检找不到恶性依据, 在按炎性疾病治疗的同时, 一定要反复复查相关检查, 观察治疗效果, 必要时多次活检, 以排除恶性疾病的可能.
结外NK/T细胞淋巴瘤(extranodal NK/T-cell lymphoma, nasal type, ENKTL)是2001年世界贸易组织发布的淋巴造血组织肿瘤新分类中的一个独立类型, 中年男性高发, 极具侵略性, 预后较差, 存活率较低, 临床病例较少, 亚洲多见. 由于本病发病率低, 早期临床表现不典型, 肿瘤细胞变异较大, 因此, 临床上容易漏诊.
刘刚, 主任医师, 天津医科大学总医院普通外科
ENKTL具有显著的人群和地理分布差异, 缺乏共识, 无标准的治疗方法, 且预后较差. 其发病机制尚不完全清楚, 免疫组织化学和细胞遗传学揭示其与EB病毒感染密切相关. 该病具有NK细胞及T细胞相关免疫表型, 所以免疫组织化学对该病的诊断有较好的指导意义.
冉文斌等在2011年报道了1例结肠原发NK/T细胞淋巴瘤误诊炎症性肠病的案例, 得出ENKTL临床表现及影像学表现均无特异性, 治疗方面亦无专门治疗方案, 活检很难取到病变组织, 易造成漏诊.
纵观国内外文献, ENKTL报道较少, 原发于胃肠道的更是少见. 本病例确诊前曾被外院诊断为"阑尾炎"、"结肠癌"、"肝转移癌", 在作者们医院曾诊断为克罗恩病(Crohn's disease, CD)且治疗有效, 作者考虑慢性炎症与ENKTL是否有相关性.
ENKTL发病率低, 早期临床症状不典型, 镜下表现与肿瘤、CD易混淆. 该肿瘤细胞变异较大, 并发感染时病理诊断很容易与坏死组织伴炎性浸润混淆, 因此, 误诊率较高. 如果临床遇到疑似病例, 一定要反复活检, 行病理及免疫组织化学检测, 必要时行基因重排, 以排除NK/T细胞淋巴瘤可能.
克罗恩病(CD): 一种慢性肉芽肿性炎症, 病变累及消化道各部位的肠壁全层, 多为节段性、非对称性分布; 末段回肠受累最常见, 同时伴有右半结肠受累, 累及结直肠的患者可仅有结肠受累, 或为结直肠加上其他部位受累, 常伴有肛周病变和瘘管.
本文报道了少见的结外NK/T细胞淋巴瘤的病例, 患者诊治过程中多次误诊, 对于结外淋巴瘤的鉴别诊断和临床参考具有一定的借鉴价值.
手稿来源: 自由投稿
学科分类: 胃肠病学和肝病学
手稿来源地: 陕西省
同行评议报告分类
A级 (优秀): 0
B级 (非常好): 0
C级 (良好): C
D级 (一般): 0
E级 (差): 0
编辑: 马亚娟 电编:胡珊
| 1. | Meng W, Zhou Y, Zhang H, Jiang L, Wang Z, Li X, Zhou H, Chen Q, Zeng X. Nasal-type NK/T-cell lymphoma with palatal ulcer as the earliest clinical manifestation: a case report with literature review. Pathol Oncol Res. 2010;16:133-137. [PubMed] [DOI] |
| 2. | Paik YS, Liess BD, Scheidt TD, Ingram EA, Zitsch RP. Extranodal nasal-type natural killer/T-cell lymphoma masquerading as recalcitrant sinusitis. Head Neck. 2010;32:268-273. [PubMed] [DOI] |
| 3. | Kanavaros P, Lescs MC, Brière J, Divine M, Galateau F, Joab I, Bosq J, Farcet JP, Reyes F, Gaulard P. Nasal T-cell lymphoma: a clinicopathologic entity associated with peculiar phenotype and with Epstein-Barr virus. Blood. 1993;81:2688-2695. [PubMed] |
| 4. | Mishima K, Horiuchi K, Kojya S, Takahashi H, Ohsawa M, Aozasa K. Epstein-Barr virus in patients with polymorphic reticulosis (lethal midline granuloma) from China and Japan. Cancer. 1994;73:3041-3046. [PubMed] [DOI] |
| 5. | 陆 明深, 李 凡彩, 侯 巧燕. 鼻型NK/T细胞淋巴瘤23例临床病理分析. 临床耳鼻咽喉头颈外科杂志. 2009;2:57-60. |
| 6. | 陈 志喜, 周 文芳, 张 金平, 罗 许勇, 叶 雪萌, 熊 奇斌. 结外鼻型细胞淋巴瘤的临床病理研究. 中国中西医结合耳鼻咽喉科杂志. 2014;22:266-268. |
| 7. | Sitthinamsuwan P, Pongpruttipan T, Bunyaratavej S, Karoopongse E, Kummalue T, Sukpanichnant S. Cutaneous involvement by colonic extranodal NK/T-cell lymphoma mimicking mycosis fungoides: a case report*. J Cutan Pathol. 2011;38:1004-1008. [PubMed] [DOI] |