修回日期: 2015-10-21
接受日期: 2015-10-26
在线出版日期: 2015-11-28
目的: 探讨受控衰减参数(controlled attenuation parameters, CAP)对非酒精性脂肪肝(nonalcoholic fatty liver disease, NAFLD)病理学分度的诊断价值.
方法: 选取2012-01/2015-03在广东省中医院肝病科行肝组织学检查诊断为NAFLD的146例患者为研究对象, 使用Fibroscan对所有患者进行CAP值测定, 分析CAP值与肝脂肪含量、体质量指数(body mass index, BMI)、生化学指标等的相关性. 应用受试者工作(receiver operating curve, ROC)曲线分析判定CAP对NAFLD病理学分度的诊断价值.
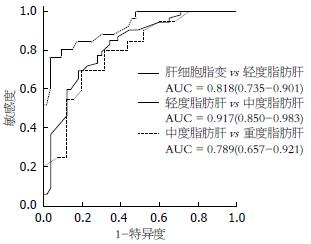
结果: 共入组146例NAFLD患者, 其中单纯NAFLD患者58例, NAFLD合并慢性乙型肝炎(chronic hepatitis B, CHB)患者88例. 肝病理学分度为肝脂肪变及轻、中、重度脂肪肝的患者分别为49例、52例、25例、20例. CAP值随着脂肪肝病理学分度的加重而增大, 组间两两比较存在显著性差异(均P<0.05). CAP值的相关性分析发现CAP值与BMI(r = 0.54, P<0.05)、肝脂肪变程度(r = 0.848, P<0.05)呈正相关, 而与谷丙转氨酶(alanine transaminase, ALT)、谷草转氨酶(aspartate transaminase, AST)、总胆固醇(total cholesterol, TC)、三酰甘油(triacylglycerol, TG)、肝脏炎症及纤维化程度等无明显相关. 以CAP判断肝细胞脂变、轻、中、重度脂肪肝绘制ROC曲线, 曲线下面积分别为0.818、0.917和0.789, 最佳临界值分别为252.50、281.50、326.50 dB/m.
结论: 受控衰减参数对非酒精性脂肪肝病理学分度有较高的诊断价值.
核心提示: 本研究发现受控衰减参数(controlled attenuation parameters, CAP)对非酒精性脂肪肝(nonalcoholic fatty liver disease, NAFLD)病理学分度具有较高的诊断价值. 以肝病理学进行分度, CAP诊断轻度、中度、重度脂肪肝的最佳截断值分别为252.50、281.50、326.50 dB/m, 受试者工作曲线下面积分别为0.818、0.917、0.789.
引文著录: 刘燕燕, 施梅姐, 萧焕明, 池晓玲. 受控衰减参数对非酒精性脂肪肝病理学分度的诊断价值. 世界华人消化杂志 2015; 23(33): 5377-5382
Revised: October 21, 2015
Accepted: October 26, 2015
Published online: November 28, 2015
AIM: To assess the value of controlled attenuation parameter (CAP) in diagnosing nonalcoholic fatty liver disease (NAFLD).
METHODS: From January 2012 to March 2015, 146 NAFLD patients diagnosed by biopsy were enrolled in this study. CAP measurement was conducted by Fibroscan in all patients. The relationships between CAP and body mass index (BMI), aspartate transaminase (ALT), blood lipids and hepatic steatosis were analyzed, and the area under the receiver operating characteristic curve (AUC) was used to determine the diagnostic accuracy of CAP for NAFLD.
RESULTS: A total of 146 patients were recruited, including 58 patients with NAFLD alone and 88 patients with NAFLD and chronic hepatitis B (CHB). CAP was found to be positively correlated with BMI (r = 0.54, P < 0.05) and hepatic steatosis (r = 0.848, P < 0.05), while there was no relationship between CAP and ALT, AST, blood lipid, liver inflammation grade or fibrosis stage. The cut-offs for the CAP values in patients with hepatic steatosis vs mild steatosis, mild steatosis vs moderate steatosis, moderate steatosis vs severe steatosis were 252.50 dB/m, 281.50 dB/m, and 326.50 dB/m, respectively, with AUROC of 0.818, 0.917 and 0.789, respectively.
CONCLUSION: Controlled attenuation parameter appears to be a promising tool for diagnosing NAFLD.
- Citation: Liu YY, Shi MJ, Xiao HM, Chi XL. Value of controlled attenuation parameter in diagnosing nonalcoholic fatty liver disease. Shijie Huaren Xiaohua Zazhi 2015; 23(33): 5377-5382
- URL: https://www.wjgnet.com/1009-3079/full/v23/i33/5377.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v23.i33.5377
近年来, 非酒精性脂肪肝(nonalcoholic fatty liver disease, NAFLD)的全球发病率呈逐年上升的趋势. 不管在发达国家还是不发达国家, 他都已经成为最重要的慢性肝病之一. 因此, NAFLD的诊断及严重程度的判断在临床实践中至关重要. 由于肝活检存在创伤性及抽样误差等局限性, 寻找一种准确、简便、无创诊断NAFLD的检查方法显得尤为迫切. 2010年Sasso等[1]报道了一种评估肝脂肪变的新方法, 即利用超声波在脂肪组织中出现显著衰减的特征, 设计了受控衰减参数(controlled attenuation parameters, CAP)来定量检测肝脂肪变. 由于其能无创定量评估脂肪含量在10%以上的肝脂肪变, 且表现出了较好的灵敏度与特异度, 已成为了当前无创诊断NAFLD的热点[2,3]. 但既往的研究仅能通过CAP值反映肝脂肪变的程度, 难以指导临床具体判断脂肪肝的严重程度. 因此, 本研究试图弥补既往研究的不足, 以病理为标准对NAFLD进行轻、中、重分度, 探讨CAP对NAFLD病理学分度的诊断价值以期指导临床.
选取2012-01/2015-03在广东省中医院行肝组织学检查诊断NAFLD患者146例, 其中诊断单纯NAFLD患者58例, NAFLD合并慢性乙型肝炎(chronic hepatitis B, CHB)患者88例. 其中男90例, 女56例, 平均年龄39.15岁±7.78岁(21-59岁). 诊断标准: 根据2010年中华医学会肝病学分会修订的《非酒精性脂肪肝病诊疗指南》[4]中NAFLD的诊断标准. 其病理学分度参考标准如下[5]: 依据肝细胞脂肪变性占据小叶面积的范围分为5级(F0-F4). F0<5%; F1 5%-30%; F2 31%-50%; F3 51%-75%; F4 75%以上. 脂变2、3、4级分别称为脂肪肝的轻、中、重度. 脂变范围<30%者描述为肝细胞脂变. 入选标准: (1)行肝组织学检查符合NAFLD的病理学诊断标准; (2)无饮酒史或饮酒折合乙醇量<140 g/wk(女性<70 g/wk). 排除标准: (1)合并除CHB外的其他肝脏疾病的病理学改变者; (2)除外右肝有各种占位性病变如脓肿、囊肿等者; (3)一年内谷丙转氨酶(alanine transaminase, ALT)、谷草转氨酶(aspartate transaminase, AST)反复波动者; (4)除外未成年人、孕妇、安装心脏起搏器、支架或者其他金属材料器械者、右上腹有未愈合伤口及存在腹水者; (5)精神病和其他严重脏器疾病者. 仪器设备: 检测仪器Fibroscan 502由法国Echosens公司生产, 检测方法参照2015年瞬时弹性成像临床应用专家共识[6], 由受过专业培训的同一个操作者独立完成.
1.2.1 肝组织活检: 在超声引导下使用16 G自动活检枪进行肝组织穿刺活检, 穿刺部位选择肝右前叶, 避开肝内大血管. 肝组织活检标本用40 g/L甲醛固定, 石蜡切片, 常规HE染色及网状纤维染色, 光学显微镜观察, 进行肝脂肪变病理分级.
1.2.2 Fibroscan检测: 检测区域为右侧腋前线至腋中线第7、8、9肋间, 连续成功检测10次, 取受控衰减参数为最后测定结果. 有效性判定: 四分位间距(interquartile range, IQR)与中位值比值(IQR/M)<10%, 操作成功率≥60%.
统计学处理 采用SPSS19.0软件进行统计分析. 正态分布的计量资料采用mean±SD表示, 组间两两比较采用独立样本t检验. 计量资料的相关性分析采用Pearson相关分析, 等级资料采用Spearman秩相关分析. 构建受试者工作(receiver operating curve, ROC)曲线, 并计算曲线下面积, 根据约登指数(敏感度+特异度-1)的最高临界点确定诊断阈值. 所有统计采用双侧检验, P<0.05为差异有统计学意义.
146例患者中, NAFLD患者58例(占39.73%), 其中肝脂肪变患者11例, 轻度脂肪肝患者20例, 中度脂肪肝患者16例, 重度脂肪肝患者11例; NAFLD合并CHB患者88例(占60.27%), 其中肝脂肪变患者26例, 轻度脂肪肝患者28例, 中度脂肪肝20例, 重度脂肪肝患者14例. NAFLD组与NAFLD合并CHB组在年龄、体质量指数(body mass index, BMI)、ALT、AST、γ谷氨酰转肽酶(γ-glutamyl transpeptidase, GGT)、总胆固醇(total cholesterol, TC)、三酰甘油(triacylglycerol, TG)、高密度脂蛋白胆固醇(high-density lipoprotein-cholesterol, HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein-cholesterol, LDL-C)及CAP值之间差异无统计学意义(均P>0.05)(表1).
| 指标 | NAFID | NAFID合并CHB | P值 |
| 年龄(岁) | 49.7±13.2 | 51.2±14.3 | 0.264 |
| BMI(kg/m2) | 26.25±2.09 | 25.52±2.77 | 0.920 |
| ALT(U/L) | 24.45±9.31 | 25.15±8.96 | 0.082 |
| AST(U/L) | 20.64±4.01 | 22.21±8.51 | 0.064 |
| GGT(U/L) | 25.97±14.88 | 25.78±7.54 | 0.062 |
| TC(mmol/L) | 4.60±0.21 | 4.62±0.12 | 0.072 |
| TG(mmol/L) | 2.10±0.05 | 2.13±0.03 | 0.088 |
| HDL-C(mmol/L) | 1.30±0.05 | 1.41±0.03 | 0.115 |
| LDL-C(mmol/L) | 2.91±2.1 | 3.20±1.2 | 0.116 |
| CAP(dB/m) | 262.72±41.33 | 273.41±42.64 | 0.136 |
对146例NAFLD患者的CAP值与BMI、肝功、血脂、病理学进行相关性分析(表2). 其中, CAP与肝脂肪变程度呈显著正相关(r = 0.848, P<0.05), 与BMI呈正相关(r = 0.54, P<0.05), 与ALT、AST、GGT、TC、TG、HDL-C、LDL-C、炎症分级、纤维化分级程度无相关性(均P>0.05).
| 项目 | r值 | P值 |
| BMI | 0.54 | <0.001 |
| ALT | 0.02 | 0.96 |
| AST | 0.02 | 0.96 |
| GGT | 0.01 | 0.97 |
| TC | 0.17 | 0.30 |
| TG | 0.29 | 0.08 |
| HDL-C | 0.15 | 0.39 |
| LDL-C | 0.01 | 0.97 |
| 肝脂肪变 | 0.85 | <0.001 |
| 炎症分级 | 0.15 | 0.39 |
| 纤维化分级 | 0.17 | 0.30 |
对肝细胞脂变组、轻度脂肪肝组、中度脂肪肝组、重度脂肪肝组的CAP值进行均值计算并进行组间两两比较结果发现, 各组间的CAP值存在显著性差异(均P<0.05)(表3), CAP值随着肝脂肪变程度的加重呈逐渐增加的趋势.
| 脂肪肝分度 | n(%) | 均值(mean±SD, dB/m) |
| 肝细胞脂变组 | 49(33.56) | 233.71±23.05 |
| 轻度脂肪肝组 | 52(35.62) | 259.44±17.99 |
| 中度脂肪肝组 | 25(17.12) | 305.88±28.37 |
| 重度脂肪肝组 | 20(13.70) | 355.40±23.28 |
以CAP判断肝细胞脂变、轻、中、重度脂肪肝绘制ROC曲线, 曲线下面积分别为0.818、0.917和0.789. 以最大约登指数确定不同病理学分度的诊断阈值, 最佳临界值分别为252.50、281.50、326.50 dB/m(图1).
肝活检虽然是诊断NAFLD的金标准, 但由于其为侵入性操作, 且存在抽样误差和标本穿刺偏倚现象等缺点[7,8], 不适宜作为动态监测及评估病情的检查方法. 因而, 无创诊断NAFLD的技术不断发展. 目前NAFLD的诊断主要靠超声、计算机断层扫描(computed tomography, CT)和磁共振(magnetic resonance, MR)等影像学检查, 但这些检查方法均存在各自的优缺点. 近年来, 应用新的瞬时弹性成像技术检测CAP值来早期、定量诊断NAFLD已成为当前研究的热点.
2010年法国的Sasso等[1]首先开展一项多中心的临床研究探讨了CAP对脂肪肝的诊断价值, 结果发现CAP诊断脂肪肝具有较高的准确性. 在其研究中纳入115例慢性肝病患者, 根据肝活检进行肝脂肪变分级: S≤10%, S1: 11%-33%, S2: 34%-66%, S3: >66%, 并通过ROC计算≥S1、≥S2、≥S3的曲线下面积分别为0.91、0.95及0.85. 此后关于CAP评估肝脂肪变的价值逐渐得到了广大研究者的认可[9-11]. 但是既往的研究大多是探讨CAP判断肝脂肪变≥S1、≥S2、≥S3的准确性, 并不能很好地指导临床评价病情的严重程度. 在葡萄牙Carvalhana等[12]对219例普通人群的研究中, 结合脂肪肝指数和超声评分, 认为CAP值诊断中度脂肪肝的临界值为243.0 dB/m, 诊断重度脂肪肝的临界值为303.5 dB/m. 但其研究缺乏对轻度脂肪肝临界值的研究, 且是以超声评分为标准进行脂肪肝分度的以及研究对象存在种族差异等对结论的参考价值也有一定的影响[3]. 故本研究通过对146例NAFLD患者进行病理学轻、中、重分度, 探讨CAP对NAFLD病理学分度的诊断价值以期更好地指导临床评估病情严重程度. 结果发现CAP对NAFLD病理学分度亦具有较好的诊断价值, 以CAP判断肝细胞脂变、轻、中、重度脂肪肝ROC曲线下面积(AUROC)分别为0.818、0.917和0.789, 最佳临界值分别为252.50、281.50、326.50 dB/m. 其中CAP用于诊断脂肪肝的AUROC为0.818, 均高于HIS(0.65)、FLI(0.72)、血清铁(0.69)和铁蛋白(0.73)[13-15]用于诊断脂肪肝时的准确性, 而相对于CT或MR检查诊断脂肪肝时受人为因素影响及脂肪变>30%时B超才可诊断出脂肪肝[16]等影像学检查, CAP在诊断脂肪肝方面更是显示其可早期发现、准确及可定量诊断的优势.
在探讨影响CAP值的相关性因素中, 我们发现CAP与肝脂肪变呈显著相关性(r = 0.848, P<0.001), 且不受肝脏纤维化程度的影响, 这与既往Myers等[13]的研究结论相似, 显示CAP在定量诊断NAFLD时的干扰因素少, 证实了CAP可用于评价肝脂肪变的程度. 本研究还发现CAP值与BMI亦存在正相关性(r = 0.54, P<0.001), BMI越高的患者CAP亦越高, 这与Yilmaz等[17]和Jung等[18]的研究结果是一致的. 李岩等[19]的研究中发现TG、HDL-C对CAP的测定有显著影响, 而本研究结果提示CAP与TC、TG等血脂指标均无明显相关性, 这可能与本研究所纳入患者的样本量较少相关, 有待下一步研究扩大样本量探讨CAP与血脂的相关性. 同时, 本研究还发现CAP与ALT、肝脏炎症程度均无相关关系. 这与王文睿等[20]的研究结果不同, 其研究指出CAP值与ALT存在相关性, 这可能是其ALT平均水平(58.61 U/L)高于本研究对象(28.39 U/L)相关. 此外, 肝脂肪变可出现在NAFLD、酒精性脂肪肝、病毒性肝炎等不同病种中, 不同的病种CAP值可能存在差异. 目前关于不同病种的CAP值有无差异的研究相对较少. 而本研究结果提示单纯NAFLD患者与CHB合并NAFLD的患者间的总体CAP值并未存在显著性差异, 但因病例数较少, 故未能分层分析不同病种对CAP值的影响, 其结果仍有待未来的进一步研究证实.
总之, CAP对于NAFLD不同病理学分度亦有较高的诊断价值, 由此确定的CAP诊断阈值对于临床诊断NAFLD及判断病情轻重程度具有重要指导意义. 但CAP在脂肪肝诊断方面的应用仍存在一定局限性, 例如本研究发现应用CAP区分中、重度脂肪肝的效果仍欠佳. 其次, 由于本研究Fibroscan使用的是M型探头, 对于肥胖或者超重的个体而言可能存在测量失败. 虽然在本研究中对于个别肥胖者未出现测量失败的病例, 但是需反复测量及测量耗时长等, 这对于最后测出的CAP值可能存在影响, 从而可能影响本研究结果的准确性. 同时, 本研究选取的样本量不够多, 且均来自单家医院就诊患者, 如果需要更真实反应广大人群的肝脏脂肪变情况, 下一步应扩大样本量、进行多中心的研究.
近年来, 非酒精性脂肪肝(nonalcoholic fatty liver disease, NAFLD)的全球发病率呈逐年上升的趋势. 不管在发达国家还是不发达国家, 他都已经成为最重要的慢性肝病之一. 因此, NAFLD的诊断及严重程度的判断在临床实践中至关重要.
党双锁, 教授, 西安交通大学医学院第二附属医院感染科
运用瞬时弹性成像技术无创诊断NAFLD是近年来的研究热点. 当前关于受控衰减参数(controlled attenuation parameters, CAP)评估肝脂肪变的价值已经得到了广泛认可. 但既往的研究仅能通过CAP值反映肝脂肪变的程度, 难以指导临床具体判断脂肪肝的严重程度.
有研究发现以B超对NAFLD进行分度时CAP诊断轻度、中度、重度脂肪肝的最佳截断值分别为239.00、266.50、292.50 dB/m, 但需肝细胞脂肪变超过30%时B超才可诊断出脂肪肝, 且其分度受人为主观因素等的影响.
本研究以肝组织病理为标准对NAFLD进行轻、中、重分度, 探讨CAP对NAFLD不同病理学分度的诊断价值, 为CAP诊断NAFLD的病理学分度提供科学依据.
CAP: 是瞬时弹性记录仪用于定量检测肝脂肪含量的指标, 是指利用超声波在不同组织中衰减程度不一的原理, 通过一种运算法则, 以dB/m为单位评估超声波在肝组织中的衰减参数.
本文通过探讨CAP对NAFLD病理学分度的诊断价值, 结果发现受控衰减参数对非酒精性脂肪肝病理学分度有较高的诊断价值. 其对于NAFLD的临床诊断是一个有意义的探索.
编辑: 郭鹏 电编: 都珍珍
| 1. | Sasso M, Beaugrand M, de Ledinghen V, Douvin C, Marcellin P, Poupon R, Sandrin L, Miette V. Controlled attenuation parameter (CAP): a novel VCTE™ guided ultrasonic attenuation measurement for the evaluation of hepatic steatosis: preliminary study and validation in a cohort of patients with chronic liver disease from various causes. Ultrasound Med Biol. 2010;36:1825-1835. [PubMed] [DOI] |
| 4. | 范 建高. 非酒精性脂肪性肝病诊疗指南(2010年修订版). 胃肠病学和肝病学杂志. 2010;19:483-487. |
| 6. | 曹 建彪, 陈 永平, 成 军, 邓 存良, 段 雪飞, 龚 国忠, 韩 涛, 李 用国, 李 智伟, 马 安林. 瞬时弹性成像技术(TE)临床应用专家共识(2015年). 中国肝脏病杂志. 2015;7:12-18. |
| 8. | Friedrich-Rust M, Hadji-Hosseini H, Kriener S, Herrmann E, Sircar I, Kau A, Zeuzem S, Bojunga J. Transient elastography with a new probe for obese patients for non-invasive staging of non-alcoholic steatohepatitis. Eur Radiol. 2010;20:2390-2396. [PubMed] [DOI] |
| 9. | Shen F, Zheng RD, Mi YQ, Wang XY, Pan Q, Chen GY, Cao HX, Chen ML, Xu L, Chen JN. Controlled attenuation parameter for non-invasive assessment of hepatic steatosis in Chinese patients. World J Gastroenterol. 2014;20:4702-4711. [PubMed] [DOI] |
| 10. | Masaki K, Takaki S, Hyogo H, Kobayashi T, Fukuhara T, Naeshiro N, Honda Y, Nakahara T, Ohno A, Miyaki D. Utility of controlled attenuation parameter measurement for assessing liver steatosis in Japanese patients with chronic liver diseases. Hepatol Res. 2013;43:1182-1189. [PubMed] [DOI] |
| 11. | de Lédinghen V, Vergniol J, Foucher J, Merrouche W, le Bail B. Non-invasive diagnosis of liver steatosis using controlled attenuation parameter (CAP) and transient elastography. Liver Int. 2012;32:911-918. [PubMed] [DOI] |
| 12. | Carvalhana S, Leitão J, Alves AC, Bourbon M, Cortez-Pinto H. How good is controlled attenuation parameter and fatty liver index for assessing liver steatosis in general population: correlation with ultrasound. Liver Int. 2014;34:e111-e117. [PubMed] [DOI] |
| 13. | Myers RP, Pollett A, Kirsch R, Pomier-Layrargues G, Beaton M, Levstik M, Duarte-Rojo A, Wong D, Crotty P, Elkashab M. Controlled Attenuation Parameter (CAP): a noninvasive method for the detection of hepatic steatosis based on transient elastography. Liver Int. 2012;32:902-910. [PubMed] [DOI] |
| 14. | Joka D, Wahl K, Moeller S, Schlue J, Vaske B, Bahr MJ, Manns MP, Schulze-Osthoff K, Bantel H. Prospective biopsy-controlled evaluation of cell death biomarkers for prediction of liver fibrosis and nonalcoholic steatohepatitis. Hepatology. 2012;55:455-464. [PubMed] [DOI] |
| 15. | 张 闻平, 吴 静, 任 美杰, 陈 燕星, 李 科纯, 杨 佩仪, 杨 坚伟, 王 梦楠, 聂 美玲. 非酒精性脂肪肝病与血清铁及铁蛋白的相关性研究. 首都医科大学学报. 2015;36:1-4. |
| 17. | Yilmaz Y, Ergelen R, Akin H, Imeryuz N. Noninvasive detection of hepatic steatosis in patients without ultrasonographic evidence of fatty liver using the controlled attenuation parameter evaluated with transient elastography. Eur J Gastroenterol Hepatol. 2013;25:1330-1334. [PubMed] |