修回日期: 2015-09-23
接受日期: 2015-10-13
在线出版日期: 2015-10-28
目的: 探讨降钙素原(procalcitonin, PCT)在急性胰腺炎(acute pancreatitis, AP)中的病情判断价值.
方法: 本研究纳入了154例AP患者和41例健康对照人群. 根据AP诊治指南将病例组分为三组: 轻症组(56例)、中重症组(51例)和重症组(47例). 检测受试者的血清PCT、C-反应蛋白、红细胞比容及白细胞水平. 计算病例急性胰腺炎严重程度床边评分(Bedside Index for Severity in Acute Pancreatitis, BISAP). 比较各组间血清学指标的差异及血清PCT水平与AP患者病死率的关系.
结果: 血清PCT浓度在各组间均不相同: 重症组>中重症组>轻症组>对照组(P = 0.000). AP患者血清PCT水平与BISAP评分呈正相关. PCT诊断SAP的敏感度、特异度分别为77.8%和87.1%, 与BISAP评分的诊断价值相当. PCT浓度高于2.0 ng/mL时, AP患者预后较差.
结论: PCT可以作为早期评估AP严重程度的敏感指标.
核心提示: 急性胰腺炎(acute pancreatitis, AP)患者血清降钙素原(procalcitonin, PCT)浓度与急性胰腺炎严重程度床边评分(Bedside Index for Severity in Acute Pancreatitis)对AP的病情判断价值相当; PCT浓度高于2.0 ng/mL时, AP患者预后较差.
引文著录: 徐永红, 闫领, 边城, 田字彬, 荆雪. 降钙素原在急性胰腺炎中的病情判断价值. 世界华人消化杂志 2015; 23(30): 4898-4904
Revised: September 23, 2015
Accepted: October 13, 2015
Published online: October 28, 2015
AIM: To evaluate the value of procalcitonin (PCT) in assessing the severity of acute pancreatitis (AP).
METHODS: A total of 154 unrelated patients diagnosed with AP and 41 healthy control subjects were enrolled in this study. The 154 patients with AP were divided into three groups according to the severity of AP: mild acute pancreatitis (MAP) (n = 56), mild-severe acute pancreatitis (MSAP; n = 51), and severe acute pancreatitis (SAP; n = 47). Serological assays of PCT, C-reactive protein, hematocrit, and leukocytes were carried out in accordance with the standard clinical laboratory methods. The score of Bedside Index for Severity in Acute Pancreatitis (BISAP) was determined for all patients. Differences in the serum indexes between two groups, and the association between PCT and AP mortality were evaluated.
RESULTS: The levels of serum PCT were the highest in the SAP group, followed by the MSAP group, the MAP group, and the control group (P = 0.000). The levels of serum PCT were positively associated with BISAP score in patients with AP. The sensitivity and specificity of serum PCT in diagnosis of SAP, similar to those of the score of BISAP, were 77.8% and 87.1%, respectively. AP patients with a PCT level > 2.0 ng/mL had a poor prognosis.
CONCLUSION: Our results indicate that the levels of serum PCT may represent an early sensitive biomarker for evaluating the severity of AP.
- Citation: Xu YH, Yan L, Bian C, Tian ZB, Jing X. Value of procalcitonin in assessing severity of acute pancreatitis. Shijie Huaren Xiaohua Zazhi 2015; 23(30): 4898-4904
- URL: https://www.wjgnet.com/1009-3079/full/v23/i30/4898.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v23.i30.4898
急性胰腺炎(acute pancreatitis, AP)是临床常见急腹症之一, 全球发病率在1.75/万-7.34/万, 且近年来有上升趋势[1]. 大多数急性胰腺炎有自限性, 10%-20%的患者病情严重, 进展迅速, 合并局部或全身并发症, 成为重症急性胰腺炎(severe acute pancreatitis, SAP), 病死率达36%-50%[2]. 早期预测病情并尽早防治对指导治疗、改善预后具有重要意义. 目前临床常用的评估AP病情的指标包括多因素预后评价系统和成像研究[3], 如Ranson评分、急性生理与慢性健康状况评分(Acute Physiology and Chronic Health Evaluation Score Ⅱ, APACHE Ⅱ)、Balthazar CT分级等, 但存在耗时长、检查繁琐、受主观因素影响等局限. 近年来研究发现降钙素原(procalcitonin, PCT)是早期评估AP严重程度的可靠指标[4], 但关于PCT诊断SAP的具体界值、PCT与AP病死率之间的关系、AP病程中PCT水平的变化等问题尚无统一标准. 本研究通过分析AP患者发病早期血清PCT、C-反应蛋白(C-reactive protein, CRP)、红细胞比容(hematocrit, HCT)、白细胞(leukocyte, WBC)的水平及急性胰腺炎严重程度床边评分(Bedside Index for Severity in Acute Pancreatitis, BISAP), 评价PCT对AP病情的诊断价值.
收集2013-04/2015-04青岛大学附属医院收治的154例急性胰腺炎患者作为试验组, 根据患者的临床表现及辅助检查结果, 分为轻症急性胰腺炎(mild acute pancreatitis, MAP)组(56例)、中重症急性胰腺炎(mild-severe acute pancreatitis, MSAP)组(51例)和SAP组(47例), 全部患者的临床诊断及分型诊断过程均符合中国急性胰腺炎诊断指南(2014)[5]的诊断和分型标准. 其中, MAP组中男28例, 女28例, 年龄16-82岁, 平均年龄44岁±16岁; MSAP组中男25例, 女26例, 年龄25-85岁, 平均年龄51岁±20岁; SAP组中男27例, 女20例, 年龄24-90岁, 平均年龄52岁±17岁. 选择41例健康体检者作为对照组, 其中男21例, 女20例, 年龄32-73岁, 平均年龄54岁±12岁. 受检者排除标准: (1)伴胶原血管疾病、肿瘤等严重衰竭性疾病; (2)慢性胰腺炎; (3)严重贫血、重大外伤、重大手术; (4)心、肝、肾等器质性疾病者; (5)真性红细胞增多症和继发性红细胞增多症等血液系统疾病. 三组受检者在性别比例、年龄及一般资料上无显著性差异(P>0.05), 具有可比性.
登记受试者的年龄、性别、病史、血压、心率、体温等一般资料. AP组入院24 h内取其静脉血检测淀粉酶、血糖、血钙、肝肾功、PCT、HCT、CRP、WBC等实验室指标并进行BISAP评分, 随机入选41例体检健康者为对照组, 同样抽取外周静脉血用于检测血清PCT、CRP、WBC、HCT浓度. 目前PCT检测方法包括胶体金层析法、双抗夹心免疫发光法、酶联免疫荧光法、电化学发光法等多种检测方法. 国内外研究[6-8]表明, PCT浓度高于2.0 ng/mL时各种检测方法所测结果的一致性较好, PCT 浓度低于2.0 ng/mL时电化学发光法定量检测PCT的结果更为确切. 我们采用电化学发光法测定PCT, 全自动干化学法测定血淀粉酶, 应用全自动生化分析仪测定血糖、血钙、肝肾功、CRP, 应用全自动血液细胞分析仪检测WBC及HCT. 将所得数据进行统计学分析.
统计学处理 采用SPSS19.0软件分析. 正态分布的计量资料以mean±SD表示, 两组间比较采用非配对t检验; 非正态分布的计量资料以中位数(四分位数间距)表示, 两个独立样本间比较采用Mann-whitney U方法检验, 多个独立样本间比较采用Kruskal-Wallis H方法检验; 计数资料以百分率表示, 采用χ2(n>40)检验和Fisher确切概率法检验(n<40). 相关性分析采用非参数Spearman等级相关分析. 通过受试者工作特征曲线(receiver operator characteristic curve, ROC curve)评价各指标对SAP的诊断效能, 选择最大约登指数(Youden's index, YI)时PCT水平作为诊断SAP的界值(cut-off point)并计算其特异度(specificity, Spe)和敏感度(sensitivity, Sen). 采用双侧检验进行统计学推断, P<0.05为差异有统计学意义.
在本试验中PCT浓度不满足正态分布的条件, 以中位数(四分位数间距)表示, HCT水平符合正态分布, 以mean±SD表示, 采用单因素方差分析比较4组的血清HCT水平, 结果显示F(HCT)值 = 2.428, u = 3, P = 0.488, 按α<0.05检验水准, 4组HCT水平无统计学差异(表1). 采用Kruskal-Wallis H检验方法比较四组PCT浓度有无差别, 结果显示H(PCT)值 = 90.282, u = 3, P<0.001, 按α<0.05检验水准, 4组PCT浓度差异有统计学意义. 再采用Mann-Whimey U检验对4组患者PCT浓度进行两两比较, 结果显示PCT浓度: SAP组>MSAP组>MAP组>正常对照组, 差别有统计学意义.
| 分组 | PCT(ng/mL) | HCT(%) |
| SAP组 | 2.87(5.80) | 40.25±9.30 |
| MSAP组 | 0.87(1.12) | 39.67±7.77 |
| MAP组 | 0.26(0.24) | 39.07±5.71 |
| 对照组 | 0.03(0.03) | 40.10±2.73 |
| P值 | 0.000 | 0.488 |
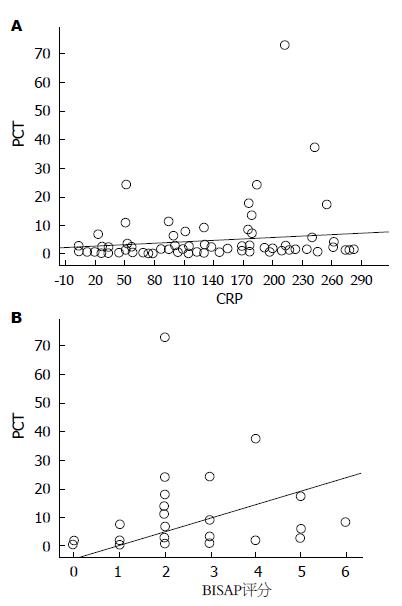
经非参数等级相关分析显示: PCT与CRP的Spearman相关系数为0.432(P<0.001), PCT与BISAP评分的Spearman相关系数为0.581(P<0.001), 可见AP患者PCT水平与BISAP 评分、CRP水平呈正相关(图1).
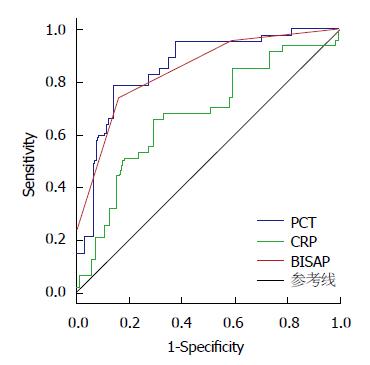
本试验中选取CRP及BISAP评分作为PCT诊断SAP的对照指标, 绘制PCT、CRP与BISAP评分诊断SAP的ROC曲线(图2), 计算曲线下面积(area under the curve, AUC)(表2). 分别选取最大YI时PCT、CRP、BISAP评分的cut-off值作为其对SAP的临床诊断参数, 并记录Sen和Spe(表3). 结果显示PCT浓度诊断SAP的敏感性、特异性与BISAP评分相当, PCT与BISAP评分对SAP的诊断效能均优于CRP.
| 指标 | 曲线下面积 | 95%置信区间 | P值 |
| CRP | 0.676 | 0.581-0.771 | 0.001 |
| PCT | 0.858 | 0.795-0.921 | 0.000 |
| BISAP评分 | 0.847 | 0.780-0.914 | 0.000 |
| 指标 | cut-off 值 | 敏感度(%) | 特异度(%) | 约登指数 |
| PCT(ng/mL) | 2.05 | 77.80 | 80.60 | 0.584 |
| 2.11 | 77.80 | 83.90 | 0.617 | |
| 2.17 | 77.80 | 87.10 | 0.649 | |
| 2.18 | 74.10 | 87.10 | 0.612 | |
| 2.22 | 70.40 | 87.10 | 0.575 | |
| BISAP评分 | 1.00 | 100.00 | 4.70 | 0.047 |
| 2.00 | 95.70 | 41.10 | 0.368 | |
| 3.00 | 74.50 | 84.10 | 0.586 | |
| 4.00 | 23.40 | 100.00 | 0.234 | |
| CRP(mg/L) | 122.89 | 66.00 | 69.20 | 0.352 |
| 127.89 | 66.00 | 70.10 | 0.361 | |
| 130.05 | 66.00 | 71.00 | 0.370 | |
| 130.36 | 63.80 | 71.00 | 0.348 | |
| 133.595 | 55.30 | 71.00 | 0.263 |
结合各种检测方法的精确度, 目前国内外学者普遍认为, PCT浓度低于0.5 ng/mL为正常, 0.5-2.0 ng/mL为轻度升高, 2.0 ng/mL以上为明显升高, 10.0 ng/mL以上为极度升高[9,10]. 我们将154例AP患者以PCT浓度<0.5, 0.5-2.0,≥2.0 ng/mL为标准分成PCT正常组、PCT轻度升高组和PCT明显升高组, 采用行×列表χ2检验对3组住院期间的病死率进行比较, 结果提示3组AP患者病死率不同, 进一步采用Fisher确切概率法进行两两比较, 发现PCT正常组和PCT轻度升高组的病死率无差别, PCT明显升高组的病死率大于其他两组的病死率(表4).
将所有AP患者按照发病诱因分为急性胆源性胰腺炎(acute biliar pancreatitis, ABP)组和急性非胆源性胰腺炎(ANBP)组. ABP组69例, 其中男34例, 女35例, 年龄16岁-85岁, 平均年龄50岁±18岁; ANBP组85例, 其中男46例, 女39例, 年龄20岁-90岁, 平均年龄49岁±18岁. 两组患者在性别、年龄上无明显统计学差异. 两组患者PCT、CRP、WBC浓度为非正态分布, 以中位数(四分位数间距)表示, 两组患者HCT水平符合正态分布, 以mean±SD表示, 采用 Mann-Whimey U检验方法分别比较两组PCT、CRP、WBC浓度, 采用两独立样本t检验比较两组患者HCT水平(表5). 按照α = 0.05的检验水准, 两组患者发病早期PCT、HCT、CRP、WBC水平均无统计学差异.
| 分组 | PCT(ng/mL) | CRP(mg/L) | HCT(%) | WBC(×109/L) |
| ABP组 | 0.85(1.90) | 99.94(122.18) | 38.83±6.33 | 13.38(6.2) |
| ANBP组 | 0.87(1.96) | 98.50(144.92) | 40.23±8.40 | 13.76(6.4) |
| P值 | 0.808 | 0.683 | 0.239 | 0.458 |
PCT是一种无激素活性的糖蛋白, 正常生理状态下为甲状腺C细胞分泌的血清降钙素前肽, 外周血PCT的半衰期为25-30 h, 稳定性好, 其浓度取决于血浆中PCT的衰减和新生成的PCT间的平衡. 严重细菌感染引起全身炎症反应时, PCT可由肝、肺、肾等器官的单核细胞和白细胞分泌[11], 浓度明显升高. 目前PCT已广泛应用于脓毒症、感染性休克、MODS、SIRS等危重症临床诊断, 被认为是全身细菌感染的一种特异性指标[12].
近年来国内外研究认为PCT与AP严重程度密切相关[13]. Mofidi等[14]、Rau等[15]认为PCT浓度越大, 发生感染坏死性急性胰腺炎风险越大, 病情越重. Bezamrevic等[16]的研究发现, 入院24 h SAP患者的血清PCT浓度明显高于MAP患者. 本研究通过检测154例AP患者入院24 h内的血清PCT浓度, 同时检测41例健康受试者的PCT水平, 发现AP患者PCT浓度明显升高, 且浓度越高, 病情越重, 说明PCT可以作为AP早期病情评估的指标, 这与Makay等[17]、Oláh等[18]研究一致.
Woo等[19]、Rau等[20]分别利用化学发光免疫法检测AP患者PCT浓度, 提出PCT诊断SAP的临床界值分别为1.77 ng/mL、1.8 mg/L. 在本试验中, 我们利用电化学发光法检测AP患者血清PCT浓度, 发现PCT浓度为2.17 ng/mL时诊断SAP的效能最大. 各研究中PCT对SAP诊断界值的不一致考虑与检测方法、样本量等方面不同有关.
Ammori等[21]曾报道AP患者入院时血清PCT浓度高于2.0 ng/mL能精确预测发生脓毒症并发症和死亡. Rau等[15]曾报道PCT高于2.0 ng/mL时急性胰腺炎患者合并死亡或多器官功能障碍的风险性明显升高.在本试验中, AP患者入院24 h内的PCT浓度高于2.0 ng/mL时病死率为26.087%, 较PCT浓度低于2.0 ng/mL时明显升高, 说明PCT高于2.0 ng/mL是AP患者病情严重、预后不良的指征.
2008年, 美国Wu等[22]提出了应用于AP病情评估的BISAP评分, 研究[23,24]显示, 该评分方法预测AP患者器官衰竭、并发症和死亡率的准确性与传统的Ranson's、APACHEⅡ和CTSI评分相当. Papachristou等[23]报道BISAP≥3分时发生SAP的风险明显增大. 本研究中, AP患者入院24 h内的PCT水平与BISAP评分呈正相关, 进一步分析显示PCT与BISAP评分对诊断SAP的敏感度、特异度相当, 表明PCT可以作为早期诊断SAP的敏感性指标.
HCT是临床常用的实验室检测指标之一, 其升高提示血液浓缩, 反映了体液向腹腔、肠腔和腹膜后等间隙转移的程度及病情的严重程度. SAP早期因炎症和血管活性物质的激活, 导致微血管通透性升高, 血液浓缩, 引起微循环障碍和多器官组织的低灌注损伤, 提示HCT与AP发展相关. Lankisch等[25]的研究均表明AP患者发病24 h内HCT对SAP的阴性预测值较大, 当男性HCT≤43.0%, 女性HCT≤39.6%时发生SAP的可能性较小, 提示SAP患者中HCT增高者较多见. 本研究中发现MAP组、MSAP组、SAP组与对照组HCT水平并无统计学差异.
本研究表明, 降钙素原可以作为早期诊断重症急性胰腺炎的敏感指标, 其浓度越高, 病情越重, 高于2.0 ng/mL时患者病死率升高.
急性胰腺炎(acute pancreatitis, AP)是临床常见急腹症之一, 部分患者病情严重, 进展迅速, 病死率高. 目前临床常用的评估AP病情的指标存在耗时长、检查繁琐、受主观因素影响等局限. 近年来研究发现降钙素原(procalcitonin, PCT)是早期评估AP严重程度的可靠指标.
李淑德, 教授, 主任医师, 中国人民解放军第二军医大学长海医院消化内科
PCT诊断重症急性胰腺炎(severe acute pancreatitis, SAP)的具体界值、PCT与AP病死率之间的关系、AP病程中PCT水平的变化等问题尚无统一标准. Lankisch 研究认为AP患者发病24 h内红细胞比容(hematocrit, HCT)对SAP的阴性预测值较大, SAP患者中HCT增高者较多见. 而本研究中发现病例组与对照组HCT水平并无统计学差异, 因此HCT与AP的关系有待进一步研究.
Mofidi等认为PCT浓度越大, 发生坏死性急性胰腺炎风险越大, 病情越重, 与本研究结果一致. 国内外研究表明, 不同检测方法所得PCT浓度不一致, 可以解释各研究中PCT诊断SAP的界值不一致, 同时有助于选择合适的检测方法来进行有效的检测.
本文选择国内外研究公认的有效检测方法进行研究, 同时样本量有所增多, 结合BISAP评分提高PCT早期诊断SAP的可信度.
探讨PCT对AP病情判断的价值, 有助于通过PCT早期评估AP患者的病情严重程度, 改善患者预后.
本文探讨降钙素原对急性胰腺炎病情判断的价值, 有重要临床指导意义.
编辑: 郭鹏 电编:闫晋利
| 1. | Lippi G, Valentino M, Cervellin G. Laboratory diagnosis of acute pancreatitis: in search of the Holy Grail. Crit Rev Clin Lab Sci. 2012;49:18-31. [PubMed] [DOI] |
| 3. | Banks PA, Bollen TL, Dervenis C, Gooszen HG, Johnson CD, Sarr MG, Tsiotos GG, Vege SS. Classification of acute pancreatitis--2012: revision of the Atlanta classification and definitions by international consensus. Gut. 2013;62:102-111. [PubMed] [DOI] |
| 4. | Wang YS, Li XJ, Zhao WO. TREM-1 is a positive regulator of TNF-α and IL-8 production in U937 foam cells. Bosn J Basic Med Sci. 2012;12:94-101. [PubMed] |
| 6. | Christ-Crain M, Müller B. Biomarkers in respiratory tract infections: diagnostic guides to antibiotic prescription, prognostic markers and mediators. Eur Respir J. 2007;30:556-573. [PubMed] |
| 10. | Irwin AD, Carrol ED. Procalcitonin. Arch Dis Child Educ Pract Ed. 2011;96:228-233. [PubMed] [DOI] |
| 11. | Gilbert DN. Procalcitonin as a biomarker in respiratory tract infection. Clin Infect Dis. 2011;52 Suppl 4:S346-S350. [PubMed] [DOI] |
| 12. | Riedel S, Melendez JH, An AT, Rosenbaum JE, Zenilman JM. Procalcitonin as a marker for the detection of bacteremia and sepsis in the emergency department. Am J Clin Pathol. 2011;135:182-189. [PubMed] [DOI] |
| 13. | Sato N, Endo S, Kasai T, Inoue Y, Fujino Y, Onodera M, Imai S, Takahashi G, Miyata M, Kitamura M. Relationship of the serum procalcitonin level with the severity of acute pancreatitis. Res Commun Mol Pathol Pharmacol. 2004;115-116:243-249. [PubMed] |
| 14. | Mofidi R, Suttie SA, Patil PV, Ogston S, Parks RW. The value of procalcitonin at predicting the severity of acute pancreatitis and development of infected pancreatic necrosis: systematic review. Surgery. 2009;146:72-81. [PubMed] [DOI] |
| 15. | Rau BM, Kemppainen EA, Gumbs AA, Büchler MW, Wegscheider K, Bassi C, Puolakkainen PA, Beger HG. Early assessment of pancreatic infections and overall prognosis in severe acute pancreatitis by procalcitonin (PCT): a prospective international multicenter study. Ann Surg. 2007;245:745-754. [PubMed] |
| 16. | Bezmarevic M, Mirkovic D, Soldatovic I, Stamenkovic D, Mitrovic N, Perisic N, Marjanovic I, Mickovic S, Karanikolas M. Correlation between procalcitonin and intra-abdominal pressure and their role in prediction of the severity of acute pancreatitis. Pancreatology. 2012;12:337-343. [PubMed] [DOI] |
| 17. | Makay R, Issekutz A, Banga P, Belágyi T, Oláh A. [Role of procalcitonin rapid test in the differential diagnosis of uninfected and infected forms of acute pancreatitis]. Magy Seb. 2003;56:31-33. [PubMed] |
| 18. | Oláh A, Belágyi T, Issekutz A, Makay R, Zaborszky A. Value of procalcitonin quick test in the differentiation between sterile and infected forms of acute pancreatitis. Hepatogastroenterology. 2005;52:243-245. [PubMed] |
| 19. | Woo SM, Noh MH, Kim BG, Hsing CT, Han JS, Ryu SH, Seo JM, Yoon HA, Jang JS, Choi SR. Comparison of serum procalcitonin with Ranson, APACHE-II, Glasgow and Balthazar CT severity index scores in predicting severity of acute pancreatitis. Korean J Gastroenterol. 2011;58:31-37. [PubMed] |
| 20. | Rau B, Steinbach G, Gansauge F, Mayer JM, Grünert A, Beger HG. The potential role of procalcitonin and interleukin 8 in the prediction of infected necrosis in acute pancreatitis. Gut. 1997;41:832-840. [PubMed] |
| 21. | Ammori BJ, Becker KL, Kite P, Snider RH, Nylén ES, White JC, Larvin M, McMahon MJ. Calcitonin precursors in the prediction of severity of acute pancreatitis on the day of admission. Br J Surg. 2003;90:197-204. [PubMed] |
| 22. | Wu BU, Johannes RS, Sun X, Tabak Y, Conwell DL, Banks PA. The early prediction of mortality in acute pancreatitis: a large population-based study. Gut. 2008;57:1698-1703. [PubMed] [DOI] |
| 23. | Papachristou GI, Muddana V, Yadav D, O'Connell M, Sanders MK, Slivka A, Whitcomb DC. Comparison of BISAP, Ranson's, APACHE-II, and CTSI scores in predicting organ failure, complications, and mortality in acute pancreatitis. Am J Gastroenterol. 2010;105:435-441; quiz 442. [PubMed] [DOI] |
| 25. | Lankisch PG, Mahlke R, Blum T, Bruns A, Bruns D, Maisonneuve P, Lowenfels AB. Hemoconcentration: an early marker of severe and/or necrotizing pancreatitis? A critical appraisal. Am J Gastroenterol. 2001;96:2081-2085. [PubMed] |