修回日期: 2013-12-23
接受日期: 2013-12-25
在线出版日期: 2014-02-28
目的: 探讨六味地黄丸对非酒精性脂肪肝(non-alcoholic fatty liver disease, NAFLD)大鼠肝脏组织超氧化物歧化酶(superoxide dismutase, SOD)、丙二醛(malonaldehyde, MDA)、甘油三酯(triglyceride, TG)和总胆固醇(total cholesterol, TC)水平的影响, 并分析其对肝脏组织的保护作用及机制.
方法: 按照数字随机分组法将45只大鼠均分为正常组、模型组和六味地黄丸组3组, 正常组大鼠使用普通基础饲料喂养, 模型组大鼠使用高脂饲料喂养, 六味地黄丸组大鼠使用高脂饲料+六味地黄丸喂养, 比较3组大鼠血清高密度脂蛋白胆固醇(high-density lipoproteincholesterol, HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol, LDL-C)、谷草转氨酶(aspartate transaminase, AST)、谷丙转氨酶(altalanine aminotransferase, ALT)、白蛋白(albumin, ALB)、总蛋白(total protein, TP)、球蛋白(globulose, GLB)水平和肝组织SOD、MDA、TG和总胆固醇(total cholesterol, TC).
结果: 模型组大鼠血清HDL-C明显低于正常组大鼠(0.61 mmol/L±0.06 mmol/L vs 1.08 mmol/L±0.16 mmol/L), 血清LDL-C、ALT明显高于正常大鼠(0.75 mmol/L±0.23 mmol/L vs 0.16 mmol/L±0.05 mmol/L、92.16 U/L±35.56 U/L vs 31.61 U/L±14.69 U/L), 差异具有显著性(P<0.05); 六味地黄丸组大鼠血清LDL-C和ALT水平均明显低于模型组(0.46 mmol/L±0.12 mmol/L vs 0.75 mmol/L±0.23 mmol/L、41.88 U/L±12.27 U/L vs 92.16 U/L±35.56 U/L), 差异具有显著性(P<0.05); 模型组大鼠与正常组大鼠血清ALB、TP和GLB水平比较(18.84 g/L±1.95 g/L vs 20.16 g/L±0.95 g/L、43.15 g/L±3.98 g/L vs 42.91 g/L±2.62 g/L、24.34 g/L±1.65 g/L vs 22.75 g/L±2.19 g/L), 差异无统计学意义(P>0.05); 六味地黄丸组大鼠血清ALB、TP和GLB水平与模型组大鼠比较(18.83 g/L±3.05 g/L vs 18.84 g/L±1.95 g/L、41.17 g/L±4.84 g/L vs 43.15 g/L±3.98 g/L、22.33 g/L±2.41 g/L vs 24.34 g/L±1.65 g/L), 差异无统计学意义(P>0.05); 模型组大鼠肝脏组织SOD水平明显低于正常组大鼠, (196.22 U/mgprot±25.08 U/mgprot vs 361.25 U/mgprot±24.17 U/mgprot), MDA、TG和TC水平明显高于正常组大鼠(3.92 nmol/mgprot±1.21 nmol/mgprot vs 1.34 nmol/mgprot±0.32 nmol/mgprot、3.75 mmol/L±0.52 mmol/L vs 1.62 mmol/L±0.44 mmol/L、1.75 mmol/L±0.65 mmol/L vs 1.05 mmol/L±0.28 mmol/L), 差异具有显著性(P<0.05); 六味地黄丸组大鼠SOD水平明显高于模型组(274.06 U/mgprot±52.11 U/mgprot vs 196.22 U/mgprot±25.08 U/mgprot), MDA、TG和TC水平明显低于模型组(1.77 nmol/mgprot±0.53 nmol/mgprot vs 3.92 nmol/mgprot±1.21 nmol/mgprot、2.36 mmol/L±0.51 mmol/L vs 3.75 mmol/L±0.52 mmol/L、1.45 mmol/L±0.44 mmol/L vs 1.75 mmol/L±0.65 mmol/L), 差异具有显著性(P<0.05). 肉眼和光镜检查均可见模型组大鼠较正常组大鼠有明显异常, 六味地黄丸组大鼠较模型组大鼠有明显改善.
结论: 六味地黄丸能够有效改善高脂饮食诱发的非酒精性脂肪肝大鼠肝功能, 对肝细胞具有保护作用, 可能通过改善SOD、MDA、TG和TC水平治疗非酒精性脂肪肝.
核心提示: 本研究结果显示, 六味地黄丸组大鼠血清高密度脂蛋白胆固醇(high-density lipoproteincholesterol, HDL-C)和谷丙转氨酶(altalanine aminotransferase, ALT)水平均明显低于模型组, 差异具有显著性; 六味地黄丸组大鼠血清HDL-C和AST水平与模型组大鼠比较, 差异无统计学意义. 表明六味地黄丸在降低非酒精性脂肪肝(non-alcoholic fatty liver disease, NAFLD)大鼠血清LDL-C和ALT水平上具有显著疗效, 对改善HDL-C和谷草转氨酶(aspartate transaminase)效果不明显. 六味地黄丸组大鼠超氧化物歧化酶(superoxide dismutase, SOD)水平明显高于模型组, 丙二醛(malonaldehyde, MDA)、甘油三酯(triglyceride, TG)和总胆固醇(total cholesterol, TC)水平明显低于模型组, 差异具有显著性. 表明六味地黄丸可能通过升高大鼠SOD水平和降低TG、TC、MDA水平实现改善NAFLD作用.
引文著录: 全晓红, 叶冬梅, 唐晓光. 六味地黄丸对NAFLD大鼠肝脏组织SOD、MDA、TG和TC的影响及意义. 世界华人消化杂志 2014; 22(6): 819-824
Revised: December 23, 2013
Accepted: December 25, 2013
Published online: February 28, 2014
AIM: To explore whether Liuwei Dihuangwan has a protective effect against non-alcoholic fatty liver disease (NAFLD) in rats and the possible mechanisms involved.
METHODS: Forty-five rats were randomly divided into three groups: a normal control group, a model control group, and a Liuwei Dihuangwan treated group. The normal control group was fed a normal diet, the model control group was fed a high-fat diet, and the Liuwei Dihuangwan treated group was fed a high-fat diet + Liuwei Dihuangwan. Serum levels of high-density lipoproteincholesterol (HDL-C), low-density lipoprotein cholesterol (LDL-C), aspartate transaminase (AST), alanine aminotransferase (ALT), albumin (ALB), total protein (TP), globulose (GLB), as well as hepatic levels of superoxide dismutase (SOD), malonaldehyde (MDA), triglyceride (TG), and total cholesterol (TC) were compared between different groups.
RESULTS: Serum levels of HDL-C (0.61 mmol/L ± 0.06 mmol/L vs 1.08 mmol/L ± 0.16 mmol/L) were significantly lower and those of LDL-C and ALT (0.75 U/L ± 0.23 U/L vs 0.16 U/L ± 0.05 U/L; 92.16 U/L ± 35.56 U/L vs 31.61 U/L ± 14.69 U/L) were significantly higher in the model control group than in the normal control group. Serum levels of LDL-C and ALT were significantly lower in the Liuwei Dihuangwan treated group than in the model control group (0.46 mmol/L ± 0.12 mmol/L vs 0.75 mmol/L ± 0.23 mmol/L; 41.88 U/L ± 12.27 U/L vs 92.16 U/L ± 35.56 U/L; P < 0.05 for both). Serum levels of ALB (18.84 g/L ± 1.95 g/L vs 20.16 g/L ± 0.95 g/L), TP (43.15 g/L ± 3.98 g/L vs 42.91 g/L ± 2.62 g/L) and GLB (24.34 g/L ± 1.65 g/L vs 22.75 g/L 2.19 g/L) had no significant differences between the model control group and the normal control group (P > 0.05 for all), and between the Liuwei Dihuangwan treated group and the model control group (ALB: 18.83 g/L ± 3.05 g/L vs 18.84 g/L ± 1.95 g/L; TP: 41.17 g/L ± 4.84 g/L vs 43.15 g/L ± 3.98 g/L; GLB: 22.33 g/L ± 2.41 g/L vs 24.34 g/L ± 1.65 g/L; P > 0.05 for all). Hepatic levels of SOD (196.22 U/mgprot ± 25.08 U/mgprot vs 361.25 U/mgprot ± 24.17 U/mgprot) were significantly lower and those of MDA (3.92 nmol/mgprot ± 1.21 nmol/mgprot vs 1.34 nmol/mgprot ± 0.32 nmol/mgprot), TG (3.75 mmol/L ± 0.52 mmol/L vs 1.62 mmol/L ± 0.44 mmol/L) and TC (1.75 mmol/L ± 0.65 mmol/L vs 1.05 mmol/L ± 0.28 mmol/L) were significantly higher in the model control group than in the normal control group (P < 0.05 for all). Hepatic levels of SOD (274.06 U/mgprot ± 52.11 U/mgprot vs 196.22 U/mgprot ± 25.08 U/mgprot) were significantly higher and those of MDA, TG and TC (1.77 nmol/mgprot ± 0.53 nmol/mgprot vs 3.92 nmol/mgprot ± 1.21 nmol/mgprot, 2.36 mmol/L ± 0.51 mmol/L vs 3.75 mmol/L ± 0.52 mmol/L, 1.45 mmol/L ± 0.44 mmol/L vs 1.75 mmol/L ± 0.65 mmol/L) were significantly lower in the Liuwei Dihuangwan treated group than in the model control group (P < 0.05 for all). Pathological changes observed by naked eyes and light microscopy were obvious in the model control group compared with the normal control group, and Liuwei Dihuangwan significantly improved these changes.
CONCLUSION: Liuwei Dihuangwan has positive therapeutic effects against experimental NAFLD in rats possibly by improving the levels of SOD, MDA, TG and TC.
- Citation: Quan XH, Ye DM, Tang XG. Liuwei Dihuangwan protects against non-alcoholic fatty liver disease in rats. Shijie Huaren Xiaohua Zazhi 2014; 22(6): 819-824
- URL: https://www.wjgnet.com/1009-3079/full/v22/i6/819.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v22.i6.819
非酒精性脂肪肝(non-alcoholic fatty liver disease, NAFLD)是指由除酒精因素外的其他明确因素引发, 以弥漫性肝细胞大泡性脂肪变为主要特征的肝损伤[1]. 随着近几年人们生活水平的提高以及生活习惯的改变, NAFLD临床发病率逐年升高. NAFLD患者易进展为肝纤维化、肝硬化甚至肝癌, 是导致患者死亡的主要原因. 六味地黄丸是滋补肾阴的中药方, 具有调节免疫、降血糖、降血脂以及肝脏保护等多种效果[2]. 本研究采用六味地黄丸治疗高脂饲料长期喂养的NAFLD大鼠取得了良好的临床效果, 现报道如下.
选取45只健康SPF级Wistar♂大鼠[实验动物合格证号: SCXK(新) 2003-0002]作为本研究研究对象, 所有大鼠均购自南京市模式动物研究所. 大鼠平均体质量为205.41 g±20.06 g, 分为5只/笼, 在22.0 ℃±1.0 ℃和40%-70%湿度下进行明暗各12 h喂养. 注意保持鼠笼通风和清洁, 每日更换饮水和饲料[3]. 在使用普通基础饲料喂养适应性喂养1 wk后, 按照数字随机分组法将45只大鼠均分为正常组、模型组和六味地黄丸组3组, 3组大鼠平均体质量比较差异无统计学意义(P>0.05), 具有可比性. 高脂饲料由我院按照15 g白糖、10 g猪油、5 g蛋黄粉、1 g胆固醇、0.8 g胆酸钠和68.2 g大鼠普通基础饲料的比例自行加工制作, 使用60Co按32 kGy剂量辐照灭菌[4]. 六味地黄丸: 北京同仁堂科技发展股份有限公司制药厂, 国药准字Z11021283.
1.2.1 建模及治疗: 正常组大鼠继续使用普通基础饲料喂养, 模型组和六味地黄丸组大鼠使用高脂饲料喂养. 六味地黄丸组在高脂饲料喂养的基础上加用六味地黄丸, 用药剂量为1.2 g/(kg•d), 采取混悬液灌胃方法给药. 3组大鼠均每周称重一次, 连续灌胃4 wk.
1.2.2 观察指标: 3组大鼠均在末次给药且禁食12 h后腹腔注射戊巴比妥钠麻醉, 剂量为40 mg/kg. 分离大鼠腹主动脉后收集10 mL新鲜血液, 静置1 h后使用3000 r/min离心机离心15 min. 取上清液检测血清高密度脂蛋白胆固醇(high-density lipoproteincholesterol, HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol, LDL-C)、谷草转氨酶(aspartate transaminase, AST)、谷丙转氨酶(alanine aminotransferase, ALT)、白蛋白(albumin, ALB)、总蛋白(total protein, TP)和球蛋白(globulose, GLB). 处死大鼠后取部分肝组织进行超氧化物歧化酶(superoxide dismutase, SOD)、丙二醛(malonaldehyde, MDA)、甘油三酯(triglyceride, TG)和总胆固醇(total cholesterol, TC)检测[5].
统计学处理 本研究数据均采用SPSS18.0进行统计学处理, 计量资料采用mean±SD的形式表示, 差异性比较使用t检验, P<0.05为差异具有统计学意义.
模型组大鼠血清HDL-C明显低于正常组大鼠, 血清LDL-C、ALT明显高于正常大鼠, 差异具有显著性(P<0.05); 六味地黄丸组大鼠血清LDL-C和ALT水平均明显低于模型组, 差异具有显著性(P<0.05); 六味地黄丸组大鼠血清HDL-C和AST水平与模型组大鼠比较, 差异无统计学意义(P>0.05)(表1).
模型组大鼠与正常组大鼠血清ALB、TP和GLB水平比较, 差异无统计学意义(P>0.05); 六味地黄丸组大鼠血清ALB、TP和GLB水平与模型组大鼠比较, 差异无统计学意义(P>0.05)(表2).
| 分组 | ALB | TP | GLB |
| 正常组 | 20.16±0.95 | 42.91±2.62 | 22.75±2.19 |
| 模型组 | 18.84±1.95 | 43.15±3.98 | 24.34±1.65 |
| 六味地黄丸模型组 | 18.83±3.05 | 41.17±4.84 | 22.33±2.41 |
模型组大鼠肝脏组织SOD水平明显低于正常组大鼠, MDA、TG和TC水平明显高于正常组大鼠, 差异具有显著性(P<0.05); 六味地黄丸组大鼠SOD水平明显高于模型组, MDA、TG和TC水平明显低于模型组, 差异具有显著性(P<0.05)(表3).
2.4.1 肉眼观察: 正常组: 肝脏形态、大小、轮廓、颜色、质地均无明显异常且无油腻感, 实质回声均匀; 模型组: 肝脏体积异常增大, 颜色呈奶黄色, 质地明显变硬, 切面有油腻感; 六味地黄丸组: 肝脏体积增大和质地变硬情况好转, 颜色呈淡红色.
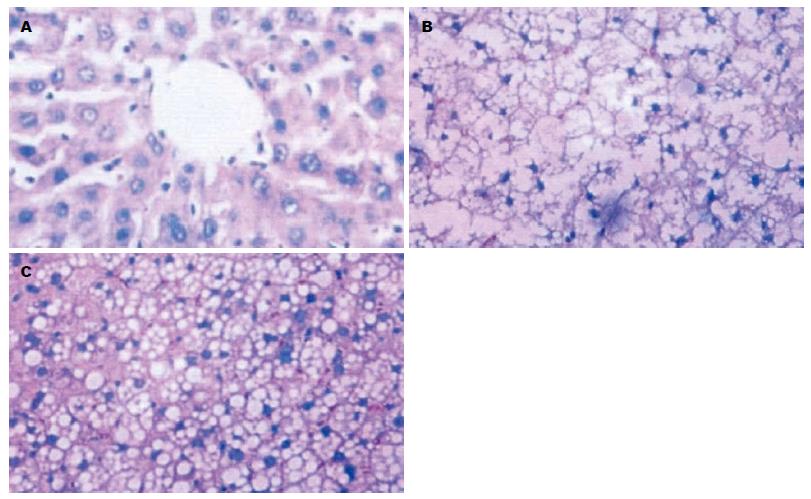
2.4.2 光镜观察: 正常组: 肝细胞结构正常, 细胞核位于细胞中央且清晰可见, 肝小叶清晰可见, 无明显炎症、脂肪变性以及坏死细胞(图1A); 模型组: 大部分细胞出现脂肪变性和损伤, 细胞质内部可见大量圆形脂滴, 细胞核移至细胞边缘, 不可见肝小叶(图1B); 六味地黄丸组: 细胞脂肪变性和损伤明显减轻, 细胞质内部脂肪滴大量减少, 少数可见肝小叶(图1C).
NAFLD的主要特征为脂质代谢紊乱, 肝脏细胞由于发生脂肪样病变引起脂肪在肝内堆积而发病. 临床研究表明, 脂联素、抵抗素、瘦素等脂肪因子均与NAFLD发病有一定联系[6].
LDL-C为极低密度脂蛋白水解后除去部分脂肪和少量蛋白质后的残余部分, 主要用于运输体内胆固醇至肝脏, 因此可以通过检测LDL-C水平反应肝脏胆固醇水平. HDL-C主要由肝脏生成和分泌, 主要用于将肝脏中的磷脂和胆固醇转运出去[7]. 因此, 模型组大鼠通过喂养高脂饲料后血清LDL-C逐渐升高, 而HDL-C则逐渐下降, TC逐渐升高, 符合NAFLD患者的发病特征. NAFLD的另一个特征为甘油三醋在肝细胞中大量堆积, 主要是由于大鼠摄入过多脂肪导致机体脂肪酸β氧化将脂肪从肝脏中外排和消耗的作用不足以将多余的脂肪排出而造成堆积[8]. 因此, 模型组大鼠喂养高脂饲料后TG水平明显升高, 符合NAFLD发病特征. ALT和AST主要分布于肝细胞和心肌细胞内, 血清内较少, 肝细胞膜通透性增加或严重受损时ALT和AST被释放至血液中, 血清ALT和AST水平升高[9]. 因此, 模型组大鼠喂养高脂饲料发生酒精性脂肪肝时肝细胞膜通透性改变, 大量细胞受损或坏死, 导致血清ALT和AST水平升高. MDA是机体酶系统与非酶系统产生自由基并攻击生物膜中多不饱和脂肪酸而形成的脂质过氧化物. 其含量能够反映机体脂质过氧化程度, 也可间接反映肝细胞受损程度. SOD则可消除机体氧自由基, 主要作用是抵抗内、外环境中的超氧离子损伤机体[10]. SOD水平反映了机体清楚氧自由基的能力. 因此, 模型组大鼠通过喂养高脂饲料后肝脏组织MDA水平升高, 而SOD水平下降. 总体来看, 本研究使用高脂饲料进行Wistar雄性大鼠长期喂养, 建立良好的NAFLD模型. 检测大鼠血清HDL-C、LDL-C、AST、ALT、ALB、TP、GLB水平和肝脏组织SOD、MDA、TG、TC水平能够准确显示NAFLD的发病特征. 另外, 模型组大鼠与正常组大鼠血清ALB、TP和GLB水平比较, 差异无统计学意义. 表明, NAFLD发病并不影响血清蛋白含量.
六味地黄丸由熟地黄、山药、山茱萸、牡丹皮、泽泻和茯苓按照质量比为8:4:4:3:3:3的比例配伍组成[11]. 其中熟地黄可补血滋润、益精填髓[12], 山药健脾益肾、补虚嬴, 山茱萸可补肝肾不足, 牡丹皮清热凉血、活血散瘀, 泽泻利水、泄热、渗湿[13], 茯苓则可利水渗湿、败毒抗癌. 现代药理学研究表明六味地黄丸具有调节免疫、调节钙磷代谢、降血糖血脂、保护肝脏等多种作用[14]. 本研究结果显示, 六味地黄丸组大鼠血清LDL-C和ALT水平均明显低于模型组, 差异具有显著性; 六味地黄丸组大鼠血清HDL-C和AST水平与模型组大鼠比较, 差异无统计学意义. 表明六味地黄丸在降低NAFLD大鼠血清LDL-C和ALT水平上具有显著疗效, 对改善HDL-C和AST效果不明显. 六味地黄丸组大鼠SOD水平明显高于模型组, MDA、TG和TC水平明显低于模型组, 差异具有显著性. 表明六味地黄丸可能通过升高大鼠SOD水平和降低TG、TC、MDA水平实现改善NAFLD作用[15]. 六味地黄丸组大鼠血清ALB、TP和GLB水平与模型组大鼠比较, 差异无统计学意义. 表明六味地黄丸对NAFLD大鼠血清TP、ALB和GLB无明显影响. 肉眼和光镜检查均可见模型组大鼠较正常组大鼠有明显异常, 六味地黄丸组大鼠较模型组大鼠有明显改善. 表明, 六味地黄丸能够显著改善大鼠肝细胞弥漫性肝细胞大泡性脂肪变.
总之, 六味地黄丸能够有效改善高脂饮食诱发的NAFLD大鼠肝功能, 对肝细胞具有保护作用, 可能通过改善SOD、MDA、TG和TC水平治疗NAFLD. 六味地黄丸可应用于临床治疗NAFLD患者以进一步深入分析其临床疗效及作用机制.
随着近几年人们生活水平的提高以及生活习惯的改变, 非酒精性脂肪肝(non-alcoholic fatty liver disease, NAFLD)临床发病率逐年升高. NAFLD患者易进展为肝纤维化、肝硬化甚至肝癌, 是导致患者死亡的主要原因. 六味地黄丸是滋补肾阴的中药方, 具有调节免疫、降血糖、降血脂以及肝脏保护等多种效果.
邵华, 副主任药师, 东南大学附属中大医院药剂科
临床研究表明, 脂联素、抵抗素、瘦素等脂肪因子均与NAFLD发病有一定联系.
六味地黄丸能够有效改善高脂饮食诱发的NAFLD大鼠肝功能, 对肝细胞具有保护作用, 可能通过改善SOD、MDA、TG和TC水平治疗NAFLD. 六味地黄丸可应用于临床治疗NAFLD患者以进一步深入分析其临床疗效及作用机制.
本文选题尚可, 设计合理, 结果可靠, 有一定的参考价值.
编辑: 郭鹏 电编:鲁亚静
| 5. | Pazzaglia S, Cifaldi L, Saran A, Nobili V, Fruci D, Alisi A. Hedgehog/hyaluronic acid interaction network in nonalcoholic fatty liver disease, fibrosis, and hepatocellular carcinoma. Hepatology. 2012;56:1589. [PubMed] [DOI] |
| 7. | Arienti V, Aluigi L, Pretolani S, Accogli E, Polimeni L, Domanico A, Violi F. Ultrasonography (US) and non-invasive diagnostic methods for non-alcoholic fatty liver disease (NAFLD) and early vascular damage. Possible application in a population study on the metabolic syndrome (MS). Intern Emerg Med. 2012;7 Suppl 3:S283-S290. [PubMed] [DOI] |
| 9. | 张 弛, 刘 瑛, 李 华珠, 杨 晓春, 周 桂莲, 吴 文宇, 王 敏, 熊 璞. 血清谷丙转氨酶在正常范围内对非酒精性脂肪性肝病的预测. 世界华人消化杂志. 2011;19:841-844. |
| 10. | Argo CK, Northup PG, Al-Osaimi AM, Caldwell SH. Systematic review of risk factors for fibrosis progression in non-alcoholic steatohepatitis. J Hepatol. 2009;51:371-379. [PubMed] [DOI] |
| 12. | 周 雪康. 六味地黄丸的药理与临床应用. 中国中医药现代远程教育. 2013;11:128-129. |
| 13. | 沈 智理, 杜 亮亮. 活血降脂丸治疗非酒精性脂肪肝的疗效分析. 中国中医基础医学杂志. 2012;18:754-755. |