修回日期: 2013-12-09
接受日期: 2014-01-08
在线出版日期: 2014-02-28
目的: 通过比较改良胆胰转流术和十二指肠改道术对非肥胖性2型糖尿病模型鼠(Goto-Kakizaki, GK)大鼠的降糖作用, 以此探索外科手术改善糖尿病的部分机制.
方法: 将30只GK大鼠随机分为A、B、C组, 每组10只. 分别对A组行假手术, 对B组行改良胆胰转流术(modified billiopancreatic diversion surgery, MBPD), 对C组行十二指肠改道术(duodenal-jejunal bypass surgery, DJB). 术前1 wk及术后第1、4、8周两组大鼠空腹血糖、随机血糖和体质量. 术前1 wk及术后第4周糖耐量、胰岛素和血脂(胆固醇、甘油三酯、游离脂肪酸).
结果: 术后1 wk B和C组体质量下降明显, 与A组比较有差异(304.990 g±12.156 g vs 320.568 g±10.607 g, P = 0.011; 308.540 g±9.637 g vs 320.568 g±10.607 g, P = 0.024). 术后4、8 wk三组间体质量无差异性. 术后B组和C组随机血糖小于A组(9.620 mmol/L±0.794 mmol/L vs 14.471 mmol/L± 2.531 mmol/L, P<0.001; 9.200 mmol/L±1.000 mmol/L vs 14.471 mmol/L± 2.531 mmol/L, P<0.001), 有统计学意义. 三组空腹血糖术前、术后未见明显的差异. 术后4 wk B组和C组糖耐量峰值(17.350 mmol/L±2.220 mmol/L vs 20.600 mmol/L±2.381 mmol/L, P = 0.009; 18.238 mmol/L±1.364 mmol/L vs 20.600 mmol/L±2.381 mmol/L, P = 0.024)、胰岛素含量(0.476 ng/mL±0.068 ng/mL vs 0.724 ng/mL±0.192 ng/mL, P<0.05; 0.542 ng/mL±0.055 ng/mL vs 0.724 ng/mL±0.192 ng/mL, P<0.05)明显低于A组, 有统计学意义, 术后B组和C组胆固醇(2.550 mmol/L±0.691 mmol/L vs 3.125 mmol/L±0.267 mmol/L, P<0.05; 2.450 mmol/L±0.424 mmol/L vs 3.125 mmol/L±0.267 mmol/L, P<0.05)、游离脂肪酸(697.667 μEq/L±103.77 μEq/L vs 994.667 μEq/L±257.817 μEq/L, P<0.05; 670.333 μEq/L±129.421 μEq/L vs 994.667 μEq/L±257.817 μEq/L, P<0.05)含量小于A组, 有统计学意义, 术后B组和C组甘油三酯含量大于A组(1.329 mmol/L±0.716 mmol/L vs 0.754 mmol/L±0.236 mmol/L, P<0.05; 1.569 mmol/L±0.612 mmol/L vs 0.754 mmol/L±0.236 mmol/L, P<0.05), 有统计学意义.
结论: 十二指肠改道术改善GK大鼠血糖方面不优于改良胆胰转流术, 胆胰液的转流在2型糖尿病的改善中起到重要的作用.
核心提示: 本文通过单独的胆胰液转流术和十二指肠改道术对比研究, 可以针对性地研究胆胰液的作用, 食物的消化吸收受到胆胰液的影响, 术后必然存在消化吸收的改变, 相关的变化机制有待进一步阐明, 可以更好指导临床的治疗.
引文著录: 冯苏, 田志龙, 奚海林, 王小凯, 贾高磊. 手术改善Goto-Kakizaki大鼠血糖中胆胰液转流的重要作用. 世界华人消化杂志 2014; 22(6): 766-772
Revised: December 9, 2013
Accepted: January 8, 2014
Published online: February 28, 2014
AIM: To compare the effect of modified billiopancreatic diversion (MBPD) surgery versus duodenal-jejunal bypass (DJB) surgery in improving glucose levels in Goto-Kakizaki (GK) rats, and to explore the possible mechanisms.
METHODS: Thirty male GK rats were randomized into three groups to undergo sham operation, MBPD surgery and DJB surgery, respectively. Body mass, fasting plasma glucose and random plasma glucose were determined 1 week before and 1, 4, 8 wk after operation. Insulin, oral glucose tolerance test (OGTT), cholesterol, triglyceride and free fatty acid were determined 1 wk before and 4 wk after operation.
RESULTS: One week after the surgery, body mass of MBPD- and DJB-treated rats significantly decreased (304.990 g ± 12.156 g vs 320.568 g ± 10.607 g, P = 0.011; 308.540 g ± 9.637 g vs 320.568 g ± 10.607 g, P = 0.024). MBPD- and DJB-treated rats had better oral glucose tolerance (17.350 mmol/L ± 2.220 mmol/L vs 20.600 mmol/L ± 2.381 mmol/L, P = 0.009; 18.238 mmol/L ± 1.364 mmol/L vs 20.600 mmol/L ± 2.381 mmol/L, P = 0.024) compared with the sham operation group. Random plasma glucose (9.620 mmol/L ± 0.794 mmol/L vs 14.471 mmol/L ± 2.531 mmol/L, P < 0.001; 9.200 mmol/L ± 1.000 mmol/L vs 14.471 mmol/L ± 2.531 mmol/L, P < 0.001), insulin (0.476 ng/mL± 0.068 ng/mL vs 0.724 ng/mL ± 0.192 ng/mL, P < 0.05; 0.542 ng/mL ± 0.055 ng/mL vs 0.724 ng/mL ± 0.192 ng/mL, P < 0.05), cholesterol (2.550 mmol/L ± 0.691 mmol/L vs 3.125 mmol/L ± 0.267 mmol/L, P < 0.05; 2.450 mmol/L ± 0.424 mmol/L vs 3.125 mmol/L ± 0.267 mmol/L, P < 0.05) and free fatty acid (697.667 μEq/L ± 103.77 μEq/L vs 994.667 μEq/L ± 257.817 μEq/L, P < 0.05; 670.333 μEq/L ± 129.421 μEq/L vs 994.667 μEq/L ± 257.817 μEq/L, P < 0.05) of NBPD- and DJB-treated rats were lower than those in the sham operation group after operation, but triglycerides (1.329 mmol/L ± 0.716 mmol/L vs 0.754 mmol/L ± 0.236 mmol/L, P < 0.05; 1.569 mmol/L ± 0.612 mmol/L vs 0.754 mmol/L ± 0.236 mmol/L, P < 0.05) of NBPD- and DJB-treated rats were significantly higher.
CONCLUSION: Modified billiopancreatic diversion surgery is superior to bowel bypass in improving glucose levels in Goto-Kakizaki rats.
- Citation: Feng S, Tian ZL, Xi HL, Wang XK, Jia GL. Modified billiopancreatic diversion surgery improves glucose levels in Goto-Kakizaki rats. Shijie Huaren Xiaohua Zazhi 2014; 22(6): 766-772
- URL: https://www.wjgnet.com/1009-3079/full/v22/i6/766.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v22.i6.766
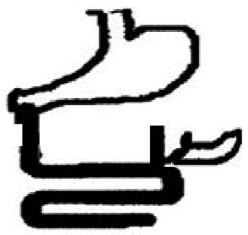
减肥手术可以有效地改善肥胖型2型糖尿病, 其效果已得到大量的临床及基础研究证实, 对非肥胖2型糖尿病的外科治疗也有大量的研究[1]. Rubino通过(Goto-Kakizaki, GK)大鼠(非肥胖性2型糖尿病模型鼠)研究证实十二指肠改道术(duodenal-jejunal bypass, DJB)(图1)可以有效地改善血糖, 其机制可能与肠道的旷置和胆胰液的转流有关[2]. 外科手术术后, 消化系重建, 胆汁和胰液与食物混合的时间推迟, 而胆汁和胰液对食物的消化起着决定性的作用, 很可能对食物的消化造成影响. 不含肠道旷置的胆胰液转流后是否使得食物中的糖类、脂类消化吸收发生改变, 从而改善血糖呢? 改良胆胰转流手术(modify billiopancreatic diversion, MBPD)(图2)仅推迟胆汁和胰液与食物混合的时间与部位, 避开了肠道的旷置, 可以独立出胆胰液转流的因素[3]. DJB则包含肠道(十二指肠和空肠上段)的旷置和胆胰液的转流, 通过观察这两种术式的降糖效果, 探讨外科手术治疗2型糖尿病中的可能机制.
12-14周龄SPF级♂GK大鼠30只, 购自上海斯莱克实验动物有限公司, 实验动物证号: SCXK(沪)2007-0005, 合格证编码: 2007000522007. 体质量280-300 g/只, 饲养于实验动物中心, 动物自由进饮, 喂食5%脂肪的饲料, 20-25 g/d, 适应环境2 wk.
1.2.1 分组及手术治疗: 30只大鼠编号, 根据随机数字表, 将GK大鼠随机分为A、B、C组, 每组10只. 对A组行假手术, 对B组行改良胆胰转流术, 对C组行十二指肠改道术. 术前1 d大鼠禁食不禁饮, 手术过程间断吸入七氟烷麻醉. DJB组: 于幽门下结扎部分血管后横断十二指肠与幽门连接处, 远端结扎; 在距Treitz韧带10 cm处切断空肠, 远端空肠与幽门做端端吻合, 近端空肠与距Treitz韧带20 cm处空肠做端侧吻合(图1). MBPD组: 在胆肠汇合点处肠管的近端0.5 cm处横断十二指肠, 远端封闭; 胆肠汇合点远端0.5 cm处横断十二指肠, 将近端十二指肠与远端十二指肠吻合, 并将胆肠汇合点1 cm肠管与距Treitz韧带20 cm处肠管行端侧吻合(图2). 假手术组: 在胆管上距幽门1 cm处切断十二指肠后原位缝合.
1.2.2 实验过程中各指标的检测: 所有大鼠适应环境2 wk后, 检测大鼠体质量、空腹血糖、随机血糖及糖耐量(oral glucose tolerance, OGTT), 术前1 wk内眦静脉取血. 术后第1、4、8周检测大鼠体质量、空腹血糖、随机血糖, 术后4 wk检测OGTT, 内眦静脉取血. 各指标的检测方法: (1)体质量: 禁食后电子秤称质量; (2)空腹血糖: 禁食后, 尾部取血. 随机血糖: 非禁食状态下于早上随机时间尾部取血. 都使用罗氏活力型一键式微量血糖仪检测; (3)OGTT: 大鼠隔夜禁食12-14 h时后, 检测大鼠空腹血糖, 按2 g/kg予以500 mL/L葡萄糖溶液灌胃, 分别在灌胃后30、60、120、180 min时, 尾部取血, 使用罗氏活力型一键式微量血糖仪检测; (4)内眦静脉取血: 内眦静脉静脉取血约1 mL左右, 3000 r/min在4 ℃离心15 min, 分离后的血清保存在-20 ℃冰箱中待测量; (5)血脂: 血清送检验科, 检测血清甘油三酯、胆固醇、游离脂肪酸含量; (6)血浆胰岛素: 用 ELISA法检测血浆胰岛素含量.
统计学处理 使用SPSS17.0统计软件进行分析, 数据以mean±SD表示. 对体质量、空腹血糖、随机血糖, 血脂和胰岛素数值分别采用术前术后配对t检验, 用F检验多因素方差分析进行术前和术后多组及组间统计学处理, P<0.05为差异有统计学意义.
术前3组大鼠间体质量无统计学差异, 术后1 wk, DJB、MBPD组大鼠体质量降至308.540 g±9.637 g、304.990 g±12.156 g, 与术前(322.540 g±13.123 g、324.640 g±16.798 g)比较, 差异有统计学意义(P<0.01), DJB与假手术组比较(P = 0.024<0.05)、MBPD与假手术组比较(P = 0.011<0.05)有统计学意义. 假手术组大鼠体质量在手术后也下降, 但是术后与术前无统计学差异. 术后4、8 wk, 3组间差异无统计学意义(表1).
2.2.1 空腹血糖: 术前3组大鼠间空腹血糖无明显差异, 术后1 wk, 3组大鼠血糖值均降低, 与术前比较差异无统计学意义. 相同周数时3组大鼠间空腹血糖差异也无统计学意义(表2).
| 分组 | 术前1 wk | 术后1 wk | 术后4 wk | 术后8 wk |
| 假手术组 | 6.443±0.670 | 5.857± 0.562 | 6.661±0.519 | 6.543±0656 |
| MBPD | 6.950±0.474 | 6.180±0.426 | 6.150±0.659 | 6.278±0.644 |
| DJB | 6.788±0.577 | 6.175±0.276 | 6.725±0.636 | 6.743±0.490 |
2.2.2 随机血糖: 术前3组大鼠间随机血糖无明显差异, 术后1、4、8 wk, DJB、NBPD组大鼠的随机血糖明显低于术前, 差别具有统计学意义(P<0.01), 与假手术组分别比较, 差异有统计学意义(P<0.001). DJB组与NBPD组比较无统计学意义(表3).
2.2.3 OGTT: 术前3组大鼠间OGTT无明显差异, 术后4 wk, DJB、MBPD组峰值为18.238 mmol/L±1.364 mmol/L、17.350 mmol/L±2.220 mmol/L, 较术前明显改善(P<0.01), 且明显低于假手术组. DJB组与假手术组比较(P = 0.024<0.05)、MBPD组与假手术组比较(P = 0.009<0.01)差异有统计学意义. DJB 组和MBPD组比较无统计学意义(表4).
术前1 wk, 3组大鼠血清胆固醇值差别无统计学意义. 术后4 wk, DJB、MBPD组血清胆固醇比术前下降, 差别有统计学意义. 假手术组术后均值也有下降, 但与术前相比, 差别无统计学意义. 术后4 wk, DJB组与MBPD组大鼠间血清胆固醇值差别有统计学意义(P<0.05, 表5).
术前1 wk, 3组大鼠空腹血清甘油三酯差别无统计学意义. 术后4 wk, DJB、MBPD组血清甘油三酯与术前及假手术组相比, 差别具有统计学意义. 假手术组术后4 wk甘油三脂均值基本不变, 差别无统计学意义(表6).
术前1 wk, 3组大鼠血清游离脂肪酸差别无统计学意义. 术后4 wk, DJB、MBPD组血清游离脂肪酸与术前相比, 差别无统计学意义, 但是小于假手术组(P<0.05). 而假手术组大鼠血清游离脂肪酸手术后明显上升(P<0.05, 表7).
外科手术可以有效地改善甚至治愈2型糖尿病, 但其机制仍然存在疑问. 我们通过观察仅转移胆胰液基本不旷置肠管, 对GK大鼠进行研究, 结果表明MBPD能够改善GK大鼠血糖, 胆胰液转流术和十二指肠改道术有相似的降糖效果.
本实验结果显示, 术后1 wk, DJB、MBPD组体质量明显的小于假手术组, 可以看出手术对GK大鼠的体质量还是有一定的影响, 术后4、8 wk 3组大鼠的体质量明显的增加并大于术前水平, 而且3组间无明显的差异, 可以看出, 外科手术在术后更长时间里并没有影响体质量的增加, 其术后体质量下降可能是手术本身造成的, 毕竟手术对消化吸收造成了一定的影响, 随着大鼠肠道功能的代偿, 体质量可以逐渐上升.
本实验的GK大鼠空腹血糖有所下降, 但是并没有统计学意义. MBPD、DJB组可以明显的降低随机血糖, 并在术后一直保持在较低水平, 不管是手术前后对比还是与假手术组对比都有统计学意义. 文献报道空腹血糖值跟糖尿病风险不成线性关系, 许多的糖尿病患者需要糖耐量的检测后才能被筛查出来[4]. 可以看出空腹血糖值得变化对糖尿病的敏感性还是有限的, 糖耐量的数值检测对于糖尿病的诊断要优于空腹血糖值[5]. 随机血糖是在非禁食的状态下检测, 符合人一天中的状态. 既往对糖尿病的研究大多关注空腹血糖, 而忽视了随机血糖. 随机血糖值明显的大于空腹血糖值, 其变化的敏感性要大于空腹血糖值. 非禁食状态下高血糖的"葡萄糖毒性作用"早期可直接引起高胰岛素血症, 使靶组织对胰岛素的敏感性下降. 继之导致B细胞代偿耗竭而出现胰岛素分泌不足[6]. 对糖尿病患者来说, 非禁食状态下的高血糖不但可以加速并发症的发生而且可以加重原发的糖尿病[7]. 随机血糖作为非禁食状态下的良好指标, 其数值的降低更有意义. 本实验证明改良胆胰转流术和十二指肠改道术可以有效地降低随机血糖, 两种术式的降糖效果无统计学差异.
那么, MBPD、DJB术改善随机血糖的可能机制是什么呢? 本实验结果显示, 术后1 wk MBPD、DJB组大鼠体质量下降明显, 但术后1 wk之后显示3组间并无差异. 假手术组体质量虽有下降但是手术前后并无统计学意义. 以往普遍认为外科减肥手术能够改善肥胖患者伴有的2型糖尿病和体质量的关系不大[8], 但是最近的有关文献显示体质量的丢失对于胰岛素敏感性可以起到重要的作用[9]. 本实验提示术后体质量的下降可能也起到一定的作用.
此外, 胆汁和胰液是最重要的消化液, 对食物的消化起着决定性的作用, 胆胰液的转流很可能对食糜中的糖类及脂类物质的消化造成影响, 使得这些物质消化不完全. MBPD、 DJB组术后与术前比较胆固醇明显的降低、甘油三酯明显上升, 但游离脂肪酸无明显的变化, 假手术组与术前比较胆固醇、甘油三酯无明显的变化, 但游离脂肪酸是明显的上升的. 可以看出MBPD、DJB组能够显著地降低胆固醇, 阻止游离脂肪酸的升高, 提高了甘油三酯.
清胆固醇升高与胰岛素分泌减少之间存在直接相关性, 随着胆固醇水平的下降, 胰岛素分泌恢复正常[10]. 动物实验显示胆固醇的减少有利于高脂饮食引起的糖尿病的改善[11]. 游离脂肪酸过高, 胰岛素的作用会减弱, 导致血糖增加[12]. 胆固醇的降低和低水平的游离脂肪酸增强了胰岛素敏感性, 术后DJB、MBPD组胰岛素明显的小于假手术组, 可以看出可能是DJB、MBPD组术后胰岛素敏感性上升低了随机血糖.
正常饮食状态下甘油三酯分解是受限的, 空腹状态下甘油三酯大量分解, 分解产物包括游离脂肪酸[13]. 空腹状态下MBPD、DJB组术后甘油三酯的水平是高于假手术组的, 可能是由于NBPD、DJB组术后胰岛素素敏感性增强, 糖利用增强, 不需要大量的脂肪动员, 所以血清甘油三酯分解减少致含量升高. 孟德尔随机研究不支持循环甘油三酯水平影响2型糖尿病风险、血糖及胰岛素抵抗[14]. 在糖尿病个体中高甘油三脂血症显示出其保护作用, 临床上做过外科减肥手术的患者显示, 手术后高甘油三脂可以预示胰岛素敏感性增强[15]. 胰岛素抑制脂肪的分解及减少肝糖原的释放、减少甘油三酯的转化与氧化, 通过增加糖的利用从而降低血糖[16]. NBPD、DJB组术后甘油三脂的升高可能是由于胰岛素敏感性的升高, 导致甘油三酯的分解减少.
NBPD、DJB组术后空腹胰岛素水平明显小于假手术组. 临床上糖尿患者的血糖改善后, 胰岛素的使用量也相应地下降, 相应研究表明是胰岛素的敏感性增强降低了胰岛素的水平[17,18]. MBPD、DJB组术后胰岛素小于假手术组, 可能是由于胰岛素敏感性增强, 机体需要量相应的减少[19].
本实验研究结果表明MBPD和DJB能够改善GK大鼠随机血糖, 术后血脂也呈现出明显的变化, DJB改善血糖、血脂方面尽管有肠道的旷置但并不优于MBPD, 由此也说明胆胰液的转流在DJB中也起到重要的作用. 由于MBPD的特点是胆胰液的转流, 胆胰液在消化吸收中起到重要的作用, 提示在血糖改善方面外科手术造成的消化吸收变化起到很大的作用. 既往的实验研究重视在胃肠道重建后激素的变化对血糖的影响, 本文证明外科手术导致的胆胰液对消化吸收的影响在血糖改善方面起到重要的作用, 增加肠道旷置的作用未见明显的叠加效应.
外科手术改善2型糖尿病研究已过渡到临床, 虽然已发现部分机制, 但仍有不足之处, 个别机制还存在争议, 动物研究可以很好的阐明一些机制, 并指导临床的研究. 本文通过不同术式的比较, 通过胆胰液的转流来探索相关的机制, 是外科手术改善Ⅱ型糖尿病研究一个补充.
薛东波, 教授, 哈尔滨医科大学附属第一医院
外科手术改善2型糖尿病研究中, 胆胰液的转流和肠道的旷职共同起到的作用, 但胆胰液的转流到底起到什么样的作用, 尚不清楚, 本文通过对比研究探索胆胰液的转流所起到的作用, 来进一步探索相关机制.
最新的研究显示手术改善Ⅱ型糖尿病可以起到很好的作用, 临床应用患者数也在逐年的增加, 患者耐受性好, 但也存在部分患者效果差, 原因有待进一步研究.
本文通过单独的胆胰液转流术和十二指肠改道术对比研究, 可以针对性的研究胆胰液的作用, 通过研究可以更好的指导临床的治疗.食物的消化吸收受到胆胰液的影响, 部分2型糖尿病患者通过饮食可以控制, 胆胰液的转流在食物的消化吸收方面的影响右多大, 有待进一步研究, 对指导临床的治疗有一定的意义.
本文通过比较胆胰转流术和十二指肠改道术来探索相关的机制, 从胆胰液方面分析术后血糖的变化、血脂的变化、胰岛素的变化. 对以后的动物研究有一定的指导意义, 并扩大了相关的思路.
本文通过动物实验研究, 可以很好的反应实际的问题, 数据可靠, 对相关的研究有一定的借鉴.
编辑: 郭鹏 电编:鲁亚静
| 1. | Wolfe BM, Purnell JQ, Belle SH. Treating diabetes with surgery. JAMA. 2013;309:2274-2275. [PubMed] [DOI] |
| 2. | Patriti A, Facchiano E, Donini A. Effect of duodenal-jejunal exclusion in a non-obese animal model of type 2 diabetes: a new perspective for an old disease. Ann Surg. 2004;240:388-39; author reply 388-39. [PubMed] |
| 4. | Schulze MB, Fritsche A, Boeing H, Joost HG. Fasting plasma glucose and Type 2 diabetes risk: a non-linear relationship. Diabet Med. 2010;27:473-476. [PubMed] [DOI] |
| 5. | Abdul-Ghani MA, Lyssenko V, Tuomi T, Defronzo RA, Groop L. The shape of plasma glucose concentration curve during OGTT predicts future risk of type 2 diabetes. Diabetes Metab Res Rev. 2010;26:280-286. [PubMed] [DOI] |
| 7. | Tanaka M. Relationship between fasting and 2-hour postprandial plasma glucose levels and vascular complications in patients with type 2 diabetes mellitus. J Int Med Res. 2012;40:1295-1303. [PubMed] [DOI] |
| 8. | Dixon JB, Zimmet P, Alberti KG, Rubino F. Bariatric surgery: an IDF statement for obese Type 2 diabetes. Arq Bras Endocrinol Metabol. 2011;55:367-382. [PubMed] [DOI] |
| 9. | Martin MJ. Comment on: Postprandial hypertriglyceridemia predicts improvement in insulin resistance in obese patients after bariatric surgery. Surg Obes Relat Dis. 2011;9:219-220. [PubMed] [DOI] |
| 10. | Hao M, Head WS, Gunawardana SC, Hasty AH, Piston DW. Direct effect of cholesterol on insulin secretion: a novel mechanism for pancreatic beta-cell dysfunction. Diabetes. 2007;56:2328-2338. [PubMed] [DOI] |
| 11. | Suzuki R, Lee K, Jing E, Biddinger SB, McDonald JG, Montine TJ, Craft S, Kahn CR. Diabetes and insulin in regulation of brain cholesterol metabolism. Cell Metab. 2010;12:567-579. [PubMed] [DOI] |
| 12. | Deng YT, Chang TW, Lee MS, Lin JK. Suppression of free fatty acid-induced insulin resistance by phytopolyphenols in C2C12 mouse skeletal muscle cells. J Agric Food Chem. 2012;60:1059-1066. [PubMed] [DOI] |
| 13. | De Silva NM, Freathy RM, Palmer TM, Donnelly LA, Luan J, Gaunt T, Langenberg C, Weedon MN, Shields B, Knight BA. Mendelian randomization studies do not support a role for raised circulating triglyceride levels influencing type 2 diabetes, glucose levels, or insulin resistance. Diabetes. 2011;60:1008-1018. [PubMed] [DOI] |
| 14. | Vega-López S, Calle MC, Fernandez ML, Kollannoor-Samuel G, Chhabra J, Todd M, Segura-Pérez S, D'Agostino D, Damio G, Pérez-Escamilla R. Triglyceride screening may improve cardiometabolic disease risk assessment in Latinos with poorly controlled type 2 diabetes. J Health Care Poor Underserved. 2013;24:1739-1755. [PubMed] [DOI] |
| 15. | Tinahones FJ, Queipo-Ortuño MI, Clemente-Postigo M, Fernnadez-Garcia D, Mingrone G, Cardona F. Postprandial hypertriglyceridemia predicts improvement in insulin resistance in obese patients after bariatric surgery. Surg Obes Relat Dis. 2013;9:213-218. [PubMed] [DOI] |
| 16. | Deguil J, Pineau L, Rowland Snyder EC, Dupont S, Beney L, Gil A, Frapper G, Ferreira T. Modulation of lipid-induced ER stress by fatty acid shape. Traffic. 2011;12:349-362. [PubMed] [DOI] |
| 17. | Currò G, Centorrino T, Low V, Navarra G. Plasma insulin and glucose time courses after biliary pancreatic diversion in morbidly obese patients with and without diabetes. Am J Surg. 2012;204:180-186. [PubMed] [DOI] |
| 19. | Li Z, Zhang HY, Lv LX, Li DF, Dai JX, Sha O, Li WQ, Bai Y, Yuan L. Roux-en-Y gastric bypass promotes expression of PDX-1 and regeneration of beta-cells in Goto-Kakizaki rats. World J Gastroenterol. 2010;16:2244-2251. [PubMed] [DOI] |