修回日期: 2013-12-11
接受日期: 2013-12-15
在线出版日期: 2014-02-08
目的: 评价普芦卡必利治疗慢性便秘的有效性和安全性.
方法: 对普芦卡必利治疗慢性便秘的随机对照试验(randomized controlled trails, RCTs)进行系统评价.
结果: 共纳入5项RCTs, 2587例患者. 普芦卡必利2和4 mg/d组每周≥3次自发完全排便(spontaneous complete bowel movement, SCBM)的患者比例、PAC-SYM症状总评分及PAC-QOL满意度较基线≥1分的患者比例高于安慰剂组. 普芦卡必利2和4 mg/d组恶心、腹泻、头痛的发生率均高于安慰剂组, 对心电图无明显影响(包括QT间期). 安慰剂组报道1例出现心律不齐、心肌梗死, 最终死亡, 2 mg/d组报道3例出现室上性心动过速, 其中1名患者原有二尖瓣脱垂室上性心动过速病史, 服用药物后病情进展. 2 mg/d因不良事件(adverse events, AEs)退出研究的患者比例明显低于4 mg/d, 其余各项比较2组无统计学差异.
结论: 普芦卡必利2 mg/d治疗慢性便秘更安全有效, 但由于缺乏高质量研究, 纳入文献数量较少, 应谨慎对待上述结论.
核心提示: Meta分析作为循证医学工具发展至今已较为成熟, 其通过增大样本含量来增加结论的可信度, 解决单个小样本临床试验结果的不一致性, 结论相对更为可靠. 本文正是通过这一科学手段, 对普芦卡必利治疗慢性便秘的有效性和安全性进行评估, 给广大临床工作者提供参考.
引文著录: 侯毅, 谷云飞, 朱秉宜. 普芦卡必利治疗慢性便秘的系统评价. 世界华人消化杂志 2014; 22(4): 588-595
Revised: December 11, 2013
Accepted: December 15, 2013
Published online: February 8, 2014
AIM: To evaluate the efficacy and safety of prucalopride in the treatment of chronic constipation.
METHODS: A systematic review of randomized controlled trails (RCTs) of prucalopride for chronic constipation was performed.
RESULTS: A total of five RCTs with 2587 patients were included. The proportions of patients with ≥ 3 SCBMs (spontaneous complete bowel movement)/week, or improvement of overall PAC-SYM symptom score and PAC-QOL satisfaction score ≥ 1 relative to baseline values were significantly higher in the prucalopride groups (2 and 4 mg/d) compared with the placebo group. The incidences of nausea, diarrhea and headache were significantly higher in the prucalopride groups compared with the placebo group. Both of the treatments groups had no significant variations of electrocardiogram (ECG). One patient with arrhythmia and myocardial infarction was reported in the placebo group, and eventually died. Three patients with supraventricular tachycardia were reported in the prucalopride 2 mg/d group, and one of them with mitral valve prolapse and supraventricular tachycardia had disease progression. The proportion of patients dropping out of the study was significantly lower in the prucalopride 2 mg/d group compared with the prucalopride 4 mg/d group.
CONCLUSION: According to the meta-analysis of these 5 trails, prucalopride 2 mg/d was safe and effective in the treatment of chronic constipation.
- Citation: Hou Y, Gu YF, Zhu BY. Prucalopride for treatment of chronic constipation: A systematic review. Shijie Huaren Xiaohua Zazhi 2014; 22(4): 588-595
- URL: https://www.wjgnet.com/1009-3079/full/v22/i4/588.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v22.i4.588
便秘是一种常见的慢性功能性疾病, 主要表现为排便次数减少、粪便坚硬干结、排便费力、腹胀、排便不尽感明显等等, 对患者的生活质量造成不良影响[1,2]. 北美流行病学调查显示, 普通人群中慢性便秘患者约占15%, 但有些学者估计高达27%. 其中女性的患病率约为男性的2倍, 并与年龄呈正相关, 特别是在65岁以后尤为明显[3,4]. 目前治疗慢性便秘的药物众多, 包括氯离子通道激活剂, 神经营养因子和五羟色胺(5-hydroxytyptamine, 5-HT)类制剂等[5-8], 但大多不能有效缓解症状, 且不良反应明显[9], 如西沙比利、替加色罗等, 这些药物缺乏对5-HT4受体的高度选择性, 会同其他受体如5-HT1B/D和心脏的hERG钾通道相互作用, 在治疗剂量产生心脏不良反应[10-13].
普芦卡必利是新型二氢苯并呋喃甲酰胺衍生物的代表药物, 是首个选择性、高亲和性5-HT4受体激动剂. 实验证明其能促进胃、小肠和结肠平滑肌运动, 可增加动物模型结肠的蠕动反射和集团运动, 与非靶器官的相互作用极小[14,15]. 目前国内外关于普芦卡必利治疗慢性便秘的临床研究已有较多报道, 我们运用系统评价的方法, 收集全世界已发表的普芦卡必利治疗慢性便秘的随机对照试验(randomized controlled trails, RCTs)进行Meta分析, 以期对其疗效和安全性进行评价, 为慢性便秘的临床治疗提供依据.
研究类型: 普芦卡必利治疗慢性便秘的RCTs. 纳入文献为发表的全文和摘要, 限中、英文语种. 研究对象: 年龄≥18岁, 诊断为慢性便秘的患者. 慢性便秘的诊断标准为罗马标准、每周不超过2次自发排便, 或者25%以上的排便时间中排便费力[16](自发排便是指最后一次摄入泻剂超过24 h后发生的排便). 不包含内分泌、新陈代谢、药物引起的便秘. 排除普芦卡必利治疗脊髓损伤引起的便秘的文献. 干预措施: 试验组口服任何剂量的普芦卡必利治疗, 对照组口服安慰剂或任何阳性对照药物. 结局指标: 主要指标: 每周≥3次自发完全排便(spontaneous complete bowel movement, SCBM)的患者比例(只有患者认为有完全排空的感觉的自主排便才称为自发完全排便). 次要指标: 便秘症状问卷(PAC-SYM)总评分的变化情况. 便秘患者生活质量自评量表(PAC-QOL)满意度较基线≥1分的患者比例. AEs发生情况包括: 总的AEs发生率、严重不良事件(serious adverse events, SAEs)的发生率, 因AEs退出研究的患者比例, 与普芦卡必利相关的AEs患者比例(例如QT间期延长、心动过速、死亡等).
1.2.1 排除标准: 纳入研究的终点观察指标无以上任一结局指标的RCTs; 报道普芦卡必利治疗慢性便秘的体外实验; 无法获得全文且摘要无详细数据的文献; 相同资料重复发表的文献.
1.2.2 检索策略: 计算机检索PubMed、EMbase、OVID、中国生物医学文献服务系统、维普中文科技期刊全文数据库、万方数据资源、中国知网全文数据库, 检索时间从建库到2013-10. 英文检索词包括constipation、prucalopride、5-HT4、R09388、R108512、resolor、unii-0A09iuw5tp、4-Amino-5-chloro-2, 3-dihydro-N-[1-(3-methoxypropyl)-4-piperidyl]-7-benzofurancarboxamide; 中文检索词包括便秘、普芦卡必利. 若某研究在不同出版物重复报道, 采用最新发表结果.
1.2.3 文献质量评价和资料提取: 由2位研究者独立进行文献质量评价, 存在分歧时由第3名研究者参与决定纳入与否, 并按设计表格提取资料. 所有纳入文献方法学质量评价采用Cochrane协作网推荐的方法进行, 质量评价包括: (1)随机分配方法; (2)分配方案隐藏; (3)盲法; (4)是否描述失访、退出发生情况; (5)是否进行意向性分析(intention to treat, ITT).
统计学处理 采用Stata12.0软件进行分析. 对试验结果进行异质性分析, 如异质性检验结果显示各研究间存在异质性(I2>50%, P<0.10), 选用随机效应模型计算, 反之选用固定效应模型计算. 结果用比数比(odds ratio, OR)及其95%可信区间(95%CI)表示. 若各临床试验提供的数据不能进行Meta分析, 则只对其进行描述性的定性分析. 采用SPSS16.0进行χ2检验分析亚组间差异. 绘制漏斗图, 用Begg秩相关法分析是否存在发表偏倚.
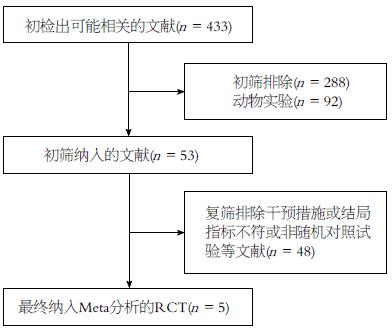
初检到相关文献433篇, 阅读文题及摘要后, 排除综述类文章、信件及动物实验, 筛选得到53篇文献(英文52篇, 中文1篇), 其中48篇干预措施或结局指标不符被排除, 最终纳入5个RCTs[17-21], 包括2587例患者. 除1篇为国内研究[21], 其余试验均为国外研究(图1).
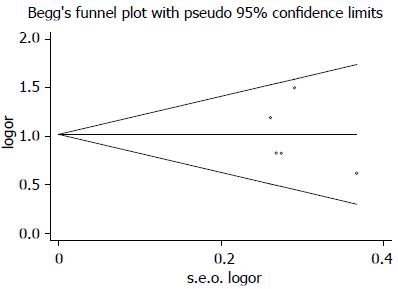
所有RCTs均有明确的纳入及排除标准, 入选患者均为成年人, 1篇[20]研究对象为老年患者, 年龄范围为64-95岁, 平均年龄76.4岁±0.88岁. 3篇描述随机方法[18-20], 5篇均采用双盲法, 3篇采用ITT[17,20,21]. 1篇治疗组采用2 mg/d[21], 3篇为2 mg/d和4 mg/d[17-19], 1篇为1、2、4 mg/d[20], 5项研究均以安慰剂为对照组. 所有RCTs均明确指出治疗组和对照组基线情况具有可比性, 均报告了退出和失访情况(表1, 2). 利用2 mg/d每周≥3次SCBM患者比例OR值的对数及其对数的标准误绘制漏斗图, 图形显示左右对称, 用Begg秩相关法分析, Pr>|z| = 0.81>0.05, 提示不存在发表偏移(图2).
| 研究(年份) | n | 年龄范围(岁, 均值) | 女性(%) | 干预措施治疗组对照组 | 结局指标 |
| Tack等[17]2008 | 713 | 17-89 43.9±0.57 | 90.8 | 2 mg/d(n = 236) for 12 wk 安慰剂(n = 240) for 12 wk 4 mg/d(n = 237) for 12wk | ①+②+③+④ |
| Camilleri等[18]2008 | 620 | 18-85 48.3±0.60 | 87.9 | 2 mg/d(n = 207) for 12 wk 安慰剂(n = 209) for 12 wk 4 mg/d(n = 204) for 12wk | ①+②+③+④ |
| Quigley等[19]2008 | 641 | 18-95 47.9±0.54 | 86.6 | 2 mg/d(n = 214) for 12wk 安慰剂(n = 212) for 12 wk 4 mg/d(n = 215) for 12wk | ①+②+③+④ |
| Müller-Lissner 等[20]2010 | 300 | 64-95 76.4±0.88 | 70.0 | 1 mg/d(n = 76) for 4wk 2 mg/d(n = 75) for 4wk 安慰剂(n = 70) for 4 wk 4 mg/d(n = 79) for 4 wk | ①+②+③+④ |
| 邹多武等[21]2012 | 313 | 18-65 41.2±13.60 | 88.5 | 2 mg/d(n = 155) for 12 wk 安慰剂(n = 158) for 12 wk | ①+④ |
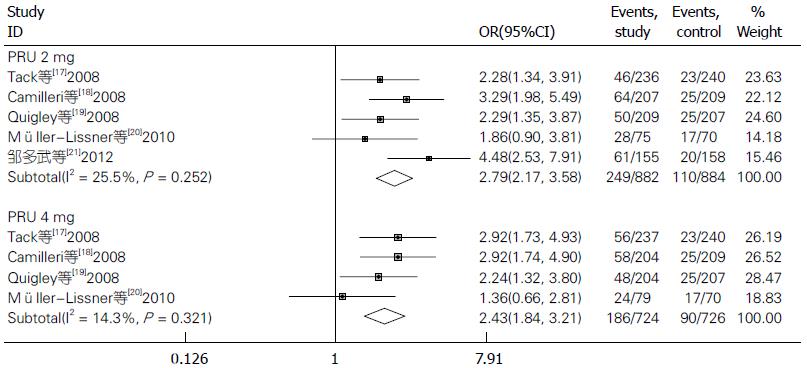
5项RCTs均报道了每周≥3次SCBM的患者比例. 2与4 mg/d研究间均不存在异质性(2 mg/d: I2 = 25.5%, P = 0.252; 4 mg/d: I2 = 14.3%, P = 0.321), 故采用固定效应模型计算, 2治疗组均优于安慰剂(2 mg/d:OR = 2.79, 95%CI: 2.17-3.58, P<0.001; 4 mg/d: OR = 2.43, 95%CI: 1.84-3.21, P<0.001)(图3). 2和4 mg/d经χ2检验比较, 两者无统计学差异(χ2 = 1.3, P = 0.254>0.05). 有1项RCT[20]报道了1 mg/d≥3次SCBM的比率为43.7%(33/76), 与安慰剂(24.6%, 17/70)相比无统计学差异(P>0.05).
有3项RCTs[17-19]报道了PAC-SYM总评分, 但均只报道了患者总例数及分数的均值, 未提供分数的标准差, 无法进行Meta分析. 3篇文献报道各剂量普芦卡必利均优于安慰剂(P<0.05), 各治疗组之间无统计学差异.
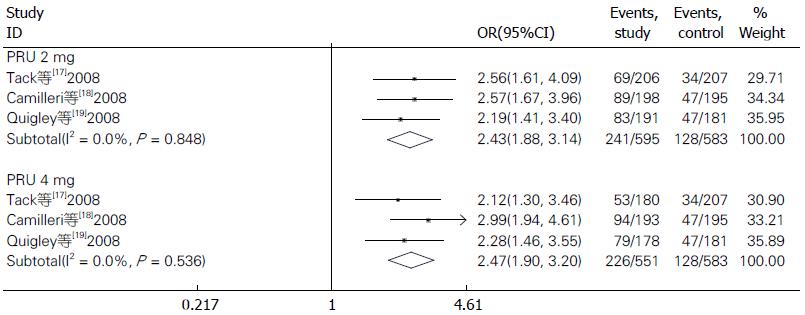
有3项RCTs报道了PAC-QOL满意度较基线≥1分的患者比例[17-19], 2与4 mg/d研究间均不存在异质性(2 mg/d: I2 = 0, P = 0.848; 4 mg/d: I2 = 0, P = 0.536), 故采用固定效应模型计算, 2治疗组均优于安慰剂(2 mg/d: OR = 2.43, 95%CI: 1.88-3.14, P<0.001; 4 mg/d: OR = 2.47, 95%CI: 1.90-3.20, P<0.001)(图4). 2和4 mg/d经χ2检验比较, 两者无统计学差异(χ2 = 0.031, P = 0.86>0.05).
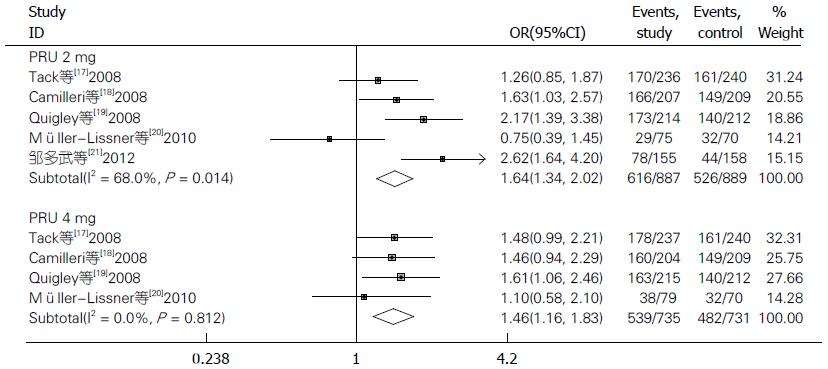
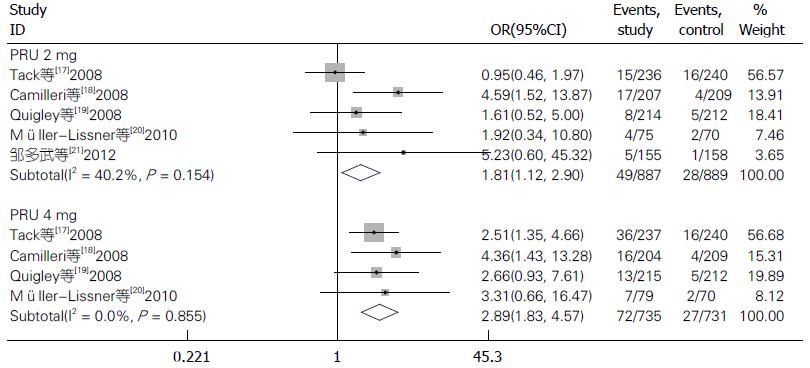
5项RCTs均报道了AEs, 4项RCTs[17,18,20,21]作了详细描述, 5项RCTs均可提取总的AEs发生率的数据作Meta分析, 2与4 mg/d均高于安慰剂组, 2治疗组相比无统计学差异(图5), 1项RCT报道了1 mg/d总的AEs发生率为48.7%(37/76), 与安慰剂(45.7%, 32/70)相比无统计学差异(P>0.05). 2和4 mg/d因不良反应退出研究的患者比率均高于安慰剂(2 mg/d: OR = 1.81, 95%CI: 1.12-2.90, P = 0.015; 4 mg/d: OR = 2.89, 95%CI: 1.83-4.57, P<0.001), 结果不存在异质性(2 mg/d: I2 = 40.2%, P = 0.154; 4 mg/d: I2 = 0, P = 0.855)(图6), 2 mg/d明显少于4 mg/d(χ2 = 10.66, P = 0.001<0.01). 5项RCTs均对SAEs作了描述. 具体AEs分析结果: 2项RCTs[17,18]报道了呕吐、腹胀的发生率, 2、4 mg/d与安慰剂相比无统计学差异(呕吐: χ2 = 4.09, P = 0.129>0.0167; 腹胀: χ2 = 1.060, P = 0.303>0.0167. 另2项RCTs报道了头晕的发生率[17,20], 2 mg/d、4 mg/d与安慰剂相比无统计学差异(χ2 = 0.3, P = 0.584>0.0167). 其余主要AEs的Meta分析结果如表3.
| 不良事件 | 异质性检验 | OR(95%CI) | 研究数 | n(实验组) | n(对照组) | P值 |
| 恶心 | 0.176 | 2 mg/d: 2.27(1.59-3.26) | 4[18,19,21] | 104/518 | 53/519 | 0 |
| 0.415 | 4 mg/d: 2.27(1.58-3.25) | 3[18,19,21] | 104/520 | 53/519 | 0 | |
| 腹泻 | 0.992 | 2 mg/d: 2.72(1.67-4.44) | 3[18,19,21] | 60/518 | 24/519 | 0 |
| 0.453 | 4 mg/d: 3.40(2.11-5.48) | 3[18,19,21] | 73/520 | 24/519 | 0 | |
| 腹痛 | 0.412 | 2 mg/d: 1.21(0.87-1.67) | 3[18,19,21] | 98/518 | 85/519 | 0.252 |
| 0.622 | 4 mg/d: 1.22(0.88-1.68) | 3[18,19,21] | 99/520 | 85/519 | 0.227 | |
| 头痛 | 0.418 | 2 mg/d: 2.07(1.49-2.88) | 3[18,19,21] | 121/518 | 68/519 | 0 |
| 0.570 | 4 mg/d: 2.48(1.79-3.42) | 3[18,19,21] | 138/520 | 68/519 | 0 | |
| QT间期延长 | 0.790 | 2 mg/d: 1.20(0.32-4.54) | 3[18,20,21] | 5/450 | 4/450 | 0.788 |
| 0.367 | 4 mg/d: 0.47(0.10-2.07) | 3[18,20,21] | 1/421 | 4/450 | 0.316 |
共纳入5项已发表的普芦卡必利治疗慢性便秘的RCTs, 1篇为中文文献, 4篇为英文文献, 所有研究均采用罗马II诊断标准, 以安慰剂为对照. 5项研究入选患者均为成年人, 其中1项为老年患者.
每周SCBM≥3次可视为正常排便习惯. 5项RCTs的Meta分析显示普芦卡必利2和4 mg/d均能提高每周SCBM≥3次的患者比率, 结果显示不存在异质性. 2与4 mg/d相比无统计学差异.
有3项RCTs报道了PAC-SYM总评分及PAC-QOL满意度较基线≥1分的患者比例, 研究结果均提示2与4 mg/d优于安慰剂, 两个治疗组间疗效无明显差别.
普芦卡必利2及4 mg/d总的AEs发生率均高于安慰剂(2 mg/d: OR = 1.64, 95%CI: 1.34-2.02, P = 0; 4 mg/d: OR = 1.458, 95%CI: 1.162-1.831, P = 0.001), 2 mg/d研究间存在异质性(I2 = 68.0%, P = 0.014), 故采用随机效应模型计算, 敏感性分析去除两个样本量较小的RCTs后[20,21], 合并效应差异仍具有统计学意义, 森林图结果方向也未发生改变(OR = 1.612, 95%CI: 1.261-2.061, P<0.001), 且异质性消失(I2 = 37.7%, P = 0.201), 表明此分析结果的稳定性较好. 4 mg/d研究间不存在异质性(I2 = 0, P = 0.812); 2与4 mg/d相比无统计学差异(χ2 = 2.890, P = 0.089>0.05). 2和4 mg/d因不良反应退出研究的患者比率均高于安慰剂, 结果不存在异质性, 2 mg/d明显少于4 mg/d(χ2 = 10.657, P = 0.001<0.01).
纳入的各文献报道消化系及头部不适症状是普芦卡必利的主要不良反应, 多发生在治疗的第1周, 程度为轻到中度, 持续时间短暂. 对恶心、腹泻等不良反应, Meta分析提示2及4 mg/d的发生率均高于安慰剂, 而呕吐、腹痛、腹胀、头晕则无明显差别, 2与4 mg/d之间无统计学差异(P值分别为0.129、0.975、0.303、0.584均P>0.05). 对3项RCTs的Meta分析显示2与4 mg/d头痛发生率高于安慰剂, 治疗组之间无统计学差异(χ2 = 1.399, P = 0.237>0.05). 系统评价未发现普芦卡必利对心电图有明显影响(包括QT间期). SAEs的发生率低, 血常规、肝肾功能等实验室检查结果与安慰剂相比无显著差异. 安慰剂组1例出现心律不齐、心肌梗死, 最终死亡, 作者认为与研究不相关[20], 2 mg/d组3例出现室上性心动过速, 退出研究, 其中1例患者原有二尖瓣脱垂室上性心动过速病史, 服用药物后病情进展[18]. 该不良反应发生率低, 且因心血管事件死亡的病例出现在安慰剂组, 故提示普芦卡必利无明显心脏毒性.
有1项RCT[20]报道了普芦卡必利1 mg/d组的治疗情况, 结果提示1 mg/d不能提高每周SCBM≥3次的患者比例, 但PAC-SYM总评分较安慰剂组高, 排便相关症状改善(P<0.05). 其AEs发生情况与安慰剂相比无明显差别. 结果提示1 mg/d治疗慢性功能便秘疗效不理想, 但由于研究样本量较小, 无足够证据支持, 还待进一步研究.
根据森林图显示, Müller-Lissner[20]的研究结果与其他文献相比异质性较大, 阅读文献后考虑原因可能为研究对象均为老年人(年龄: 64-95岁, 76.4岁±0.88岁), 基础疾病较多, 其中包括帕金森病及抑郁症的患者, 研究期间受试者允许服用抗胆碱能类及三环抗抑郁药物, 基础疾病及药物作用等均有可能影响试验结果. 敏感性分析去除Müller-Lissner等的研究后, 合并效应差异无异质性(每周≥3次SCBM的患者比例: 2 mg/d: I2 = 25.2%, P = 0.260; 4 mg/d: I2 = 0, P = 0.721. 4 mg/d经历不良反应的患者比例: I2 = 0, P = 0.943. 因AEs退出研究的患者比例: 2 mg/d: I2 = 45%, P = 0.183; 4 mg/d: I2 = 0, P = 0.690 ), 仍具有统计学意义, 森林图结果方向也未发生改变(每周≥3次SCBM的患者比例: 2 mg/d: OR = 2.941, 95%CI: 2.254-3.838, P<0.001; 4 mg/d: OR = 2.682, 95%CI: 1.984-3.627, P<0.001. 4 mg/d经历不良反应的患者比例: OR = 1.518, 95%CI: 1.190-1.937, P = 0.001. 因AEs退出研究的患者比例: 2 mg/d: OR = 1.796, 95%CI: 1.096-2.945, P = 0.02; 4 mg/d: OR = 2.850, 95%CI: 1.766-4.600, P<0.001), 表明此分析结果的稳定性较好.
总之, 普芦卡必利2及4 mg/d均对慢性便秘有治疗作用, 且2者无统计学差异. 2组的不良反应主要为轻到中度的恶心、腹泻等消化系症状及头痛等, 心脏毒性亦不明显, 但2 mg/d因不良反应退出研究的患者比率<4 mg/d. 系统评价结果提示普芦卡必利2 mg/d治疗慢性便秘更安全有效, 但纳入试验也存在一定问题, 纳入的5个RCTs的方法学质量评价结果显示均存在很多缺陷, 主要归纳为以下几个方面的问题: (1)未报告随机方法及分配方案的隐藏; (2)未进行意向性分析; (3)无随访, 或有随访, 但未讲明随访时间; (4)纳入研究对象主要为成年女性, 对男性及儿童的治疗情况不明, 故而可能影响结论的真实性和可靠性. 漏斗图分析提示无发表偏倚, 但纳入研究较少, 仅限于已发表的中、英文全文文献, 不排除存在语言偏倚、地区偏倚等等, 故应谨慎看待以上结论.
便秘是一种常见的慢性功能性疾病, 主要表现为排便次数减少、便坚硬干结、排便费力、腹胀、排便不尽感明显等等, 对患者的生活质量造成不良影响. 其中女性的患病率约为男性的2倍, 并与年龄呈正相关, 65岁以后尤为明显. 治疗慢性便秘的药物众多, 但大多不能有效缓解症状, 不良反应明显, 如西沙比利、替加色罗等, 在治疗剂量产生心脏不良反应.
邵华, 副主任药师, 东南大学附属中大医院药剂科
普芦卡必利是新型二氢苯并呋喃甲酰胺衍生物的代表药物, 是首个选择性、高亲和性五羟色胺(5-hydroxytyptamine, 5-HT)4受体激动剂. 实验证明其能促进胃、小肠和结肠平滑肌运动, 可增加动物模型结肠的蠕动反射和集团运动, 与非靶器官的相互作用极小.
Busti、Potet等报道西沙比利、替加色罗等药物治疗慢性便秘, 由于缺乏对5-HT4受体的高度选择性, 会同其他受体如5-HT1B/D和心脏的hERG钾通道相互作用, 在治疗剂量产生心脏不良反应.
本研究运用Stata12.0软件统计分析, 对普芦卡必利治疗慢性便秘的有效性及安全性进行评价, 并行亚组分析, 提示普芦卡必利2 mg/d治疗慢性便秘更安全有效.
本文检索到的文献纳入的研究对象主要为成年女性, 对男性及儿童的治疗情况不明, 故而可能影响结论的真实性和可靠性. 如能在以后的研究中扩大受试范围, 将可提供证实普芦卡必利治疗慢性便秘安全有效的更具说服力的、可靠的证据.
本文系统评价普芦卡必利治疗慢性便秘的有效性和安全性, 分析细致方法全面, 对所存在的问题也进行了探讨, 文章的科学性、创新性和可读性较好, 对指导临床及科研有一定参考价值.
编辑: 田滢 电编:闫晋利
| 1. | Irvine EJ, Ferrazzi S, Pare P, Thompson WG, Rance L. Health-related quality of life in functional GI disorders: focus on constipation and resource utilization. Am J Gastroenterol. 2002;97:1986-1993. [PubMed] [DOI] |
| 2. | Johanson JF, Kralstein J. Chronic constipation: a survey of the patient perspective. Aliment Pharmacol Ther. 2007;25:599-608. [PubMed] [DOI] |
| 3. | Stewart WF, Liberman JN, Sandler RS, Woods MS, Stemhagen A, Chee E, Lipton RB, Farup CE. Epidemiology of constipation (EPOC) study in the United States: relation of clinical subtypes to sociodemographic features. Am J Gastroenterol. 1999;94:3530-3540. [PubMed] [DOI] |
| 4. | Higgins PD, Johanson JF. Epidemiology of constipation in North America: a systematic review. Am J Gastroenterol. 2004;99:750-759. [PubMed] [DOI] |
| 5. | Briejer MR, Akkermans LM, Schuurkes JA. Gastrointestinal prokinetic benzamides: the pharmacology underlying stimulation of motility. Pharmacol Rev. 1995;47:631-651. [PubMed] |
| 6. | Briejer MR, Schuurkes JA. 5-HT3 and 5-HT4 receptors and cholinergic and tachykininergic neurotransmission in the guinea-pig proximal colon. Eur J Pharmacol. 1996;308:173-180. [PubMed] [DOI] |
| 7. | Tonini M. 5-Hydroxytryptamine effects in the gut: the 3, 4, and 7 receptors. Neurogastroenterol Motil. 2005;17:637-642. [PubMed] [DOI] |
| 8. | Tonini M, De Giorgio R, Spelta V, Bassotti G, Di Nucci A, Anselmi L, Balestra B, De Ponti F. 5-HT4 receptors contribute to the motor stimulating effect of levosulpiride in the guinea-pig gastrointestinal tract. Dig Liver Dis. 2003;35:244-250. [PubMed] |
| 9. | Bassotti G, Villanacci V. Slow transit constipation: a functional disorder becomes an enteric neuropathy. World J Gastroenterol. 2006;12:4609-4613. [PubMed] |
| 10. | Busti AJ, Murillo JR, Cryer B. Tegaserod-induced myocardial infarction: case report and hypothesis. Pharmacotherapy. 2004;24:526-531. [PubMed] [DOI] |
| 11. | Potet F, Bouyssou T, Escande D, Baró I. Gastrointestinal prokinetic drugs have different affinity for the human cardiac human ether-拉-gogo K(+) channel. J Pharmacol Exp Ther. 2001;299:1007-1012. [PubMed] |
| 12. | Tonini M, Pace F. Drugs acting on serotonin receptors for the treatment of functional GI disorders. Dig Dis. 2006;24:59-69. [PubMed] [DOI] |
| 13. | De Maeyer JH, Lefebvre RA, Schuurkes JA. 5-HT4 receptor agonists: similar but not the same. Neurogastroenterol Motil. 2008;20:99-112. [PubMed] [DOI] |
| 14. | Emmanuel AV, Roy AJ, Nicholls TJ, Kamm MA. Prucalopride, a systemic enterokinetic, for the treatment of constipation. Aliment Pharmacol Ther. 2002;16:1347-1356. [PubMed] [DOI] |
| 15. | Coremans G, Kerstens R, De Pauw M, Stevens M. Prucalopride is effective in patients with severe chronic constipation in whom laxatives fail to provide adequate relief. Results of a double-blind, placebo-controlled clinical trial. Digestion. 2003;67:82-89. [PubMed] [DOI] |
| 16. | Drossman DA, Sandler RS, McKee DC, Lovitz AJ. Bowel patterns among subjects not seeking health care. Use of a questionnaire to identify a population with bowel dysfunction. Gastroenterology. 1982;83:529-534. [PubMed] |
| 17. | Tack J, van Outryve M, Beyens G, Kerstens R, Vandeplassche L. Prucalopride (Resolor) in the treatment of severe chronic constipation in patients dissatisfied with laxatives. Gut. 2009;58:357-365. [PubMed] [DOI] |
| 18. | Camilleri M, Kerstens R, Rykx A, Vandeplassche L. A placebo-controlled trial of prucalopride for severe chronic constipation. N Engl J Med. 2008;358:2344-2354. [PubMed] [DOI] |
| 19. | Quigley EM, Vandeplassche L, Kerstens R, Ausma J. Clinical trial: the efficacy, impact on quality of life, and safety and tolerability of prucalopride in severe chronic constipation--a 12-week, randomized, double-blind, placebo-controlled study. Aliment Pharmacol Ther. 2009;29:315-328. [PubMed] [DOI] |
| 20. | Müller-Lissner S, Rykx A, Kerstens R, Vandeplassche L. A double-blind, placebo-controlled study of prucalopride in elderly patients with chronic constipation. Neurogastroenterol Motil. 2010;22:991-98, e255. [PubMed] [DOI] |