修回日期: 2014-08-25
接受日期: 2014-09-03
在线出版日期: 2014-10-28
目的: 探讨胰十二指肠切除术(pancreaticoduodenectomy, PD)后并发乳糜瘘的诊断与治疗.
方法: 将滨州医学院附属医院肝胆外科2012-01/2014-06行PD并发乳糜瘘的患者临床资料进行回顾性分析, 分析探讨PD术后并发乳糜瘘的原因、诊断与定位、预防与治疗.
结果: PD术后并发乳糜瘘发生率约为3.85%, PD术后乳糜瘘的发生与术前营养不良、术中淋巴结清扫及术后早期肠内营养可能有关, PD术后并发乳糜瘘患者经禁饮食、腹腔通畅引流、调整肠内外营养支持结构及静脉应用奥曲肽治疗后均瘘口愈合、痊愈出院.
结论: PD术后并发乳糜瘘有多方面的原因, 提高对PD术后并发乳糜瘘的认识、熟悉PD术后并发乳糜瘘的原因及预防措施、掌握PD术后并发乳糜瘘的处理原则及方法具有重要临床意义.
核心提示: 胰十二指肠切除术(pancreaticoduodenectomy, PD)术后乳糜瘘的发生与术前营养不良、术中淋巴结清扫及术后早期肠内营养可能有关, PD术后并发乳糜瘘患者经禁饮食、腹腔通畅引流、调整肠内外营养支持结构及静脉应用奥曲肽等保守治疗后大多可治愈, 而对于保守治疗无效者可选择手术治疗.
引文著录: 曹学峰, 管清海, 王西秀, 林绪涛, 欧琨. 胰十二指肠切除术后并发乳糜瘘的诊治体会. 世界华人消化杂志 2014; 22(30): 4654-4657
Revised: August 25, 2014
Accepted: September 3, 2014
Published online: October 28, 2014
AIM: To summarize our experiences in the diagnosis and treatment of chylous fistula after pancreaticoduodenectomy (PD).
METHODS: The clinical data for patients with chylous fistula after PD treated from January 2012 to June 2014 at our hospital were analyzed retrospectively. The causes, diagnosis, localization, prevention and treatment of chylous fistula after PD were explored.
RESULTS: The incidence of chylous fistula after PD was 3.85%, and the causes of chylous fistula after PD might include preoperative malnutrition, intraoperative lymph node dissection and postoperative early enteral nutrition. Patients with chylous fistula after PD were cured by fasting, abdominal cavity drainage, adjustment of enteral and parenteral nutritional support structure and intravenous octreotide treatment.
CONCLUSION: Multiple factors might cause chylous fistula after PD, and it is of important clinical significance to understand the causes, preventive measures, treatment principles and methods.
- Citation: Cao XF, Guan QH, Wang XX, Lin XT, Ou K. Diagnosis and treatment of chylous fistula after pancreaticoduodenectomy. Shijie Huaren Xiaohua Zazhi 2014; 22(30): 4654-4657
- URL: https://www.wjgnet.com/1009-3079/full/v22/i30/4654.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v22.i30.4654
胰十二指肠切除术(pancreaticoduodenectomy, PD)是治疗胰头癌、壶腹癌及胆总管下段癌最有效的方法, 对于邻近脏器癌肿如胆囊癌、胃窦癌等肿瘤侵犯胰头部时也可实施PD术, 该手术切除范围大、难度高、持续时间长、术中出血多, 是腹部外科中最为复杂的手术之一, 且术后极易出现多种严重并发症. 目前对于PD术后并发症的研究多集中于出血、胰瘘、胆瘘、胃排空障碍等, 对于PD术后并发乳糜瘘的报道及研究较少. 本文通过对山东省滨州医学院附属医院肝胆外科2012-01/2014-06行PD并发乳糜瘘的患者临床资料进行回顾性分析, 将PD术后并发乳糜瘘的原因、诊断与定位、预防与治疗总结如下.
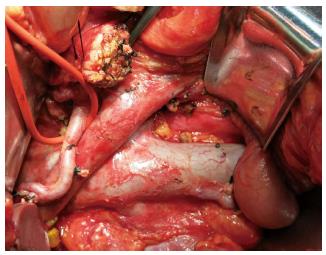
滨州医学院附属医院肝胆外科2012-01/2014-06共行PD78例, 其中男32例, 女46例, 年龄跨度为26-74岁, 平均年龄51岁±8岁. 术后病理诊断分别为胆管癌(下段)41例、胰头癌23例、壶腹部癌8例、十二指肠癌4例、胆囊癌1例、胆囊癌并十二指肠癌1例. 该78例患者术前均有梗阻性黄疸病史. 手术均行PD+空肠造口术, 在常规whipple基础上进行规范化区域淋巴结清扫, 重点清扫肝十二指肠韧带内淋巴结(12a、12b、12p)、肝动脉旁淋巴结(第8组)、腹腔动脉旁淋巴结(第9组)、肠系膜根部淋巴结(第14组)以及腹主动脉旁淋巴结(第16组)(淋巴结清扫后改变如图1). 术中放置26 Fr双腔腹腔引流管, 在空肠上段放置flocar穿刺营养管. 术后早期(24 h内)即开始进行肠内营养支持, 根据患者肠内营养耐受情况将肠内营养剂量和浓度逐日增加. 肠外营养制剂由本院营养科根据患者的体质量、营养状况等条件专门配置, 肠外营养液由葡萄糖、氨基酸、长链脂肪乳(英脱利匹特)、电解质、微量元素等混合制成. 78例患者术后病理检查均证实肿瘤有淋巴结转移.
78例患者中术后有3例患者证实为PD术后并发乳糜瘘. 该3例患者均予以行双腔腹腔引流管的持续冲洗引流(0.9%生理盐水500 mL tid), 保持引流管引流通畅, 预防乳糜瘘基础上并发腹腔感染. 嘱患者禁饮食, 2例患者进行完全肠内营养, 肠内营养制剂应用脂质含量低、中链甘油三酯(medium chain triglycerides, MCT)含量相对较高的瑞先(华瑞制药). 1例患者进行完全肠外营养治疗, 肠外营养制剂仍由本院营养科配置, 营养液成分中将30%长链脂肪乳更换为20%中长链脂肪乳(力能), 其余成分不变. 3例患者均同时经静脉持续泵入奥曲肽(0.1 mg Q8 h).
乳糜瘘是一种罕见的且较难处理的临床症状. 常见原因有寄生虫病、外伤、布-加氏综合征及恶性肿瘤等, 通过对淋巴管的阻塞或压迫造成乳糜性腹水. 乳糜瘘也可发生于手术后(14.98%), 多见于胃癌根治术中腹腔淋巴结清扫、肝硬化门脉高压症的门体分流术、腹主动脉瘤修补术及肝移植术等. PD后乳糜瘘的发生率约为1.3%-6.7%[1-3], 一般多于术后3-5 d发生. 乳糜瘘的发生可以使含有大量脂蛋白和电解质的淋巴液丢失, 引起严重的营养不良和水电解质紊乱, 且乳糜瘘后容易导致患者机体免疫防御功能下降, 增加机体感染发生率[4], 可进一步导致患者住院时间延长、住院费用增加. 因此, 探讨PD术后并发乳糜瘘的原因、预防措施、治疗原则等有重要的临床意义.
PD术后乳糜瘘多因为术中损伤或清扫淋巴结时未处理好淋巴管或处理好的淋巴管因回流受阻等原因再次开放, 导致淋巴液外漏而形成. 基础解剖研究[5]证实, 在多数情况下, 腹腔淋巴结及肠系膜上淋巴结的输出管在降主动脉的左侧、肠系膜下静脉的内侧、左肾动脉的上方和腹腔干的下方区域内汇合成肠淋巴干. 在右肾动脉的下方也发现较大淋巴管, 末端多数与腹膜后淋巴结和肠系膜下淋巴结相连, 终端常与右腰干汇合成共干. 解剖观察腹腔淋巴结的输出管结果提示: PD术中清扫淋巴结, 尤其是清扫第9组、第13组、第14组、第16a2、16b1组淋巴结过程中易损伤淋巴管致淋巴液漏出. 该3例患者手术中均彻底清扫上述几组淋巴结, 部分血管周围达到骨骼化, 术后易出现乳糜瘘.
另有研究[6]证实, 禁饮食状态下腹腔淋巴流量约为0.93 mL/min, 而进食后淋巴管淋巴流量将会骤增为225 mL/min, 早期肠内营养由于增加了淋巴管的流量和压力, 也可导致已经闭合的小淋巴管重新开放导致乳糜瘘[7]. 因此, 早期肠内营养虽可改善患者一般状况, 提高患者机体免疫力, 维持肠屏障功能等优点, 但有增加术后出现乳糜瘘的风险.
此外, 行PD术患者术前多有梗阻性黄疸等临床症状, 合并有不同程度的贫血、低蛋白血症等, 术后机体愈复能力差, 加之淋巴液不具备血液凝固机制, 故术后易出现乳糜瘘. 术中操作大量使用电刀、结扎或缝扎次数减少、腹腔内感染等因素, 也是术后乳糜瘘发生的原因.
乳糜瘘后腹腔引流液多呈乳白色, 个别呈黄白色或浑浊乳白色. 进食后, 尤其是进食脂质食物后引流量可明显增加. Kaas等[8]提出乳糜腹水诊断标准为: 乳白色、静置后分出乳酪样层、无臭味、碱性、比重>1.012、脂质含量0.4%-4.0%、固体物>4%、总蛋白>30 g/L、甘油三酯含量>110 g/dL、无菌、苏丹红染色镜检可见脂肪球, 另外需排除腹腔内感染及消化道瘘. 结合患者病史、实验室检查, 诊断PD后乳糜瘘并不困难. 但需注意的是, 早期乳糜液的颜色多不典型, 可呈淡红色、淡黄色、橘黄色甚至灰黄色.
由于淋巴结内皮细胞可吞噬放射性胶体颗粒, 且胶体颗粒不易透过毛细血管而仅滞留于淋巴系统, 因此对于乳糜瘘的定位可以应用99Tc-硫化锑胶体颗粒进行放射性核素淋巴显像检查[9]. 淋巴管造影[9]不仅能定位乳糜瘘, 也能治疗乳糜瘘, 因为造影剂具有泛影葡胺的特性, 有助于乳糜瘘的愈合, 但该方法为有创检查, 并发症多, 临床使用应慎重. 另外, 手术治疗乳糜瘘时, 牛奶试验可定位乳糜瘘发生部位[10]. 腹腔镜探查也是诊断与定位乳糜瘘的方法之一[11].
PD手术中预防乳糜瘘的关键是熟悉淋巴系统解剖, 尤其是变异情况. 尽可能避免术中损伤淋巴管及淋巴网. 清扫腹膜后脂肪组织和淋巴结时, 特别在血管骨骼化时, 无明显出血的淋巴组织也应逐一结扎. 清扫术野, 止血的同时应注意有无乳白色液体渗出. 另外, 已有研究证实运用超声刀切割止血及清扫淋巴结在胃肠外科中能减少出血及乳糜瘘的发生[12].
PD术后乳糜瘘的治疗可分为保守治疗和手术治疗, 通常首选保守治疗[13], 约85%患者可获得治愈, 保守治疗的措施可包括: (1)腹腔通畅引流: 保持腹腔引流管的通畅引流对于瘘口的愈合和腹腔感染的预防至关重要[14]. 本3例患者均采用双腔腹腔引流管的持续滴注并非负压引流, 有利于稀释毒素、预防感染; (2)禁饮食: 禁饮食状态下人机体淋巴液的流量为0.93 mL/min, 而餐后会骤增为225 mL/min[6], 禁饮食可以使胃肠道得到充分休息, 大大减少淋巴液的产生, 有利于减轻淋巴瘘口张力, 缩短瘘口闭合时间, 如前所述, 早期肠内营养虽能降低肠道菌群异位的风险, 但会使机体淋巴液流量增加, 临床进行早期肠内营养的同时需权衡利弊; (3)低脂、高热量补给: 无论是肠内营养支持患者还是肠外营养支持患者均需遵循低脂、高热量补给原则. 肠内营养制剂可选择为脂质含量较低、中链脂肪酸含量相对较高的瑞高或瑞先(均为华瑞制药); 肠外营养中脂肪乳制剂应首先选用中链脂肪酸, 因为长链甘油三酯主要通过胃肠道淋巴管吸收运输, 他与乳糜液的形成有关. 而中短链脂肪酸则经肠吸收后直接弥散入门静脉系统, 氧化快, 且不需肉毒碱就能进入线粒体, 但中链脂肪酸不是必需脂肪酸, 所以在乳糜瘘发生时可应用中长链脂肪酸, 既满足机体能量需要, 又保证了必需脂肪酸的需要; (4)奥曲肽的应用: 奥曲肽为人工合成的八肽化合物, 他通过抑制内脏分泌血管扩张激素, 减少胃肠道血流, 与肠壁的生长抑素受体结合, 可以减少脂肪吸收, 还可抑制多种胃肠道激素的释放, 减少肠道吸收, 所以奥曲肽可以减少肠道淋巴液的生成, 有助于乳糜瘘的愈合[1,15]; (5)泛影葡胺冲洗: 泛影葡胺可作为硬化剂直接堵塞淋巴管, 作为高渗液可导致组织脱水, 减轻水肿, 有利于淋巴管闭合; 另外, 泛影葡胺冲洗也可以在局部形成无菌性炎症, 促进组织黏连, 提高局部组织养分, 促进局部代谢, 增加创面毛细血管及上皮组织再生, 加速创面愈合[16].
对于PD术后弥漫性乳糜腹水、诊断并定位明确、或合并感染者、经保守治疗无效者, 可选择手术治疗. 术中可应用牛奶试验[10]或空肠内注射脂肪乳剂寻找瘘口位置, 手术方式可选择为瘘口结扎修补、OB胶黏堵等术式, 术中同样需放置引流, 术后继续采取禁饮食、调整肠内外营养支持结构等治疗措施促进瘘口愈合.
总之, PD术后并发乳糜瘘有多方面的原因, 他的发生与其他消化道瘘一样, 可以影响患者术后恢复, 给患者带来经济及心理负担. 因此提高对PD术后并发乳糜瘘的认识、熟悉PD术后并发乳糜瘘的原因及预防措施、掌握PD术后并发乳糜瘘的处理原则及方法具有重要的临床意义.
胰十二指肠切除术(pancreaticoduodenectomy, PD)是目前治疗胰头癌、壶腹癌及胆总管下段癌最有效的方法. 该手术术后极易出现多种严重并发症. 目前对于PD术后并发症的研究多集中于出血、胰瘘、胆瘘、胃排空障碍等, 对于PD术后并发乳糜瘘的研究较少.
刘宝林, 教授, 中国医科大学附属盛京医院
目前国内外对于PD中规范化区域淋巴结清扫重要性的认识增强, 术后并发乳糜瘘的发生率增高, 探讨PD术后并发乳糜瘘的原因、防治措施极为重要.
纪荣明等对腹部手术导致乳糜瘘的解剖基础研究有助于预防术中对淋巴管的损伤.
本文通过对滨州医学院附属医院PD后并发乳糜瘘的患者临床资料进行回顾性分析, 查阅国内外相关文献, 系统阐述了PD后并发乳糜瘘的原因、诊断、定位与治疗措施.
PD后并发乳糜瘘的发生可以使含有大量脂蛋白和电解质的淋巴液丢失, 引起严重的营养不良和水电解质紊乱, 且乳糜瘘后容易导致患者机体免疫防御功能下降, 增加机体感染发生率, 进一步导致患者住院时间延长、住院费用增加. 因此, 探讨PD术后并发乳糜瘘的原因、预防措施、治疗原则等有重要的临床意义.
本文通过对PD后并发乳糜瘘患者的临床资料进行回顾性分析, 结合国内外文献进行综述, 选题新颖, 思路清晰, 研究方法科学严谨, 具有重要的临床指导意义.
编辑: 郭鹏 电编:闫晋利
| 1. | Zhou DX, Zhou HB, Wang Q, Zou SS, Wang H, Hu HP. The effectiveness of the treatment of octreotide on chylous ascites after liver cirrhosis. Dig Dis Sci. 2009;54:1783-1788. [PubMed] [DOI] |
| 3. | Assumpcao L, Cameron JL, Wolfgang CL, Edil B, Choti MA, Herman JM, Geschwind JF, Hong K, Georgiades C, Schulick RD. Incidence and management of chyle leaks following pancreatic resection: a high volume single-center institutional experience. J Gastrointest Surg. 2008;12:1915-1923. [PubMed] [DOI] |
| 4. | Breaux JR, Marks C. Chylothorax causing reversible T-cell depletion. J Trauma. 1988;28:705-707. [PubMed] [DOI] |
| 8. | Kaas R, Rustman LD, Zoetmulder FA. Chylous ascites after oncological abdominal surgery: incidence and treatment. Eur J Surg Oncol. 2001;27:187-189. [PubMed] [DOI] |
| 12. | 胡 建昆, 张 波, 陈 心足, 杨 昆, 陈 志新, 陈 佳平. 新型超声刀在胃癌根治术中的运用及技巧. 中国普外基础与临床杂志. 2008;15:718-721. |
| 13. | Senyüz OF, Sentürk H, Taşçi H, Kaya G, Ozbay G, Sariyar M. Chylous ascites after liver transplantation with mesentero-portal jump graft. J Hepatobiliary Pancreat Surg. 2001;8:571-572. [PubMed] |
| 14. | 罗 志勇, 严 律南, 田 伯乐. 胰十二指肠切除术后并发乳糜腹及感染1例报告. 中国普外基础与临床杂志. 2001;8:F004. |
| 15. | Bhatia C, Pratap U, Slavik Z. Octreotide therapy: a new horizon in treatment of iatrogenic chyloperitoneum. Arch Dis Child. 2001;85:234-235. [PubMed] [DOI] |
| 16. | Alejandre-Lafont E, Krompiec C, Rau WS, Krombach GA. Effectiveness of therapeutic lymphography on lymphatic leakage. Acta Radiol. 2011;52:305-311. [PubMed] [DOI] |