修回日期: 2013-08-25
接受日期: 2013-09-06
在线出版日期: 2013-10-18
目的: 探讨CD4+CD25+Treg细胞在乙型肝炎病毒(hepatitis B virus, HBV)携带者及相关感染状态中分布特征, 以期揭示其与HBV携带者的相关性, 为临床干预提供依据.
方法: 计算机检索Pubmed、SCI、Embase、CNKI、万方及维普等数据库, 依据Newcastle-Ottawa Scale(NOS)标准评价文献质量, 按照PICOS原则提取资料, 采用RevMan5.1软件进行Meta分析.
结果: 纳入文献24篇. HBV携带者外周血Treg细胞含量较健康对照高(P = 0.01); 与HBV携带者比较, 慢性乙型肝炎Treg细胞含量较高(P = 0.12), 急性乙型肝炎较低(P = 0.15); 慢性HBV携带者Treg细胞高于非活动性HBsAg携带者(P = 0.01). Treg细胞含量与HBV DNA、丙氨酸转氨酶是否存在相关性, 因研究一致性差, 结论尚不能确定.
结论: CD4+CD25+Treg细胞可能成为影响HBV携带者预后及转归的重要因素.
核心提示: 外周血CD4+CD25+Tregs细胞频率与乙型肝炎病毒(hepatitis B virus, HBV)不同感染状态相关, CD4+CD25+Treg细胞可能成为影响HBV携带者预后及转归的重要因素.
引文著录: 潘宗琴, 吕红, 胡世芸, 陈宇, 庄勤建, 徐林, 姚新生, 肖政, 邱隆敏. 外周血CD4+CD25+Treg细胞与HBV携带者的相关性的Meta分析. 世界华人消化杂志 2013; 21(29): 3124-3131
Revised: August 25, 2013
Accepted: September 6, 2013
Published online: October 18, 2013
AIM: To reveal the relationship between peripheral blood CD4+CD25+ Treg cells and disease progression and prognosis in HBV carriers by investigating the distribution characteristics of peripheral blood CD4+CD25+ Tregs in HBV carriers and other patients with HBV infection.
METHODS: Two reviewers independently searched relevant articles in the databases (PubMed, SCI, Embase, CNKI, WanFang and VIP), evaluated their quality, extracted data and synthesized the data by meta-analysis.
RESULTS: Twenty-four case-control studies were included, but their quality was not high. The level of CD4+CD25+ Tregs was significantly higher in HBV carriers than in healthy controls (P = 0.01). Compared with HBV carriers, a significantly higher level of CD4+CD25+ Tregs was observed in CHB patients (P = 0.12), but a significantly lower level of these cells was noted in patients with acute hepatitis B (P = 0.15). The level of CD4+CD25+ Tregs in chronic HBV carriers was higher than in inactive HBsAg carriers (P = 0.01).
CONCLUSION: CD4+CD25+ Treg cells may play an important role in disease progression and prognosis in HBV carriers.
- Citation: Pan ZQ, Lv H, Hu SY, Chen Y, Zhuang QJ, Xu L, Yao XS, Xiao Z, Qiu LM. Correlation between peripheral blood CD4+CD25+ Treg cells and disease progression and prognosis in HBV carriers: A Meta-analysis. Shijie Huaren Xiaohua Zazhi 2013; 21(29): 3124-3131
- URL: https://www.wjgnet.com/1009-3079/full/v21/i29/3124.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v21.i29.3124
乙型肝炎病毒(hepatitis B virus, HBV)感染呈世界性流行, 感染HBV后转归及预后影响因素多样. Treg细胞(regulatory T cell)是免疫调节细胞, 其最重要的亚群为CD4+CD25+Tregs, 对肿瘤免疫、内分泌疾病、自身免疫性疾病及慢性感染性疾病等进程及预后有重要影响[1]. 免疫调节对HBV携带者预后及转归有重要影响, 但其机制不清楚, CD4+CD25+Treg细胞在HBV携带者中发挥何种作用目前尚无可靠证据证实. 本研究对HBV携带者CD4+CD25+Treg细胞相关研究做系统评价及Meta分析, 探讨HBV携带者与其他HBV感染状态下外周血Treg细胞频率特征及其与相关指标的关系, 以期揭示其与HBV携带者的相关性, 为临床干预提供依据.
纳入标准: (1)研究类型: 临床研究; (2)研究对象: 有明确诊断标准的HBV携带者; (3)干预措施: 采用流式细胞术检测患者外周血CD4+CD25+Treg细胞频率. 排除标准: (1)动物研究、细胞研究; (2)综述、会议摘要、无关、重复发表或数据混乱、模糊不清的文献.
1.2.1 检索策略: 两名检索员以检索词: 乙型肝炎、乙肝、乙肝病毒、HBV、HBsAg、携带者、免疫耐受期、Treg细胞、T细胞、hepatitis B、HBV、HBsAg、carrier、immune tolerance、Treg cell、T-Lymphocytes、Regulatory构建中英文检索式: (乙型肝炎or乙肝or乙肝病毒or HBV or HBsAg) and (携带者or免疫耐受期) and (Treg细胞or T细胞)/(hepatitis B or HBV or HBsAg) and (carrier or immune tolerance) and (Treg cell or T-Lymphocytes, Regulatory). 独立检索Pubmed、SCI、Embase、CNKI、万方及维普等数据库(建库至2013-03, 不限语种).
1.2.2 质量评价标准: 纳入文献均为病例对照研究, 选择Newcastle-Ottawa Scale(NOS)标准[2], 从选择、可比性、暴露信息3个方面独立评价纳入文献质量.
1.2.3 文献筛选与质量评价: 两位评价员严格按照纳入及排除标准、NOS质量评价标准, 独立筛选及评价文献质量, 任何分歧通过讨论或与第3方讨论解决.
1.2.4 资料提取: 依据PICOS原则设计资料提取表格包括文献出处、发表年代、参考指南、研究对象及对照的例数、干预措施(标本来源、检测方法)、结局指标及研究设计.
统计学处理 采用RevMan5.1软件进行Meta分析. 依据纳入研究特征, 纳入研究定量资料(CD4+CD25+Treg细胞含量在实验组与对照组之间差异比较)、选用均数差(MD)为合并统计量. 对各纳入研究结果进行异质性检验, 根据检验结果(以α = 0.05为检验水准, P<0.05为差异有统计学意义)选择相应数据合并方法. 如P>0.05、I2<25%, 选用固定效应模型、倒方差法计算合并MD值; 反之, 选用随机效应模型、D-L法计算合并MD值, 并分析导致异质性的可能原因. 对于临床异质性大、不可合并的试验结果采用描述性分析.
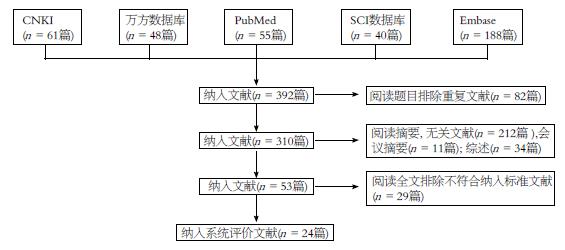
纳入文献24篇, 均为我国研究, 最早研究为2006年, 近年呈递增趋势, 2010年达高峰. 纳入HBV携带者657例、慢性乙型肝炎814例、健康对照439例及急性乙型肝炎79例, 病例诊断标准具有多样性, 包括2010版《慢性乙型肝炎防治指南》、2005年修订的《慢性乙型肝炎防治指南》、2000年修订的《病毒性肝炎防治指南》、2000年中华传染病与寄生虫病学分会、肝病分会西安会议标准等4个标准. 标本为外周血(24篇), 并肝脏活检组织(2篇), 流式检测术等检测CD4+CD25+Treg细胞及HBV DNA、ALT. 主要探讨Treg细胞及对不同HBV感染状态预后影响(表1). 结果表明: 此类研究近年重视程度增加, 流式检测外周血Treg细胞频率, 探讨Treg细胞对不同HBV感染状态预后影响, 但纳入病例诊断标准多样化, 增加了研究异质性.
| 文献出处 | 年代 | 研究对象 | 干预措施 | 结局 | 研究设计 | |||||||
| RG | P | C1 | C2 | C3 | PB | FC | 1 | 2 | 3 | |||
| 李凤惠等[3] | 2012 | A | 26 | 42 | 15 | / | √ | √ | √ | / | / | 病例对照 |
| Xu等[4] | 2012 | / | 48 | 47 | 28 | / | √ | √ | √ | - | - | 病例对照 |
| 张慧等[5] | 2011 | C | 40 | 38 | 40 | / | √ | √ | √ | / | + | 病例对照 |
| 杨宜娥等[6] | 2011 | A | 30 | 30 | 20 | / | √ | √ | √ | + | - | 病例对照 |
| 吴小飞等[7] | 2011 | D | 10 | 18 | / | / | √ | √ | √ | / | + | 病例对照 |
| 程瑗等[8] | 2011 | C | 15 | 45 | 15 | / | √ | √ | √ | / | / | 病例对照 |
| 赵爽等[9] | 2010 | D | 30 | 75 | / | / | √ | √ | √ | / | / | 病例对照 |
| 王玉辉[10] | 2010 | C | 20 | 32 | 20 | 18 | √ | √ | √ | / | + | 病例对照 |
| 谭雨龙[11] | 2010 | C | 24 | 20 | 16 | / | √ | √ | √ | - | - | 病例对照 |
| 吕峰等[12] | 2010 | C | 15 | 26 | 16 | / | √ | √ | √ | / | / | 病例对照 |
| 李浩等[13] | 2010 | B | 48 | 52 | 25 | / | √ | √ | √ | - | - | 病例对照 |
| 丛丽媛等[14] | 2010 | B | 28 | 14 | 14 | / | √ | √ | √ | / | / | 病例对照 |
| Zhang等[15] | 2010 | C | 22 | 42 | 20 | 16 | √ | √ | √ | / | / | 病例对照 |
| Deng等[16] | 2010 | C | 65 | 26 | / | / | √ | √ | √ | - | + | 病例对照 |
| 马艳品[17] | 2009 | BD | 10 | 10 | 10 | / | √ | √ | √ | / | / | 病例对照 |
| Yang等[18] | 2009 | D | 17 | 44 | 16 | / | √ | √ | √ | / | + | 病例对照 |
| 詹爱琴[19] | 2008 | D | 35 | 50 | 30 | 26 | √ | √ | √ | - | + | 病例对照 |
| 刘清泉等[20] | 2008 | / | 15 | 20 | 12 | / | √ | √ | √ | # | - | 病例对照 |
| 周正仕等[21] | 2007 | C | 20 | 20 | 10 | / | √ | √ | √ | / | + | 病例对照 |
| 乐晓华等[22] | 2007 | / | 21 | 19 | 15 | / | √* | √ | √ | / | + | 病例对照 |
| Tian等[23] | 2007 | D | 23 | 28 | 14 | 19 | √ | √ | √ | / | - | 病例对照 |
| Shen等[24] | 2007 | D | 19 | 19 | 19 | / | √ | √ | √ | / | - | 病例对照 |
| 杨桂林[25] | 2006 | C | 51 | 70 | 55 | / | √* | √ | √ | / | + | 病例对照 |
| 邢同京[26] | 2006 | D | 25 | 27 | 29 | / | √ | √ | √ | / | - | 病例对照 |
纳入文献24篇. (1)选择评价: 21项研究有明确诊断标准对研究对象进行分组, 3项诊断标准描述不清楚, 24项对照定义均明确, 但24项研究均非连续收集且有代表性的病例, 对照选择均非社区对照, 选择评分21项研究均为2分, 余3项得1分; (2)可比性评价: 可比性评分6项研究得2分, 18项得1分; (3)暴露评价: 24项研究病例和对照的暴露均采用相同确定方法(流式细胞术), 暴露因素的确定有可靠记录, 对暴露无应答率均未作描述, 暴露评分24项研究得分均为2分. 结果表明: 整体评分4-6分(表2), 质量均不高.
| 文献出处 | 年代 | 选择 | 可比性 | 暴露 | 评分 | |||||
| 1 | 2 | 3 | 4 | 1 | 1 | 2 | 3 | |||
| 李凤惠等[3] | 2012 | * | - | - | * | * | * | * | - | 5 |
| Xu等[4] | 2012 | - | - | - | * | * | * | * | - | 4 |
| 张慧等[5] | 2011 | * | - | - | * | ** | * | * | - | 6 |
| 杨宜娥等[6] | 2011 | * | - | - | * | * | * | * | - | 5 |
| 吴小飞等[7] | 2011 | * | - | - | * | ** | * | * | - | 6 |
| 程瑗等[8] | 2011 | * | - | - | * | * | * | * | - | 5 |
| 赵爽等[9] | 2010 | * | - | - | * | * | * | * | - | 5 |
| 王玉辉[10] | 2010 | * | - | - | * | * | * | * | - | 5 |
| 谭雨龙[11] | 2010 | * | - | - | * | * | * | * | - | 5 |
| 吕峰等[12] | 2010 | * | - | - | * | * | * | * | - | 5 |
| 李浩等[13] | 2010 | * | - | - | * | * | * | * | - | 5 |
| 丛丽媛等[14] | 2010 | * | - | - | * | ** | * | * | - | 6 |
| Zhang等[15] | 2010 | * | - | - | * | * | * | * | - | 5 |
| Deng等[16] | 2010 | * | - | - | * | * | * | * | - | 5 |
| 马艳品[17] | 2009 | * | - | - | * | ** | * | * | - | 6 |
| Yang等[18] | 2009 | * | - | - | * | * | * | * | - | 5 |
| 詹爱琴[19] | 2008 | * | - | - | * | ** | * | * | - | 6 |
| 刘清泉等[20] | 2008 | - | - | - | * | * | * | * | - | 4 |
| 周正仕等[21] | 2007 | * | - | - | * | * | * | * | - | 5 |
| 乐晓华等[22] | 2007 | - | - | - | * | ** | * | * | - | 5 |
| Tian等[23] | 2007 | * | - | - | * | * | * | * | - | 5 |
| Shen等[24] | 2007 | * | - | - | * | * | * | * | - | 5 |
| 杨桂林[25] | 2006 | * | - | - | * | * | * | * | - | 5 |
| 邢同京[26] | 2006 | * | - | - | * | * | * | * | - | 5 |
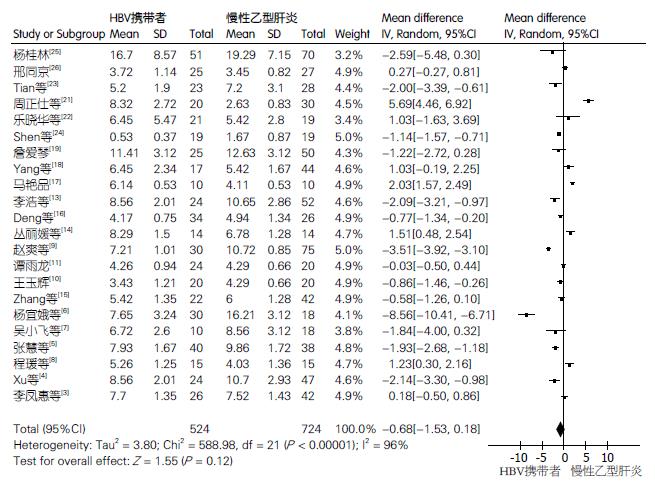
2.4.1 HBV携带者与慢性乙型肝炎患者CD4+CD25+Treg细胞含量差异比较: 纳入文献22篇, HBV携带者524例, 慢性乙型肝炎患者724例. 各研究间异质性较大P<0.0001、I2 = 96%, 故选用随机效应模型, 结果(图2)显示: 均数差(MD)的合并效应量(total)为-0.68, 其95%CI(-1.53-0.18), 合并效应量的检验(test for overall effect)Z = 1.55, P = 0.12. HBV携带者Treg细胞含量较慢性乙型肝炎低, 差异无统计学意义.
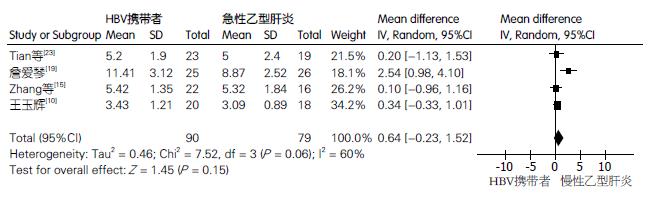
2.4.2 HBV携带者与急性乙型肝炎患者 CD4+CD25+Treg细胞含量的差异比较: 纳入文献4篇, HBV携带者90例, 急性乙型肝炎79例. 各研究间异质性较大, P = 0.06、I2 = 60%, 故选用随机效应模型, 结果(图3)显示: 均数差(MD)的合并效应量为0.64, 其95%CI(-0.23-1.51), 合并效应量的检验Z = 1.45, P = 0.15. HBV携带者Treg细胞含量高于急性乙型肝炎, 差异无统计学意义(P = 0.15).
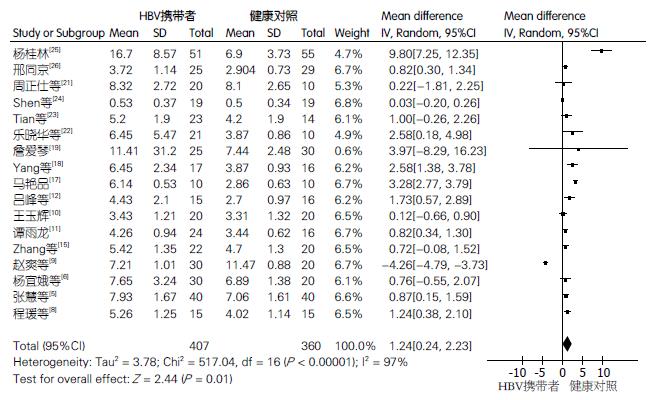
2.4.3 HBV携带者与健康对照者CD4+CD25+Treg细胞含量的差异比较: 纳入文献17篇, HBV携带者407例, 健康对照者360例. 各研究间异质性较大P<0.00001、I2 = 97%, 故选用随机效应模型, 结果(图4)显示: 均数差(MD)的合并效应量为1.24, 其95%CI(0.24-2.23), 合并效应量的检验Z = 2.44, P = 0.01. HBV携带者外周血Treg细胞含量较健康对照高, 差异有统计学意义(P = 0.01).
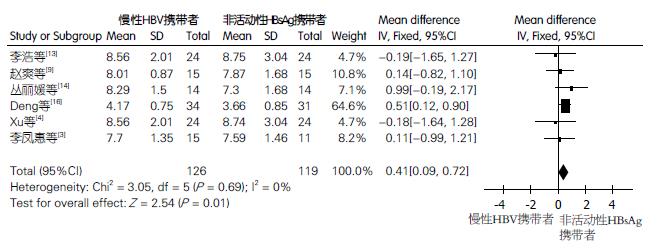
2.4.4 慢性HBV携带者及非活动性HBsAg携带者CD4+CD25+Treg细胞含量的差异比较: 纳入文献6篇, 慢性HBV携带者126例, 非活动性HBsAg携带者119例. 各研究间异质性较小P = 0.69、I2 = 0%, 故选用固定效应模型, 结果(图5)显示: 均数差(MD)的合并效应量(total)为0.41, 其95%CI(0.09-0.72), 合并效应量的检验(test for overall effect)Z = 2.54, P = 0.01<0.05. 慢性HBV携带者Treg细胞含量高于非活动性HBsAg携带者, 差异有统计学意义(P = 0.01).
纳入研究无详细数据描述, 因此采用描述性整合分析提取数据. CD4+CD25+Treg细胞含量与ALT的相关性分析7篇, 1项研究(质量评分5分)分析结果两者呈正相关性, 1项(质量评分4分)呈负相关性; 5项研究(质量均分5分)认为无关, 表明各研究一致性差, 质量不高, 提示此相关性不能确定.
CD4+CD25+Treg细胞含量与HBV DNA的相关性分析17项, 其中9项研究分析(质量评分均在5-6分之间, 均分为5.33分)结果为各研究对象外周血的CD4+CD25+Treg细胞含量与HBV DNA之间呈正相关性, 8项研究(质量评分均在4-5分之间, 均分为4.75分)认为两者无相关性. 表明各研究一致性差, 质量不高, 提示其相关性不能确定.
从研究的漏斗图(未列出)基本对称, 可以看出并无明显发表偏倚.
Treg细胞为免疫调节细胞, 为探讨CD4+CD25+Treg细胞频率在HBV携带者与其他HBV感染状态中的分布特征, 揭示其与HBV携带者间的相关性. 本研究系统评价24篇文献, 纳入研究均采用流式细胞术检测CD4+CD25+Treg, 均为病例对照研究, 采用NOS评价标准评价研究质量, 整体评分为4-6分, 提示研究质量不高. 异质性原因分析: 纳入研究诊断标准多样性, 标本采集时间不一, Treg细胞设门不同、检测试剂盒及流式操作等为重要影响因素. 因此我们认为: 为相关领域提供更加科学可靠证据, 未来相关研究必须严谨、科学设计.
近年来, CD4+CD25+Tregs在HBV感染发病机制中的作用越来越受到重视, CD4+CD25+Treg细胞能抑制机体过度免疫损伤, 也有利于乙型肝炎HBV持续感染[5]. 本研究结果: HBV携带者外周血CD4+CD25+Treg细胞频率较健康对照高, 差异有统计学意义(P = 0.01), 推测可能机制为感染HBV后, Treg细胞发挥免疫负调作用, 机体清除HBV能力下调, 而导致HBV病毒持续存在, 表现为免疫耐受状态. 本研究显示, HBV携带者Treg细胞高于急性乙型肝炎, 差异无统计学意义(P = 0.15), 推测Treg细胞降低可能有利于急性乙型肝炎患者清除HBV, 实现HBV转阴; 本研究纳入CD4+CD25+Treg细胞含量与ALT相关性分析7篇, 1项研究[6]认为呈正相关性, 1项[20]呈负相关, 其他[4]否定其相关性, 此结论尚有待于新研究证实. 慢性乙型肝炎外周血Treg细胞含量较HBV携带者高, 推测是否由于Treg细胞反应性升高, 下调免疫应答, 减轻免疫损伤, 但可能会导致HBV感染慢性化, 此差异无统计学意义(P = 0.12)、研究异质性大, 尚需进一步研究证实.
本研究表明慢性HBV携带者Treg细胞频率高于非活动性HBsAg携带者, 差异有统计学意义(P = 0.01), 既往研究表明, Treg细胞为HBV持续感染的重要因素[5], 推测CD4+CD25+Treg细胞发挥免疫负调节导致HBV病毒持续存在. 本研究纳入CD4+CD25+Treg细胞含量与HBV DNA的相关性分析17项研究, 有研究[16]认为两者呈正相关, 另有研究[11]认为无相关, 研究一致性差, 结论不能确定.
总之, 研究表明CD4+CD25+Treg细胞可能与HBV不同感染状态相关, CD4+CD25+Treg细胞可能成为影响HBV携带者预后及转归的重要因素. 但纳入研究质量不高, 异质性较大, 确切机制尚有待高质量研究证实.
乙型肝炎病毒(hepatitis B virus, HBV)感染呈世界性流行, 感染HBV后转归及预后影响因素多样CD4+CD25+Tregs细胞发挥的免疫调节作用可能对HBV携带者预后及转归产生影响.
周陶友, 副教授, 四川大学华西医院感染性疾病中心
CD4+CD25+Tregs细胞为重要免疫调节细胞, 与HBV不同感染状态相关, CD4+CD25+Tregs细胞可能成为影响HBV携带者预后及转归的重要因素.
杨宜娥等研究结果显示, HBV携带者外周血CD4+CD25+Tregs频率低于慢性乙型肝炎, CD4+CD25+Tregs下调了免疫应答, 造成慢性感染和疾病进展. 但是, 周正仕等研究表明HBV携带者外周血CD4+CD25+Tregs频率高于慢性乙型肝炎, CD4+CD25+Tregs对HBV携带者维持免疫耐受状态发挥重要作用.
近年来, CD4+CD25+Tregs在HBV感染发病机制中的作用越来越受到重视, 外周血CD4+CD25+Tregs频率在不同HBV感染状态呈现的差异及发挥的免疫功能, 各研究结论众说纷纭. 所以本文做此研究, 探究HBV感染状态外周血CD4+CD25+Tregs频率的分布特征, 分析其与HBV携带者的相关性.
各研究结果显示不同HBV感染状态外周血CD4+CD25+Tregs频率分布特征不尽相同, 可能与纳入研究诊断标准及标本采集时间不统一, 检测试剂盒的质量及流式操作、流式设门等因素有关, 本文将对HBV携带者外周血CD4+CD25+Tregs的频率进行荟萃分析, 为今后的科研和临床研究提供一定的思路.
本研究设计合理, 选题新颖, 有助于探讨HBV感染慢性化的可能机制, 具有一定的参考价值.
编辑: 郭鹏 电编:鲁亚静
| 1. | de Kleer I, Vastert B, Klein M, Teklenburg G, Arkesteijn G, Yung GP, Albani S, Kuis W, Wulffraat N, Prakken B. Autologous stem cell transplantation for autoimmunity induces immunologic self-tolerance by reprogramming autoreactive T cells and restoring the CD4+CD25+ immune regulatory network. Blood. 2006;107:1696-1702. [PubMed] |
| 2. | Stroup DF, Berlin JA, Morton SC, Olkin I, Williamson GD, Rennie D, Moher D, Becker BJ, Sipe TA, Thacker SB. Meta-analysis of observational studies in epidemiology: a proposal for reporting. Meta-analysis Of Observational Studies in Epidemiology (MOOSE) group. JAMA. 2000;283:2008-2012. [PubMed] |
| 3. | 李 凤惠, 吕 洪敏, 王 芳, 向 慧玲, 王 凤梅, 李 晓爽, 泽 塔多吉, 王 鹏. 慢性HBV感染者外周血CXCR5 CD4 Tfh细胞的测定及其与FoxP3 Treg细胞的相关性. 世界华人消化杂志. 2012;20:1100-1106. [DOI] |
| 4. | Xu HT, Xing TJ, Li H, Ye J. Association of T regulatory cells with natural course and response to treatment with interferon-α in patients with chronic hepatitis B infection. Chin Med J (Engl). 2012;125:1465-1468. [PubMed] |
| 5. | 张 慧, 黄 丽霞, 陈 朝霞, 宋 文剑. CD4 CD25 Foxp3 Treg细胞在HBV感染所致慢加急性肝衰竭中作用. 东南大学学报(医学版). 2011;30:315-318. |
| 8. | 程 瑗, 金 晓芝, 叶 超, 陈 永平, 章 圣辉, 洪 炜龙, 谷 甸娜, 张 磊, 郑 明华. 慢性乙型肝炎患者外周血CD4 CD25 调节性T细胞数量与肝脏疾病慢性化进展关系的研究. 医学研究杂志. 2011;40:50-55. |
| 11. | 谭 雨龙. 乙肝病毒感染者外周血中CD4 Foxp3 T细胞亚群的表达及临床意义研究. 重庆: 第三军医大学 2010; . |
| 14. | 丛 丽媛, 李 爱民, 吴 庆军, 李 芸, 杨 海燕, 谢 锐姬, 杨 富强. 慢性乙型肝炎病毒感染者细胞免疫功能与血清HBV DNA的关系. 传染病信息. 2010;23: 218-220. |
| 15. | Zhang Y, Lian JQ, Huang CX, Wang JP, Wei X, Nan XP, Yu HT, Jiang LL, Wang XQ, Zhuang Y. Overexpression of Toll-like receptor 2/4 on monocytes modulates the activities of CD4(+)CD25(+) regulatory T cells in chronic hepatitis B virus infection. Virology. 2010;397:34-42. [PubMed] |
| 16. | Deng M, Li MH, Liu SA, Liu F, Sang Y, Song SJ, Zang SF, Guan XP, Yao X, Wu XP. [Studies about the level of CD4+ CD25+ regulatory T cells and relation between expression of Foxp3 and CD127 in peripheral blood of chronic HBV infection]. Zhonghua Shiyan He Linchuang Bingduxue Zazhi. 2010;24:21-23. [PubMed] |
| 17. | 马 艳品. 慢性乙型肝炎免疫应答及抗病毒治疗对免疫功能的影响. 河北: 河北医科大学 2009; . |
| 18. | Yang GL, Xu LM, Yao HY, Wang HS, Jiang XL, Li W, Wang M, Zhou BP. [Association between CD4+CD25+Foxp3+ regulatory T cells and serum transforming growth factor beta 1 in patients with chronic hepatitis B]. Zhonghua Ganzangbing Zazhi. 2009;17:831-834. [PubMed] |
| 19. | 詹 爱琴. 乙型肝炎病毒感染者外周血CD4 CD25调节性T细胞表达的初步研究. 新疆: 石河子大学 2008; . |
| 20. | 刘 清泉, 洪 沙, 徐 哲, 王 进, 王 平忠, 黄 长形. 慢性HBV感染者外周血CD4 CD25high调节性T细胞初步分析. 中华微生物学和免疫学杂志. 2008;28:885-890. |
| 22. | 乐 晓华, 杨 桂林, 陈 心春, 王 敏, 李 美忠, 李 丽雄, 陈 凤永. CD4 CD25 Foxp3调节性T细胞与慢性乙型肝炎病毒感染的关系. 中国基层医药. 2007;14:776-778. |
| 23. | Tian Y, Qiu ZF, Li TS. The difference and significance of peripheral blood regulatory t cells in patients with symptomatic chronic hepatitis b, asymptomatic hbv carriers and acute self-limiting hbv infection. Chinese Journal of Microbiology and Immunology. 2007;27:831-834. |
| 24. | Shen JH, Li N, Fan XG: Significance of CD4 CD25 regulatory t cells in peripheral blood of chronic hepatitis b patients. Shijie Huaren Xiaohua Zazhi. 2007;15:2790-2795. |
| 25. | 杨 桂林. CD4 CD25 Foxp3调节性T细胞异常与乙型肝炎慢性化和病毒清除的关系. 上海: 上海交通大学 2006; . |
| 26. | 邢 同京. 调节性T细胞及单核细胞在乙型肝炎重型化机制中的作用. 浙江: 浙江大学 2006; . |