修回日期: 2013-05-06
接受日期: 2013-05-12
在线出版日期: 2013-06-18
目的: 系统评价精准肝切除对治疗原发性肝癌(primary liver cancer, PLC)的临床疗效.
方法: 计算机检索Pubmed、中国生物医学数据库(Chinese BioMedical literature database on disc, CBM)、CNKI及万方数据库关于精准肝切除与传统不规则肝切除治疗PLC的随机对照试验及临床对照试验. 运用RevMan 5.1软件对两种手术方式在术中、术后及预后疗效指标进行Meta分析.
结果: 共纳入1个随机对照试验和4个临床对照试验, 共580例患者. 精准肝切除与传统不规则肝切除相比, 显著缩短了住院时间[MD = -2.63, 95%CI: -3.59--1.67, P<0.00001], 降低了切缘残存率[OR = 0.12, 95%CI: 0.04-0.41, P = 0.0007], 加快了术后谷丙转氨酶与谷草转氨酶恢复[MD = -185.32, 95%CI: -355.58--15.06, P = 0.03]与[MD = -156.09, 95%CI: -230.62--81.56), P<0.0001], 减少了总并发症发生率[OR = 0.37, 95%CI: 0.23-0.58, P<0.0001], 降低了1年复发率[OR = 0.43, 95%CI: 0.28-0.66, P = 0.0001], 提高了1年生存率[OR = 1.92, 95%CI: 1.19-3.11, P = 0.008], 而手术时间、术中出血量、围手术期平均输血率、术后白蛋白、总胆红素恢复无显著差别(均P>0.05).
结论: 现有的研究表明, 精准肝切除治疗PLC在临床疗效上具有创伤小、恢复快, 更加安全和有效, 但是由于数量少, 期待更多高质量的试验提供高质量的证据.
核心提示: 精准肝切除是治疗原发性肝癌(primary liver cancer)的一种新式手术方式, 具有"微创"的特点, 本研究表明, 精准肝切除与传统不规则肝切除在术中、术后及预后比较中具有明显优势.
引文著录: 李振华, 侯元凯, 张东. 精准肝切除治疗原发性肝癌临床疗效的系统评价. 世界华人消化杂志 2013; 21(17): 1664-1669
Revised: May 6, 2013
Accepted: May 12, 2013
Published online: June 18, 2013
AIM: To assess the efficacy of precise hepatectomy in the treatment of primary liver cancer (PLC).
METHODS: PubMed, Chinese Biomedical Database (CBM), CNKI and Wanfang databases were searched to identify randomized controlled trials and controlled trials that assessed the efficacy of precise hepatectomy and traditional irregular hepatectomy in treatment of primary liver cancer. RevMan 5.1 software was used for statistical analysis of intraoperative, postoperative and prognostic measures.
RESULTS: A total of five studies involving 580 patients were included. Meta-analysis showed that compared with the traditional irregular hepatectomy group, length of hospital stay [MD = -2.63, 95%CI: -3.59--1.67, P < 0.00001], rate of positive margins [OR = 0.12, 95%CI: 0.04-0.41, P = 0.0007], complications [OR = 0.37, 95%CI: 0.23-0.58, P < 0.0001], postoperative ALT [MD = -185.32, 95%CI: -355.58--15.06, P = 0.03] and AST [MD = -156.09, 95%CI: -230.62--81.56, P < 0.0001], 1-year recurrence rate [OR = 0.43, 95%CI: 0.28-0.66, P = 0.0001], and 1-year survival rate of year [OR = 1.92, 95%CI: 1.19-3.11, P = 0.008] were better in the precise hepatectomy group. However, there were no significant differences between the two groups in the operative time, intraoperative blood loss, average rate of perioperative blood transfusion, and postoperative albumin and total bilirubin (all P > 0.05).
CONCLUSION: Precise hepatectomy is more safe and effective than traditional irregular hepatectomy in the treatment of primary liver cancer. Due to the poor quality and small sample size of included trials, more well-designed randomized controlled trails should be performed.
- Citation: Li ZH, Hou YK, Zhang D. Efficacy of precise hepatectomy in treatment of primary liver cancer: A Meta-analysis. Shijie Huaren Xiaohua Zazhi 2013; 21(17): 1664-1669
- URL: https://www.wjgnet.com/1009-3079/full/v21/i17/1664.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v21.i17.1664
原发性肝癌(primary liver cancer, PLC), 简称肝癌, 是我国最常见的恶性肿瘤之一[1]. 目前治疗PLC的首选、最有效的方法是手术切除[2]. 1888年德国外科医生Langenbuch成功完成世界首例肝脏切除术, 标志着肝脏外科的诞生. 随着医学的发展和科技的进步, 肝切除也经历了楔形肝切除、规则性肝切除、不规则性肝切除等阶段[3]. 近年来, 我国学者范上达院士将精准肝切除的理念与技术[4]应用于活体肝移植手术以来, 精准肝切除在临床上的以"微创"特征使其日益受到关注. 然而, 各研究组间得出的结论并不一致. 因此我们用Cochrane系统评价的方法来分析精准肝切除治疗PLC的临床疗效及预后价值, 进一步用来指导临床实践.
检索2008-01/2012-12 PubMed、中国生物医学数据库(Chinese BioMedical literature database on disc, CBM)、CNKI及万方数据库. 查阅所有文献的参考文献, 并手工检索相关文献. 文献仅限中英文, 英文检索词: liver cancer、primary liver cancer、liver neoplasms、precise hepatectomy、precise liver resection; 中文检索词: 原发性肝癌、肝切除、精准肝切除、不规则肝切除.
1.2.1 数据提取及评价: 收集文献由两名研究人员独立完成, 排除明显不符合的文献后, 对可能纳入标准的文献进一步阅读来确定, 交叉核实, 对难以确定的文献采取讨论分析解决, 必要时询问第3名研究者意见. 根据Cochrane Reviewer's Hoodbook 5.0评价纳入文献质量: (1)是否正确进行随机分配; (2)是否有分配隐藏方案; (3)是否采用盲法; (4)是否描述失访、退出, 若有失访或退出时是否进行意向性分析. 若以上4条均满足为A级; 若1条或1条以上为不清楚为B级; 若1条或1条以上为不正确为C级.
1.2.2 纳入和排除标准: 纳入标准: (1)研究设计类型: 随机对照试验及临床对照试验; (2)研究对象: 通过临床表现、影像学检查或者病理学检查明确诊断为PLC的患者, 并符合手术指征; (3)干预措施: 实验组病例行精准肝切除术, 对照组病例行传统不规则肝切除术; (4)原始文献需提供数据. 排除标准: (1)原始文献计数或计量资料不完整, 或不能通过计数获得; (2)无原始数据或无法查找到原文的文献; (3)研究样本量过少, 病例数少于20例; (4)纳入的对象未采用精准肝切除术或者传统不规则肝切除术.
1.2.3 临床疗效指标: 手术时间、术中出血量、围手术期平均输血率、住院时间、切缘癌残留率、术后谷丙转氨酶(alanine aminotransferase, ALT)、谷草转氨酶(aspartate transaminase, AST)、白蛋白(albumin, AIb)、总胆红素(total bilirubin, TB)峰值、总并发症发生率、肿瘤1年复发率、1年生存率.
统计学方法 采用Review Manager 5.1软件进行Meta分析. 二分类变量采用OR及其95%CI, 连续性变量采用MD及其95%CI. χ2检验分析个研究间的统计学异质性, 同质性好的研究(P>0.05, I2<50%)采用固定效应模型进行Meta分析; 如有异质性, 先分析异质性来源, 若个研究间无明显临床异质性, 可采用随机效应模型合并分析. 如纳入的数据不能进行Meta分析时, 则采用描述性分析.
按照检索策略共获得相关文献193篇(英文48篇, 中文145篇), 进一步阅读后排除不符合纳入标准的文献, 最终纳入文献5篇[5-9](均为中文). 1篇随机对照试验, 4篇临床对照试验. 纳入研究患者580例, 精准肝切除术296例, 传统不规则肝切除术284例. 文献质量评价均为B级.
2.2.1 手术时间: 2项研究[5,9]报道了手术时间, 异质性检验表明研究间的差异有统计学意义(P<0.00001, I2 = 99%), 采用随机模型得到效应指标的合并MD值及其95%CI. Meta分析两组手术时间差异无统计学意义[28.80(-99.37,156.98), P = 0.66].
2.2.2 术中出血量: 5项研究[5-9]报道了术中出血量, 异质性检验表明研究间的差异有统计学意义(P<0.00001, I2 = 94%), 采用随机模型得到效应指标的合并MD值及其95%CI. Meta分析两组术中出血量差异无统计学意义[-155.36(-312.32,1.59), P = 0.05].
2.2.3 围手术期平均输血率: 3项研究[5,7,9]报道了围手术期平均输血率, 异质性检验表明研究间的差异无统计学意义(P = 0.06, I2 = 64%), 采用随机模型得到效应指标的合并OR值及其95%CI. Meta分析两组围手术期平均输血率差异无统计学意义[0.73(0.44, 1.21), P = 0.23].
2.2.4 住院时间: 2项研究[5,9]报道了住院时间, 异质性检验表明研究间的差异无统计学意义(P = 0.26, I2 = 21%), 采用固定模型得到效应指标的合并MD值及其95%CI. Meta分析两组住院时间差异有统计学意义[-2.63(-3.59, -1.67), P<0.00001]. 两组比较, 精准组住院时间更短.
2.2.5 切缘残余率: 3项研究[5,6,8]报道了切缘残余率, 异质性检验表明研究间的差异无统计学意义(P = 0.87, I2 = 0%), 采用固定模型得到效应指标的合并OR值及其95%CI. Meta分析两组切缘残余率差异有统计学意义[0.12(0.04,0.41), P = 0.0007]. 精准组较传统组切除肿瘤完整率更高.
2.3.1 术后肝功能恢复: 2项ALT研究[5,6]间有异质性(P = 0.03, I2 = 79%), 采用随机效应模型, 精准组与传统组间的差异有统计学意义[-185.32(-355.58, -15.06), P = 0.03]. 2项AST研究[6,8]间无异质性(P = 0.54, I2 = 0%), 采用固定效应模型, 精准组与传统组间的差异有统计学意义[-156.09(-230.62, -81.56). P<0.0001]. 2项AIb研究[6,9]间有异质性(P = 0.001, I2 = 93%), 采用随机效应模型, 精准组与传统组间的差异无统计学意义[1.99(-1.93, 5.91), P = 0.32]. 2项TB研究[5,6]间有异质性(P = 0.10, I2 = 62%), 采用随机效应模型, 精准组与传统组间的差异无统计学意义[-5.48(-10.93, -0.03), P = 0.05].
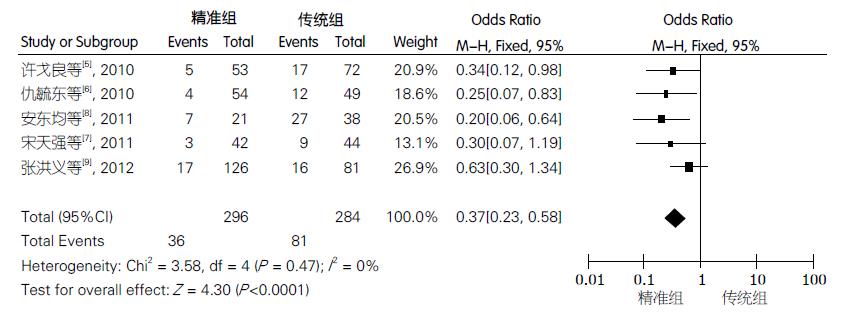
2.3.2 总并发症: 5项研究报道[5-9]总并发症, 异质性检验表明研究间的差异无统计学意义(P = 0.47, I2 = 0%), 故采用固定效应模型得到效应指标的合并OR值及其95%CI. Meta分析两组总并发症差异有统计学意义[0.37(0.23, 0.58), P<0.0001]. 从中可以看出, 精准组术后总并发症发生率明显低于传统组(图1).
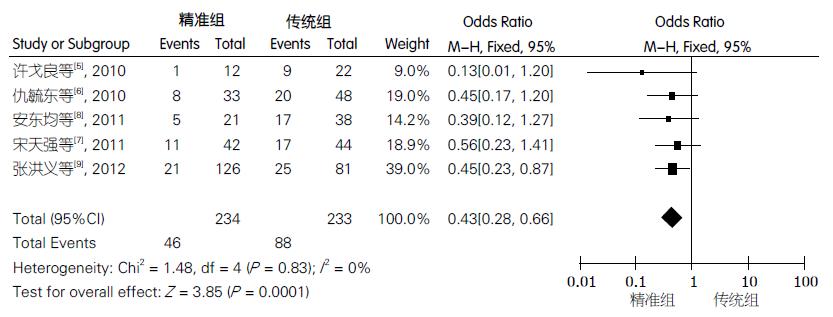
2.3.3 1年复发率: 5项研究[5-9]报道了1年复发率, 异质性检验表明研究间的差异无统计学意义(P = 0.83, I2 = 0%), 故采用固定效应模型得到效应指标的合并OR值及其95%CI. Meta分析两组1年复发率差异有统计学意义[0.43(0.28, 0.66), P = 0.0001]. 从中可以看出, 精准组术后肿瘤1年复发率明显低于传统组(图2).
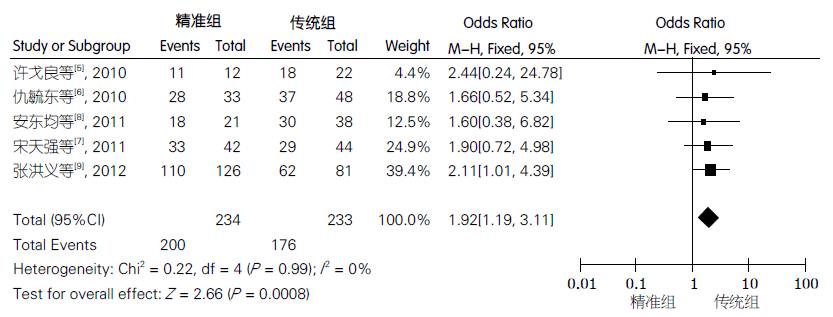
2.3.4 1年生存率: 5项研究[5-9]报道了1年生存率, 异质性检验表明研究间的差异无统计学意义(P = 0.99, I2 = 0%), 故采用固定效应模型得到效应指标的合并OR值及其95%CI. Meta分析两组1年生存率差异有统计学意义[1.92(1.19,3.11), P = 0.008]. 从中可以看出, 精准组术后1年生存率明显高于传统组(图3).
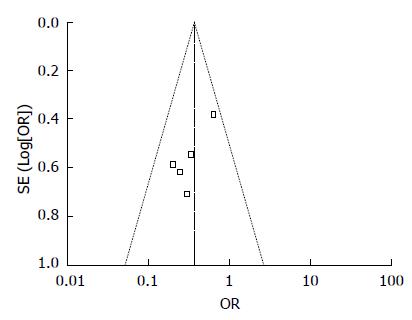
理论上若漏斗图不对称或者不完整, 则可能存在发表偏倚. 本系统评价用总并发症发生率进行漏斗图分析, 漏斗图不对称, 发表偏倚可能存在(图4).
精准肝切除是建立在人文医学和循证医学兴起的背景下, 以高度发达生物医学和信息科学技术支撑, 在追求彻底清除目标病灶的同时最大限度控制手术出血和全身性创伤侵袭, 最终使手术患者获得最佳康复效果的一种手术方式. 这种手术方式主要借助于高度发展的影像采集图片后利用计算机三维成像, 了解肝脏病灶与周围血管、胆管的关系, 制订出最佳的手术方式, 从而到达精准的效果. 从上述结果中可以看出, 精准肝切除术后有利于肝功能的恢复, 减少了患者住院时间, 减少了并发症的发生率, 提高了1年肿瘤复发率及生存率, 然而在手术时间、术中出血量、围手术期平均输血率等方面则无显著差异. 蔡茂红等[10]报道了28例精准肝切除和20例传统不规则切除治疗肝胆疾病患者, 认为精准肝切除术后肝功能恢复好, 可降低围手术期并发症发生率. 江涛等[11]报道了84例精准肝切除和59例传统不规则肝切除肝脏肿瘤患者行肝切除, 结果显示精准组手术时间显著长于传统组, 而术后AST、ALT、TB恢复, 精准组明显优于传统组; 精准组与传统组术后并发症发生率分别为10.7%和23.7%, 精准组明显优于传统组. 张洪义等[9]报道了126例精准肝切除和81例传统不规则肝切除术后1、2、3年的肿瘤复发率分别为: 17%(21/126)、22%(17/76)、26%(8/31)和%(25/81)、38%(27/71)、48%(31/65); 术后1、2、3年的生存率分别为: 87%(110/126)、87%(66/76)、84%(26/31)和7%(62/81)、75%(53/71)、60%(39/65), 两组治疗效果存在显著的差异. 董家鸿等[12]更是报道了精准肝脏外科技术在复杂肝脏占位病变切除中的运用, 具有重要的临床价值. 而手术时间、术中出血量及围手术期平均输血率各研究组不一致, 其影响因素可能有: (1)手术器械的选择: 随着科技的发展, 用于肝切除的手术器械越来越多, 合理的选择器械, 对手术有着重要的作用; (2)术前评估方法的差异: 传统评估肝脏储备功能的方法为生物化学检测和Child-Pugh评分, 而现在最新的肝脏储备功能的方法[13]为: (1)螺旋CT测量预留肝脏体积; (2)ICGl5'滞留率测定; (3)99mTc-GSA核素显像技术.
精准肝切除术与传统不规则肝切除比较, 具有以下优点[14]: (1)减少创伤: 不阻断第一肝门或者选择性阻断避免了残余肝脏组织的缺血再灌注损伤; 同时精准肝切除对肝脏断面开放, 避免了对拢缝合导致的组织缺血坏死; 而传统不规则肝切除均采用Pringle法阻断入肝血流, 用指捏或者钳夹法离断肝脏, 肿瘤切除后对拢缝合肝断面; (2)确保剩余肝脏的结构完整性: 术前运用影像技术对病灶进行精准的评估, 术中清晰的显露肝内血管及胆管结构, 避免了对重要血管、胆管及周围组织的损伤; (3)减少了术中出血量及术后并发症的发生: 通过对肝脏充分的暴露, 根据肝脏解剖精细的对血管及胆管进行处理, 减少了术中出血及术后并发症的发生, 提高了患者的生活质量; (4)降低了肿瘤复发率, 提高了患者生存率, 更符合无瘤原则[15]: 精准肝切除切除了肿瘤所在的叶或段, 减少了肝内传播的机率. 虽然精准肝切除有以上这些优点, 但是仍然不能盲目的采用这种手术方式, 对于复杂的肝切除, 外科医生应根据患者的具体情况, 权衡好手术的安全性与危险性[16].
本系统制订了严格的文献纳入标准及排除标准, 并由专业人员对文献的数据进行了仔细的核查. 通过系统评价对收集的数据进行合并和分析, 可信度较高. 但是本系统也有一定的局限性, 收集的文献均为中文, 且数量较少, 质量较差, 患者例数少, 研究质量在很大程度上受限于病历记载资料的不完整性, 降低了临床研究的科学性, 使得通过循证医学理论得出的结论也会出现偏差.
总之, 精准肝切除治疗PLC在术中、术后及预后的疗效高于传统不规则肝切除. 但是由于研究组实施的过程及方法存在差异, 因此我们期待更多高质量、大样本、多中心的研究来证实结论.
原发性肝癌(primary liver cancer, PLC)由于其病因及发病机制的复杂, 近年来我国学者在肝癌的病因、病理、侵袭性生长的机制等方面进行了大量、系统的工作, 随着现代医学的发展, 确立了以外科为主的综合治疗原则. 精准肝切除治疗PLC有大量的文献报道其疗效显著.
麻勇, 副研究员, 哈尔滨医科大学附属第一医院肝脏外科
系统评价是目前研究的热点, 精准肝切除治疗PLC具有显著优势, 但目前国内PLC临床研究主要集中在病例报道和回顾性研究, 而前瞻性RCT较少, 论证力度较弱, 研究结果难以得到推广应用.
江涛等通过对精准肝切除治疗肝脏肿瘤的研究, 较传统肝切除具有显著的优势.
本文通过文献检索对精准肝脏外科技术理念的具体实施作以系统评价, 进一步明确了精准肝切除治疗PLC在术中、术后及预后的疗效高于传统不规则肝切除的原始结论, 具有一定的指导意义.
编辑: 田滢 电编:鲁亚静
| 2. | Zhou XD, Tang ZY, Ma ZC, Fan J, Wu ZQ, Qin LX, Zhou J, Yu Y, Sun HC, Qiu SJ. Twenty-year survivors after resection for hepatocellular carcinoma-analysis of 53 cases. J Cancer Res Clin Oncol. 2009;135:1067-1072. [PubMed] [DOI] |
| 3. | McClusky DA, Skandalakis LJ, Colborn GL, Skandalakis JE. Hepatic surgery and hepatic surgical anatomy: historical partners in progress. World J Surg. 1997;21:330-342. [PubMed] |
| 4. | Fan ST. Precise hepatectomy guided by the middle hepatic vein. Hepatobiliary Pancreat Dis Int. 2007;6:430-434. [PubMed] |
| 5. | 许 戈良, 荚 卫东, 李 建生, 马 金良, 刘 文斌, 葛 勇胜, 余 继海, 王 伟. 应用精细肝脏外科理念治疗原发性肝癌53例. 世界华人消化杂志. 2010;18:1824-1828. [DOI] |
| 12. | 董 家鸿, 杨 世忠, 段 伟东, 纪 文斌, 蔡 守旺, 王 敬, 史 宪杰, 姜 凯, 夏 红天, 何 蕾. 精准肝脏外科技术在复杂肝脏占位性病变切除中的应用. 中华外科杂志. 2009;47:1610-1615. |
| 15. | Xiaobin F, Zipei L, Shuguo Z, Jiahong D, Xiaowu L. The Pringle manoeuvre should be avoided in hepatectomy for cancer patients due to its side effects on tumor recurrence and worse prognosis. Med Hypotheses. 2009;72:398-401. [PubMed] [DOI] |
| 16. | Jagannath P, Chhabra DG, Shah R. Surgeon preferences for liver transection: is there an ideal technique? J Am Coll Surg. 2010;211:141. [PubMed] [DOI] |