修回日期: 2013-03-20
接受日期: 2013-03-31
在线出版日期: 2013-04-18
调查食管癌术后谵妄的发病率并对其发病原因进行进一步探析.
方法: 回顾性地分析了2010-01/2012-12在天津医科大学总医院心胸外科行食管切除术的124例食管癌患者临床资料, 并采用SPSS17.0软件进行t检验、χ2检验, 对结果进行统计学分析.
结果: 124例患者中有60例(48.4%)发生了术后谵妄. 结果表明高龄(P = 0.007)、既往相关精神疾病史(P = 0.0001)、术后长时间机械通气(P = 0.0001)、术后延长ICU住院时间(P = 0.0001)、术后延长经口禁食水时间(P = 0.0001)以及术后并发症的发生(P = 0.002)均与术后谵妄明显相关.
结论: 食管癌患者术后谵妄是一个不容忽视的问题. 术后谵妄的发生与高龄、既往相关精神疾病史、术后长时间机械通气、术后延长ICU住院时间、术后延长禁食水时间以及术后并发症相关.
核心提示: 术后谵妄是食管癌术后严重并发症, 本研究对其发病率进行统计且证实食管癌术后谵妄的发生与高龄、既往相关精神疾病史、术后长时间机械通气、术后延长重症监护病房住院时间、术后延长禁食水时间以及术后并发症密切相关.
引文著录: 续国武, 郑锴, 张鹏. 食管癌术后谵妄症的发病率及其原因. 世界华人消化杂志 2013; 21(11): 1014-1019
Revised: March 20, 2013
Accepted: March 31, 2013
Published online: April 18, 2013
AIM: To investigate the incidence and causes of postoperative delirium in patients with esophageal cancer.
METHODS: We conducted a retrospective cohort analysis of 124 patients who had undergone an esophagectomy at Tianjin Medical University General Hospital from January 2010 to December 2012. All quantitative data and all qualitative data were analyzed using Student's t test and Chi-square test, respectively.
RESULTS: Postoperative delirium developed in 60 (48.4%) of 124 patients. Elder age (P = 0.007), history of mental illness (P = 0.0001), longer period of time under mechanical ventilation after surgery (P = 0.0001), longer ICU stay after surgery (P = 0.0001), longer period of prohibiting drinking and eating from mouth after surgery (P = 0.0001), and occurrence of postoperative complications (P = 0.002) were significantly associated with the development of postoperative delirium.
CONCLUSION: The development of postoperative delirium in patients with esophageal cancer is a problem that should not be ignored. Causes of postoperative delirium include elder age, history of mental illness, longer periods of time under mechanical ventilation after surgery, longer postoperative ICU stays, longer periods of prohibiting drinking and eating from mouth after surgery, and occurrence of postoperative complications.
- Citation: Xu GW, Zheng K, Zhang P. Incidence and causes of postoperative delirium in patients with esophageal cancer. Shijie Huaren Xiaohua Zazhi 2013; 21(11): 1014-1019
- URL: https://www.wjgnet.com/1009-3079/full/v21/i11/1014.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v21.i11.1014
食管癌是胸外科疾病中最常见的恶性肿瘤之一, 位居肿瘤发病率的第8位以及死因的第6位[1]. 食管切除术是食管癌的最佳治疗方案. 据美国癌症联合会报道, 食管癌术后5年存活率大约为Ⅰ期90%, Ⅱ期45%, Ⅲ期20%, Ⅳ期10%[2]. 食管切除术作为一种大型手术, 术后与多种并发症相关, 如胃肠道瘘、肺感染、急性肺损伤、急性呼吸窘迫综合征、败血症以及术后谵妄等[3]. 术后谵妄(postoperative delirium), 亦被称为术后精神障碍(postoperative psychonosema, POP)或急性脑病综合征, 是一种重大手术术后常见而严重的并发症, 以意识紊乱、认知功能改变、知觉障碍、醒睡周期紊乱、发病急骤以及病情波动为特征[4]. 谵妄患者在意识清晰度降低的同时, 表现有定向力障碍, 包括时间、空间、人物定向力以及自身认识障碍, 并产生大量的错觉、幻觉. 根据临床特征, 谵妄被分成3种亚型: 兴奋型、抑制型和混合型[5]. 兴奋型表现为交感神经过度兴奋, 对刺激的警觉性增高以及精神运动极度增强, 如烦躁不安、胡言乱语、神志欠清, 能回答问题, 但有逻辑错误, 不配合治疗, 幻视、幻听等; 抑制型表现为对刺激的反应下降和退怯行为, 如情绪低落、情感淡漠、缄默少语、多眠或失眠及纳差等; 混合型表现为兴奋和抑制状态交替出现. 大多数谵妄患者病情恢复快, 但有时术后谵妄的发生与住院时间的延长、住院费用的增加以及死亡率的增高表现出相关性[6-9]. 据报道, 大型手术如心血管手术术后谵妄的发生率为30%-73%[10-13]. 曾有报道, 术后谵妄的危险因素为高龄、既往相关精神疾病史以及失血量的增加[9,11,12,14-16]. 近来几项研究表明食管切除术后的一部分患者会发生术后谵妄[17-19], 然其结果各异, 患者数量及诊断标准不一. 并且据我们所知, 我国作为食管癌高发地区, 食管癌术后谵妄的发病率以及发病原因目前尚不明确. 本研究的目的旨在调查食管癌术后谵妄的发病率并对其发病原因进行进一步探析.
本研究中124例食管癌患者均于2010-01/2012-12在天津医科大学总医院心胸外科行全麻下食管切除术. 二期手术患者、统计资料不全的患者以及术后镇静时间超过10 d的患者均被排除于本研究之外.
1.2.1 术后管理: 124例患者均于术中放置自控式镇痛泵作为术后镇痛的主要方法. 所有患者术后均于ICU内行机械通气治疗, 术后机械通气时间中位数为14.3 h. 机械通气过程中应用的主要镇静剂为吗啡、丙泊酚、咪达唑仑. 气管插管拔管指征: 患者完全清醒, 呼吸循环稳定, PaO2/FiO2>300, PaCO2<50 mmHg. 患者ICU居住时间中位数为6.6 d. 转出ICU指征: 患者神智清楚, 呼吸循环稳定, 无肠内营养支持不良反应. 十二指肠置管术或空肠造瘘术营养支持开始时间为1-2 d. 口入饮食的开始时间中位数为8-10 d.
1.2.2 患者病历资料分析: 用回顾性图表总结收集数据, 采用已有报道的谵妄相关危险因素作为术前、术中、术后以及临床病理资料的统计表格基本要素[6,17,20-22]. 术前资料包括年龄、性别、身体质量指数(body mass index, BMI)、既往精神疾病史、术前血液学检查血红蛋白(hemoglobin, Hb)、白蛋白(albumin, Alb)、血钠(Na+)、血钾(K+)、血钙(Ca2+)、肌酐(creatinine, Cr)、尿素氮(blood urea nitrogen, BUN)、谷丙转氨酶(glutamic-pyruvic transaminase, ALT)、谷草转氨酶(aspartate aminotransferase, AST)、总胆红素(total bilirubin, TBIL)、美国麻醉医师协会ASA分级. 手术资料(或术中资料)包括肿瘤部位、临床分期、组织学分型、手术时间、麻醉时间、失血量. 术后资料包括术后机械通气时间、ICU住院时间、术后禁食水时间、术后并发症. 谵妄以中国精神障碍分类与诊断标准(CCMD-3)[23]为根据确诊.
统计学处理 以SPSS17.0统计软件分析资料. 分别用t检验和χ2检验对定量变量和定性变量加以比较. 设定P<0.05为差异有统计学意义.
参与研究的124例患者中有男96例, 女28例, 平均年龄62.5岁±13.3岁(37-81岁). 男女平均年龄之间无明显差异. 这些患者的研究资料见表1-3. 所有患者均无谵妄病史. 最常见的手术方式为右侧开胸食管癌切除术(42例, 33.9%)和改良Evor Lewis手术(64例, 51.6%). 术后所有患者均入住ICU并行机械通气治疗.
| 变量 | 全部患者 | 谵妄患者 | 非谵妄患者 | P值 |
| n | 124 | 60 | 64 | |
| 年龄(岁) | 62.5±13.3 | 65.2±12.6 | 59.8±14.0 | 0.007 |
| 性别(男/女) | 96/28 | 49/11 | 42/17 | 0.273 |
| BMI(kg/m2) | 21.8±3.2 | 21.6±3.1 | 22.0±3.3 | 0.398 |
| 既往精神疾病史n(%) | 14(11.3) | 14(23.3) | 0(0) | 0.0001 |
| 术前血液学检查 | ||||
| Hb(g/L) | 130.5±15.1 | 130.5±14.7 | 130.5±15.5 | 1.000 |
| Alb(g/L) | 41.2±3.5 | 41.3±3.4 | 41.1±3.6 | 0.699 |
| Na+(mmol/L) | 138.5±2.0 | 138.6±1.9 | 138.4±2.1 | 0.500 |
| K+(mmol/L) | 4.0±0.3 | 4.0±0.5 | 4.0±0.1 | 1.000 |
| Ca2+(mmol/L) | 1.2±0.1 | 1.2±0.1 | 1.2±0.1 | 0.916 |
| BUN(mmol/L) | 5.9±1.2 | 5.8±1.1 | 6.0±1.3 | 0.263 |
| Cr(μmol/L) | 64.2±8.3 | 64.3±8.7 | 64.1±7.9 | 0.870 |
| ALT(U/L) | 18.2±11.1 | 18.1±11.3 | 18.3±10.9 | 0.903 |
| AST(U/L) | 30.4±12.5 | 30.3±11.8 | 30.5±13.2 | 0.914 |
| TBIL(μmol/L) | 10.5±3.3 | 10.9±2.7 | 10.1±3.9 | 0.106 |
| ASA分级n(%) | 0.545 | |||
| I级 | 41(33.1) | 20(33.3) | 21(32.8) | |
| II级 | 79(63.7) | 37(61.7) | 42(65.6) | |
| III级 | 4(3.2) | 3(5.0) | 1(1.6) | |
| IV级 | 0(0) | 0(0) | 0(0) |
| 变量 | 全部患者 | 谵妄患者 | 非谵妄患者 | P值 |
| n | 124 | 60 | 64 | |
| 肿瘤部位n(%) | 0.944 | |||
| 颈段 | 6(4.8) | 2(3.3) | 4(6.3) | |
| 胸上段 | 12(9.7) | 7(11.7) | 5(7.8) | |
| 胸中段 | 62(50.0) | 30(50.0) | 32(50.0) | |
| 胸下段 | 31(25.0) | 15(25.0) | 16(25.0) | |
| 腹段 | 6(4.8) | 3(5.1) | 3(4.7) | |
| 多部位 | 7(5.6) | 4(6.7) | 3(4.7) | |
| 临床TNM分期n(%) | 0.194 | |||
| I期 | 32(25.8) | 16(26.7) | 16(25.0) | |
| II期 | 52(41.9) | 30(50.0) | 22(34.4) | |
| III期 | 34(27.4) | 12(20.0) | 22(34.4) | |
| IV期 | 6(4.8) | 2(3.3) | 4(6.3) | |
| 组织学分型n(%) | 0.948 | |||
| 鳞癌 | 120(96.8) | 58(96.7) | 62(96.9) | |
| 腺癌 | 4(3.2) | 2(3.3) | 2(3.1) | |
| 手术时间(min) | 432.5±121.8 | 442.6±132.6 | 422.4±111.0 | 0.263 |
| 麻醉时间(min) | 543.8±136.9 | 548.2±142.6 | 539.4±131.2 | 0.768 |
| 失血量(mL) | 506.3±496.8 | 533.4±529.7 | 479.2±463.9 | 0.461 |
| 变量 | 全部患者 | 谵妄患者 | 非谵妄患者 | P值 |
| n | 124 | 60 | 64 | |
| 术后机械通气时间(h) | 12.7±5.6 | 15.3±6.8 | 10.1±4.4 | 0.0001 |
| 术后ICU住院时间(d) | 7.6±2.4 | 9.4±3.3 | 5.8±1.5 | 0.0001 |
| 术后经口禁食水时间(d) | 6.3±1.7 | 8.2±3.1 | 4.4±0.3 | 0.0001 |
| 术后并发症n(%) | 85(68.5) | 49(81.7) | 36(56.3) | 0.002 |
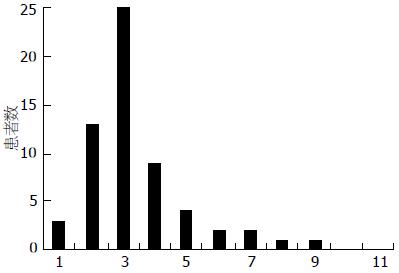
参与研究的124例患者中, 确诊术后谵妄60例(48.4%), 其中, 兴奋型29例(48.3%), 抑制型12例(20.0%), 混合型19例(31.7%). 大多数患者谵妄首次发作时间为术后第3天(25/60, 41.7%)和第2天(13/60, 21.7%)(图1). 60例谵妄患者中, 39例(65.0%)在3 d内恢复, 11例(18.3%)在4-6 d内恢复, 10例(16.7%)谵妄持续时间超过1 wk.
我们的结果表明食管癌术后谵妄的发生率为48.4%, 这与Takeuchi等报道的50%[17]以及其他研究报道的术后谵妄在髋部骨折和心脏手术术后的发生率分别为28%-60%和30%-73%相一致[6,10-13,24], 但也有少数研究报道术后谵妄的发生率为11%-23%[18,19], 甚至更低(6.7%)[25]. 不过, 由于我们对谵妄确诊标准的更加细化, 使抑制型和混合型谵妄患者的确诊率大大提高, 使得我们术后谵妄的发生率较有关研究可能更大. 在我们的研究中, 大多数患者谵妄首次发作时间为术后第3天(25/60, 41.7%)和第2天(13/60, 21.7%). 60例谵妄患者中, 39例(65.0%)在3 d内恢复, 11例(18.3%)在4-6 d内恢复, 10例(16.7%)谵妄持续时间超过1 wk. 这表明临床医生必须在术后1 wk, 尤其是前5 d内密切关注患者精神症状, 防止术后谵妄的发生.
众多研究均表明, 高龄是术后谵妄发生的高危因素[9,12,17], 年龄越大, 术后出现精神障碍的概率越高[26], 更有研究发现, 60岁以上患者术后精神障碍的发生率为年轻人的4倍以上[27]. 这与我们的研究结果相一致. 因为高龄患者通常伴有更多的年龄相关性疾病[28,29], 而这些疾病与术后谵妄表现出一定的相关性[17]. 并且随着年龄的增长, 神经细胞衰亡增多, 脑组织本身发生退行性改变, 大脑功能及承受力均较年轻人降低. 因此, 高龄食管癌患者在食管切除术后更应得到广泛关注.
我们的研究结果表明术后谵妄与术后机械通气时间、术后ICU住院时间、术后经口禁食水时间以及术后并发症之间均有着密切的关系. 术后机械通气时间、术后ICU住院时间以及术后经口禁食水时间的延长, 均会引起机体应激反应, 引发机体神经、内分泌、内稳态改变, 从而诱发或加重术后谵妄. 为减少机体应激反应, 丹麦医师Wilmore等[30]提出了加速康复外科理念, 其核心则为通过减少或减轻患者对外科手术所产生的应激反应, 缩短术后康复进程, 提高康复速度与康复质量. 采取的措施可概括为3个方面: 一是术前患者体质和精神两方面的准备; 二是减少治疗措施的应激性; 三是阻断传入神经对应急信号的传导. 综观这些措施, 术后尽早拔除气管插管、减少ICU住院时间、术后早期进食[31]就成为了减少术后应激, 从而减少术后谵妄发生率的有效措施. 按照术后谵妄与术后并发症的发生时间上来说, 谵妄的发生通常早于术后并发症, 而这似乎表明术后谵妄可以导致术后并发症的发生. Gallinat等[32]认为术后肺部并发症, 高血压脑病等造成脑缺氧、脑水肿, 急性肾功能不全引起的代谢物潴留、电解质平衡紊乱、代谢性酸中毒以及感染等, 均可引发精神障碍. Kaneko等[33]证实, 术后发生精神障碍患者的其他并发症和死亡率均显著增加. 这说明, 无论术后谵妄与术后并发症的发生顺序如何, 二者之间均有着密切的关系, 术后谵妄更会增加患者术后死亡率. 因此, 密切关注食管癌患者术后谵妄的发生至关重要.
总之, 食管癌患者的术后谵妄不容忽视, 谵妄的发生与高龄、术后机械通气时间、术后ICU住院时间、术后经口禁食水时间、术后并发症的发生均表现出显著的相关性. 我们必须对其密切监测并妥善处理, 以促进术后恢复、改善远期预后. 与此同时, 我们仍需做进一步的研究以确定术后谵妄的明确影响因素并就如何预防、治疗术后谵妄的发生提出合理化方案.
术后谵妄是食管切除术后的常见并发症, 严重影响食管癌患者的术后康复.
郑勇, 教授, 主任医师, 石河子大学医学院第一附属医院
以研究食管癌患者术后谵妄的具体影响因素为热点、重点, 二者之间的具体关系及如何预防、治疗术后谵妄亟待解决.
本文对食管癌术后谵妄的发病率进行了统计, 并就术后谵妄的术前、术中、术后3方面相关因素分别进行了相关性研究.
本文对进一步研究预防及治疗食管癌患者术后谵妄有一的指导意义, 可促进手术后患者的快速康复.
本文以食管癌术后谵妄作为研究对象, 对手术后患者康复具有一定的研究意义, 并且有临床应用价值.
编辑: 李军亮 电编: 鲁亚静
| 1. | Ferlay J, Shin HR, Bray F, Forman D, Mathers C, Parkin DM. Estimates of worldwide burden of cancer in 2008: GLOBOCAN 2008. Int J Cancer. 2010;127:2893-2917. [PubMed] [DOI] |
| 2. | Ando N, Ozawa S, Kitagawa Y, Shinozawa Y, Kitajima M. Improvement in the results of surgical treatment of advanced squamous esophageal carcinoma during 15 consecutive years. Ann Surg. 2000;232:225-232. [PubMed] [DOI] |
| 3. | Chang AC, Lee JS. Resection for esophageal cancer in the elderly. Thorac Surg Clin. 2009;19:333-343. [PubMed] [DOI] |
| 4. | American Psychiatric Association. Diagnostic and statistical manual of mental disorders. 4th edition. Washington, DC: American Psychiatric Association; 1994; . |
| 5. | Lipowski ZJ. Transient cognitive disorders (delirium, acute confusional states) in the elderly. Am J Psychiatry. 1983;140:1426-1436. [PubMed] |
| 6. | Edlund A, Lundström M, Lundström G, Hedqvist B, Gustafson Y. Clinical profile of delirium in patients treated for femoral neck fractures. Dement Geriatr Cogn Disord. 1999;10:325-329. [PubMed] [DOI] |
| 7. | Francis J, Martin D, Kapoor WN. A prospective study of delirium in hospitalized elderly. JAMA. 1990;263:1097-1101. [PubMed] [DOI] |
| 8. | Inouye SK, van Dyck CH, Alessi CA, Balkin S, Siegal AP, Horwitz RI. Clarifying confusion: the confusion assessment method. A new method for detection of delirium. Ann Intern Med. 1991;113:941-948. |
| 9. | Marcantonio ER, Goldman L, Mangione CM, Ludwig LE, Muraca B, Haslauer CM, Donaldson MC, Whittemore AD, Sugarbaker DJ, Poss R. A clinical prediction rule for delirium after elective noncardiac surgery. JAMA. 1994;271:134-139. [PubMed] [DOI] |
| 10. | Hammeke TA, Hastings JE. Neuropsychologic alterations after cardiac operation. J Thorac Cardiovasc Surg. 1988;96:326-331. [PubMed] |
| 11. | Smith LW, Dimsdale JE. Postcardiotomy delirium: conclusions after 25 years? Am J Psychiatry. 1989;146:452-458. [PubMed] |
| 12. | Dyer CB, Ashton CM, Teasdale TA. Postoperative delirium. A review of 80 primary data-collection studies. Arch Intern Med. 1995;155:461-465. [PubMed] [DOI] |
| 13. | Rudolph JL, Babikian VL, Birjiniuk V, Crittenden MD, Treanor PR, Pochay VE, Khuri SF, Marcantonio ER. Atherosclerosis is associated with delirium after coronary artery bypass graft surgery. J Am Geriatr Soc. 2005;53:462-466. [PubMed] [DOI] |
| 14. | Parikh SS, Chung F. Postoperative delirium in the elderly. Anesth Analg. 1995;80:1222-1223. [DOI] |
| 15. | Bucerius J, Gummert JF, Borger MA, Walther T, Doll N, Falk V, Schmitt DV, Mohr FW. Predictors of delirium after cardiac surgery delirium: effect of beating-heart (off-pump) surgery. J Thorac Cardiovasc Surg. 2004;127:57-64. [DOI] |
| 16. | Rothenhäusler HB, Grieser B, Nollert G, Reichart B, Schelling G, Kapfhammer HP. Psychiatric and psychosocial outcome of cardiac surgery with cardiopulmonary bypass: a prospective 12-month follow-up study. Gen Hosp Psychiatry. 2005;27:18-28. [PubMed] [DOI] |
| 17. | Takeuchi M, Takeuchi H, Fujisawa D, Miyajima K, Yoshimura K, Hashiguchi S, Ozawa S, Ando N, Shirahase J, Kitagawa Y. Incidence and risk factors of postoperative delirium in patients with esophageal cancer. Ann Surg Oncol. 2012;19:3963-3970. [PubMed] [DOI] |
| 18. | Low DE, Kunz S, Schembre D, Otero H, Malpass T, Hsi A, Song G, Hinke R, Kozarek RA. Esophagectomy--it's not just about mortality anymore: standardized perioperative clinical pathways improve outcomes in patients with esophageal cancer. J Gastrointest Surg. 2007;11:1395-1402; discussion 1402. [PubMed] [DOI] |
| 19. | Isohata N, Naritaka Y, Shimakawa T. Esophageal cancer surgery in elderly patients 80 years of age or older. Ann Cancer Res Ther. 2010;18:50-53. [DOI] |
| 20. | Chang YL, Tsai YF, Lin PJ, Chen MC, Liu CY. Prevalence and risk factors for postoperative delirium in a cardiovascular intensive care unit. Am J Crit Care. 2008;17:567-575. [PubMed] |
| 21. | Brouquet A, Cudennec T, Benoist S, Moulias S, Beauchet A, Penna C, Teillet L, Nordlinger B. Impaired mobility, ASA status and administration of tramadol are risk factors for postoperative delirium in patients aged 75 years or more after major abdominal surgery. Ann Surg. 2010;251:759-765. [PubMed] [DOI] |
| 22. | Tei M, Ikeda M, Haraguchi N, Takemasa I, Mizushima T, Ishii H, Yamamoto H, Sekimoto M, Doki Y, Mori M. Risk factors for postoperative delirium in elderly patients with colorectal cancer. Surg Endosc. 2010;24:2135-2139. [PubMed] [DOI] |
| 24. | Lee KH, Ha YC, Lee YK, Kang H, Koo KH. Frequency, risk factors, and prognosis of prolonged delirium in elderly patients after hip fracture surgery. Clin Orthop Relat Res. 2011;469:2612-2620. [PubMed] [DOI] |
| 27. | Johnson T, Monk T, Rasmussen LS, Abildstrom H, Houx P, Korttila K, Kuipers HM, Hanning CD, Siersma VD, Kristensen D. Postoperative cognitive dysfunction in middle-aged patients. Anesthesiology. 2002;96:1351-1357. [PubMed] [DOI] |
| 28. | Colapinto ND. Is age alone a contraindication to major cancer surgery? Can J Surg. 1985;28:323-326. [PubMed] |
| 29. | Barlow AP, Zarifa Z, Shillito RG, Crumplin MK, Edwards E, McCarthy JM. Surgery in a geriatric population. Ann R Coll Surg Engl. 1989;71:110-114. [PubMed] |
| 30. | Wilmore DW. From Cuthbertson to fast-track surgery: 70 years of progress in reducing stress in surgical patients. Ann Surg. 2002;236:643-648. [PubMed] [DOI] |
| 31. | Correia MI, da Silva RG. The impact of early nutrition on metabolic response and postoperative ileus. Curr Opin Clin Nutr Metab Care. 2004;7:577-583. [PubMed] [DOI] |
| 32. | Gallinat J, Moiler H. Postoperative delirium: risk factors, prophylaxis and treatment. Anaesthesis. 1999;48:507-518. [DOI] |
| 33. | Kaneko T, Takahashi S, Naka T, Hirooka Y, Inoue Y, Kaibara N. Postoperative delirium following gastrointestinal surgery in elderly patients. Surg Today. 1997;27:107-111. [PubMed] [DOI] |