修回日期: 2012-07-01
接受日期: 2012-07-20
在线出版日期: 2012-08-08
目的: 系统评价选择性5-羟色胺再摄取抑制剂(selective serotonin reuptake inhibitor, SSRI)治疗肠易激综合征(irritable bowel syndrome, IBS)的有效性及安全性.
方法: 计算机检索PubMed、Embase、Cochrane图书馆临床对照试验数据库、中国生物医学文献数据库(CBM)、中国期刊全文数据库(CNKI), 查找SSRI治疗肠易激综合征的所有随机对照试验(randomized controlled trials, RCTs), 应用Cochrane协作网提供的Revman5.0软件进行分析评价.
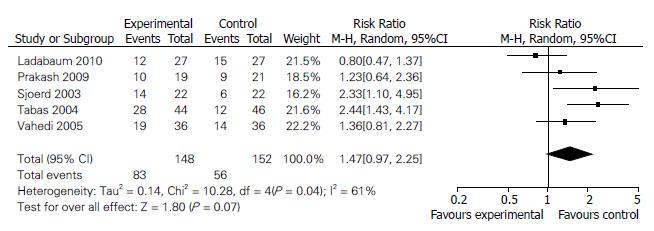
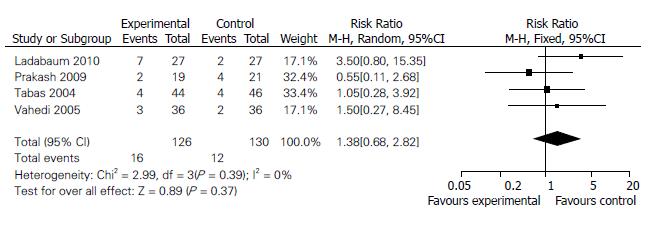
结果: 共纳入5项试验, 共300例患者. 治疗使用的药物包括氟西汀、西酞普兰、帕罗西汀. RCT表明, SSRI改善IBS总体症状缓解率无统计学意义[RR = 2.09, 95%CI = (0.97, 4.47), P<0.05]; 严重不良反应的发生率与安慰剂组相比无明显统计学差异[RR = 1.38, 95%CI = (0.68, 2.82), P>0.05].
结论: SSRI对缓解IBS患者的总体症状与安慰剂相比未见明显疗效差别, 不良事件发生率无统计学意义.
引文著录: 赖瑞敏, 曹立颖, 乔丽娜, 胡东平, 周永宁. 选择性5-羟色胺再摄取抑制剂治疗肠易激综合征疗效的系统评价. 世界华人消化杂志 2012; 20(22): 2106-2110
Revised: July 1, 2012
Accepted: July 20, 2012
Published online: August 8, 2012
AIM: To systematically assess the efficacy and safety of selective serotonin reuptake inhibitor (SSRI) antidepressants (SSRIs) for irritable bowel syndrome (IBS).
METHODS: PubMed, Embase, the Cochrane Central Register of Controlled Trials, Chinese Biomedical Literature Database, and China Journal Full-text Database were searched for randomized controlled trials investigating the efficacy of SSRIs in the management of IBS. The Revman 5.0 software provided by the Cochrane Collaboration was used for assessment.
RESULTS: Five placebo-controlled, double-blind, randomized trials including 300 patients were involved in this analysis. SSRIs used in these studies included citalopram, fluoxetine and paroxetine. Compared to placebo, SSRIs were not associated with a statistically significant global symptom relief [RR = 2.09, 95%CI = (0.97, 4.47), P < 0.05]. There was no significant difference in the incidence of serious adverse events between the SSRIs and placebo groups[RR = 1.38, 95%CI = (0.68, 2.82), P > 0.05].
CONCLUSION: There are no significant differences in IBS symptom improvement and incidence of side effects between SSRI and placebo groups.
- Citation: Lai RM, Cao LY, Qiao LN, Hu DP, Zhou YN. Efficacy and safety of selective serotonin reuptake inhibitor antidepressants in patients with irritable bowel syndrome: A systematic review. Shijie Huaren Xiaohua Zazhi 2012; 20(22): 2106-2110
- URL: https://www.wjgnet.com/1009-3079/full/v20/i22/2106.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v20.i22.2106
肠易激综合征(irritable bowel syndrome, IBS)是一种常见的胃肠道功能紊乱性疾病, 以腹痛或腹部不适伴排便习惯改变为特征, 排外引起这些症状的器质性疾病[1]. IBS在美国影响着3%-20%人群[2], 而在我国南方社区人群中的患病率约为5.7%[3]. 发病高峰年龄30-40岁, 女性占主导[4]. 许多IBS患者同时伴有焦虑抑郁症状, 目前临床上治疗IBS的方法很多, 但均不甚理想, 治疗症状消失后停药约有40%-50%复发[5].
近年来的临床和基础研究发现, 选择性5-羟色胺再摄取抑制剂(selective serotonin reuptake inhibitors, SSRIs)可通过改变IBS患者内脏痛觉传入神经及胃肠道转运时间等机制改善患者的肠道功能及精神心理症状, 提高患者的生存质量. 其中SSRIs治疗IBS疗效存在较大争议, 现对其有效性及安全性进行系统评价.
纳入所有的关于SSRIs治疗IBS的随机对照试验(randomized controlled trials, RCTs). 同时排除IBS诊断标准不明及其他非全文文献.
1.2.1 研究对象: 成人IBS患者以罗马标准[6]为诊断标准, 无腹部手术病史, 乳糖耐受试验正常. 对未设对照或以健康人作为对照组及研究对象年龄<18岁或>80岁予以剔除.
1.2.2 疗效评价: 以各研究定义的疗效判断为准, 并对症状改善加以分析.
1.2.3 文献采集: 计算机检索PubMed(1966/2012-02)、Embase(1974/2012-02)、Cochrane图书馆临床对照试验数据库(The Cochrane Central Register of Controlled Trials)(2012年)、中国生物医学文献数据库(1978/2012-02)、中国期刊全文数据库(1979/2012-02); 检索文献无语种限制. 中文检索词包括肠易激综合征(IBS)、胃肠神经官能症、肠道功能紊乱性疾病、抗抑郁药、选择性5-羟色胺再摄取抑制剂(SSRIs)、随机对照试验(RCTs). 英文检索词包括Irritable Bowel Syndrome(IBS), Antidepressive Agents, Second-Generation Antidepressive Agents, Atypical Antidepressants, selective serotonin reuptake inhibitors(SSRIs).
1.2.4 方法学质量评价与资料提取: 由2名研究者分别对检索到的文献进行筛选, 确定符合纳入标准的文献, 并对纳入研究的实验进行质量评价和资料提取, 遇到意见不一致, 则通过讨论解决或由第3位研究人员协助解决分歧. 质量评价依据Cochrane Handbook 5.0推荐的"风险评估工具"进行偏倚风险评估, 其中RCT偏倚风险评估内容如下: (1)作者叙述为随机法; (2)随机方法正确或/和采用分配隐藏; (3)双盲; (4)结果数据的完整性; (5)选择性报告偏倚; (6)其他偏倚来源.
统计学处理 应用Cochrane协作网提供的Revman 5.0进行数据分析. 对试验结果采用χ2检验进行异质性分析, 若有异质性(P≤0.05, I2>50%), 选用随机效应模型计算[7]; 反之, 用固定效应模型[8]. 总体疗效以各研究定义的疗效判断为准. 对于二分变量使用相对危险度(relative risk, RR), 对连续性变量使用标准化均差(standardized mean difference, SMD), 两者均采用95%的可信区间(confidence interval, CI). 若各临床试验提供的数据无法进行Meta分析, 则只进行描述性的定性系统评价. 若Meta分析结果显示疗效差异有统计学意义, 则进行敏感性分析判断结果的稳定性.
根据纳入标准共56篇文献入选. 通过阅读标题、摘要、查阅全文, 并排除依据Cochrane Handbook 5.0评分的低质量RCTs, 最后5个临床试验[9-13]纳入本次分析, 共300例患者. 2篇研究[9,10]提及非抑郁状态IBS患者, 1篇[11]提及疼痛、便秘症状为主IBS患者, 其余2篇包含各型IBS患者. 试验使用的5-羟色胺再摄取抑制剂抑郁药包括西酞普兰1篇、氟西汀2篇、帕罗西汀2篇. 各临床试验特征描述见表1.
本系统评价依据Cochrane Handbook 5.0风险偏倚评估工具对纳入研究进行风险偏倚评估, 纳入研究存在一定程度的偏倚风险. 纳入试验中随机分组方法在5个研究中都详尽报道, 并对盲法及隐蔽分组方法进行了具体描述. 因此纳入试验存在选择性偏倚、实施偏倚和测量偏倚的低度可能性. 纳入研究风险评估结果详见表2.
2.3.1 总体症状缓解率: 以各研究定义的疗效判断为标准, 对试验结果进行异质性分析, 结果有异质性(P = 0.04; I2 = 61%), 选用随机效应模型. SSRIs总体症状缓解率与安慰剂组相比, 两组间差异无统计学意义[RR = 2.09, 95%CI = (0.97, 4.47), P = 0.04], 说明SSRIs治疗IBS疗效与安慰剂相比无明显差异(图1).
2.3.2 严重不良反应的评价: SSRIs的不良反应主要包括头晕、嗜睡、头痛、胃肠道反应、性功能障碍、瘙痒等. 5项随机对照研究均报道不良反应, 1项研究[10]因未出现严重不良反应, 无患者退出研究. 提取数据进行异质性分析, 结果无异质性(P = 0.39; I2 = 0%), 选用固定效应模型. Meta分析结果发现SSRIs组不良反应发生率与安慰剂组相比, 两组间差异无统计学意义[RR = 1.38, 95%CI = (0.68, 2.82), P>0.05], 说明SSRIs治疗IBS是安全的(图2). 漏斗图分析显示对称, 表示无发表偏倚.
IBS病因及发病机制迄今尚不清楚, 目前认为与胃肠动力异常、内脏感觉过敏、脑-肠轴改变、精神因素、感染等多种因素有关[14], 且现在常用的治疗方法常不尽如人意[15]. 研究发现IBS是一种身心疾病, 且一大部分患者焦虑、抑郁评分高于健康患者, 故新型抗抑郁药SSRIs近年来用于IBS治疗. 而抗抑郁药在治疗IBS中的有效性一直存在争议. 如Ford等[16]研究发现SSRIs抗抑郁药治疗IBS缓解症状方面是有效的, 与对照组相比不良事件的发生率上无差别. 而Talley等[17]发现三环类和SSRIs抗抑郁药在整体症状缓解率方面与对照组相比没有重要的不同.
本次纳入的试验Meta分析显示SSRIs在改善IBS总体症状方面与对照组相比无统计学意义. 但Greed等[18]研究提出SSRIs治疗IBS是有效的, 其中一个重要的机制是降低内脏敏感性. 而直肠敏感性可以作为IBS的一个潜在生物学指标[19]. 研究发现IBS症状的改变与直肠敏感性指标的改变无相关性, 直肠测压发现直肠敏感性降低不能导致IBS临床症状提升[8,9]. 对于SSRIs有减轻疼痛和降低内脏敏感性方面, 最近研究发现SSRIs有止痛作用, 与提高痛觉阈值有关. 在IBS患者特别是女性患者中, 伴有焦虑、抑郁等情绪改变, SSRIs能改善患者的焦虑、抑郁等情绪得分, 但是IBS伴有抑郁状态的患者症状的改善与抗抑郁药物用量是否相关进一步阐明[20]. 对于无抑郁状态的IBS患者, 多数研究发现SSRIs治疗IBS与对照组相比并无明显优势, 且抗抑郁药治疗IBS是常低于治疗抑郁的剂量. Meta分析显示试验组与安慰剂组的不良反应发生率无统计学差异, 对于提高SSRIs的治疗剂量, 以及汉密尔顿抑郁量表评分存在抑郁的IBS患者治疗是否有效有待进一步研究. 由于治疗剂量及随访时间不同, 且绝大多数研究未报道其远期疗效, 尚需要大量的高质量试验来验证, 作者认为本研究结论需要结合长期的临床实践来解释.
本系统评价初步显示SSRIs可改善IBS患者的总体症状, 与对照组相比无明显差别. 由于患者对于抗抑郁药的不良反应、经济效益以及对抗抑郁药的心理接受程度等原因, 导致临床上应用SSRIs治疗IBS的RCTs开展较少, 样本量太小, 且入选标准、症状和疗效评价标准不一, 各项研究结论缺乏较强的可比性. 所以期待进行更大规模的随机对照临床试验, 对SSIRs在治疗IBS的疗效及安全性进行进一步评价.
肠易激综合征(IBS)是消化系统常见疾病, 在我国发病率有逐年上升的趋势, 但常规治方法疗效不让人满意, 且研究发现本病的发生和加重多与心理因素人格障碍有关, 而抗抑郁药治疗IBS临床疗效不确切, 要求更多随机对照临床试验进行评价.
白爱平, 副教授, 江西省南昌大学第一附属医院消化病研究所
近年来的研究报道, 选择性5-羟色胺再摄取抑制剂(SSRIs)具有减轻疼痛和降低内脏敏感性作用, 且展示出其在IBS治疗方面的一定临床应用价值, 但其进一步的疗效还有待深入研究.
有报道SSRIs虽然可降低IBS患者内脏敏感性和疼痛阈值, 但与常规治疗方法相比无明显优势.
本系统评价对SSRIs治疗IBS进行疗效评价, 对临床治疗IBS用药选择方面有一定指导意义.
编辑: 张姗姗 电编:闫晋利
| 1. | Hyphantis T, Guthrie E, Tomenson B, Creed F. Psychodynamic interpersonal therapy and improvement in interpersonal difficulties in people with severe irritable bowel syndrome. Pain. 2009;145:196-203. [PubMed] [DOI] |
| 2. | Grundmann O, Yoon SL. Irritable bowel syndrome: epidemiology, diagnosis and treatment: an update for health-care practitioners. J Gastroenterol Hepatol. 2010;25:691-699. [PubMed] [DOI] |
| 3. | Xiong LS, Chen MH, Chen HX, Xu AG, Wang WA, Hu PJ. A population-based epidemiologic study of irritable bowel syndrome in South China: stratified randomized study by cluster sampling. Aliment Pharmacol Ther. 2004;19:1217-1224. [PubMed] [DOI] |
| 4. | Spiller R, Aziz Q, Creed F, Emmanuel A, Houghton L, Hungin P, Jones R, Kumar D, Rubin G, Trudgill N. Guidelines on the irritable bowel syndrome: mechanisms and practical management. Gut. 2007;56:1770-1798. [PubMed] [DOI] |
| 5. | Evangelista S. Benefits from long-term treatment in irritable bowel syndrome. Gastroenterol Res Pract. 2012;2012:936960. [PubMed] |
| 6. | Basseri RJ, Weitsman S, Barlow GM, Pimentel M. Antibiotics for the treatment of irritable bowel syndrome. Gastroenterol Hepatol (N Y). 2011;7:455-493. [PubMed] |
| 7. | Mak A, Cheung MW, Fu EH, Ho RC. Meta-analysis in medicine: an introduction. Int J Rheum Dis. 2010;13:101-104. [PubMed] [DOI] |
| 8. | Higgins JP, Thompson SG, Deeks JJ, Altman DG. Measuring inconsistency in meta-analyses. BMJ. 2003;327:557-560. [PubMed] [DOI] |
| 9. | Ladabaum U, Sharabidze A, Levin TR, Zhao WK, Chung E, Bacchetti P, Jin C, Grimes B, Pepin CJ. Citalopram provides little or no benefit in nondepressed patients with irritable bowel syndrome. Clin Gastroenterol Hepatol. 2010;8:42-48. e1. [PubMed] |
| 10. | Kuiken SD, Tytgat GN, Boeckxstaens GE. The selective serotonin reuptake inhibitor fluoxetine does not change rectal sensitivity and symptoms in patients with irritable bowel syndrome: a double blind, randomized, placebo-controlled study. Clin Gastroenterol Hepatol. 2003;1:219-228. [PubMed] [DOI] |
| 11. | Vahedi H, Merat S, Rashidioon A, Ghoddoosi A, Malekzadeh R. The effect of fluoxetine in patients with pain and constipation-predominant irritable bowel syndrome: a double-blind randomized-controlled study. Aliment Pharmacol Ther. 2005;22:381-385. [PubMed] [DOI] |
| 12. | Tabas G, Beaves M, Wang J, Friday P, Mardini H, Arnold G. Paroxetine to treat irritable bowel syndrome not responding to high-fiber diet: a double-blind, placebo-controlled trial. Am J Gastroenterol. 2004;99:914-920. [PubMed] [DOI] |
| 13. | Masand PS, Pae CU, Krulewicz S, Peindl K, Mannelli P, Varia IM, Patkar AA. A double-blind, randomized, placebo-controlled trial of paroxetine controlled-release in irritable bowel syndrome. Psychosomatics. 2009;50:78-86. [PubMed] [DOI] |
| 14. | Son YJ, Jun EY, Park JH. Prevalence and risk factors of irritable bowel syndrome in Korean adolescent girls: a school-based study. Int J Nurs Stud. 2009;46:76-84. [PubMed] [DOI] |
| 15. | Talley NJ, Spiller R. Irritable bowel syndrome: a little understood organic bowel disease? Lancet. 2002;360:555-564. [PubMed] [DOI] |
| 16. | Ford AC, Talley NJ, Schoenfeld PS, Quigley EM, Moayyedi P. Efficacy of antidepressants and psychological therapies in irritable bowel syndrome: systematic review and meta-analysis. Gut. 2009;58:367-378. [PubMed] [DOI] |
| 17. | Talley NJ, Kellow JE, Boyce P, Tennant C, Huskic S, Jones M. Antidepressant therapy (imipramine and citalopram) for irritable bowel syndrome: a double-blind, randomized, placebo-controlled trial. Dig Dis Sci. 2008;53:108-115. [PubMed] [DOI] |
| 18. | Creed F. How do SSRIs help patients with irritable bowel syndrome? Gut. 2006;55:1065-1067. [PubMed] [DOI] |
| 19. | Mertz H, Naliboff B, Munakata J, Niazi N, Mayer EA. Altered rectal perception is a biological marker of patients with irritable bowel syndrome. Gastroenterology. 1995;109:40-52. [PubMed] [DOI] |