修回日期: 2011-07-08
接受日期: 2011-07-15
在线出版日期: 2011-08-08
自身免疫性胆管炎临床上少见, 合并隐匿性乙型肝炎更为罕见, 由于本例患者合并上述两种疾病, 治疗上存在矛盾因素, 通过综合治疗后取得较好疗效.
引文著录: 曾经章, 杨京, 张权, 李伟. 自身免疫性胆管炎合并隐匿性乙型肝炎1例. 世界华人消化杂志 2011; 19(22): 2408-2410
Revised: July 8, 2011
Accepted: July 15, 2011
Published online: August 8, 2011
Autoimmune cholangitis is rarely seen clinically, and concomitant autoimmune cholangitis and occult hepatitis B is particularly rare. As there are conflicts in the treatment of the two diseases, a comprehensive treatment is required to achieve better results.
- Citation: Zeng JZ, Yang J, Zhang Q, Li W. Concomitant autoimmune cholangitis and occult hepatitis B virus infection: a case report. Shijie Huaren Xiaohua Zazhi 2011; 19(22): 2408-2410
- URL: https://www.wjgnet.com/1009-3079/full/v19/i22/2408.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v19.i22.2408
原发性胆汁性肝硬化(primary biliary cirrhosis, PBC)为成人由于肝内胆管异常造成慢性瘀胆的常见疾病. 一般认为PBC是一种自身免疫介导的非化脓性破坏性肝内胆管炎, 95%的PBC患者抗线粒体抗体(anti-mitochondrial antibody, AMA)阳性, 其对PBC的诊断尤其是AMA-M2型特异性达98%. 但近来发现有10% PBC患者AMA阴性, 其瘀胆的生化指标和肝穿病理与AMA阳性的PBC患者相似, 但抗核抗体或抗平滑肌抗体阳性率高, 被称为自身免疫性胆管炎(autoimmune cholangitis, AIC)[1]. 该病是否为独立的疾病或是PBC或自身免疫性肝炎的亚型目前意见不一; 我国属于HBV高感染国家, 隐匿性乙型肝炎病毒(hepatitis B virus, HBV)感染, 目前越来受到重视, 临床上表现为血清HBsAg阴性, 而血清或肝组织中HBV DNA阳性和(或)肝组织HBsAg和(或)HBcAg阳性[2]. 临床上上述2种疾病合并病例少见, 现将近期我院收治的患者1例报道如下.
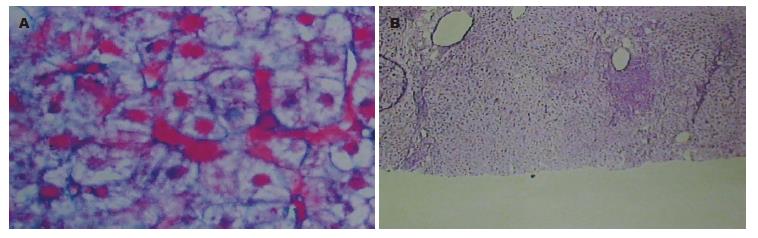
女, 41岁, 因"全身皮肤及巩膜黄染伴乏力纳差18 mo"于2010-05-13入院. 患者1年前无明显诱因自觉全身皮肤及巩膜黄染, 伴乏力, 纳差, 有陶土色大便. 无腹痛, 腹泻, 发热, 畏寒, 咳嗽, 咳痰等症状. 曾求诊于贵阳医学院附属医院肝胆外科, 经辅查后疑诊为"原发性硬化性胆管炎", 经"复方甘草甜素""肝利欣"治疗, 黄疸消退不明显后出院. 出院后黄疸症状仍持续, 且有加重趋势, 先后2次就诊于"毕节地区医院", 曾用"强的松"20 mg口服, 并逐渐减量治疗, 疗程共2 mo, 自述疗效不佳. 为明确诊断及进一步治疗, 再次转诊于贵阳医学院附属医院. 门诊上腹B超示: (1)肝内光点改变, 请结合临床考虑; (2)胆囊炎; (3)脾大; (4)胰腺超声未见异常. 门诊以"黄疸原因: 肝内胆汁淤积"收入感染科. 患者无"不明原因黄疸"家属史. 4年前曾于"毕节地区医院"行"宫外孕"手术(具体不详). 入院后查体: 生命特征平稳, 一般情况尚可, 发育正常, 营养中等, 自动体位, 慢性病容, 全身皮肤黏膜明显黄染, 无皮疹, 未见肝掌及蜘蛛痣, 全身浅表淋巴结未扪及. 头颅五官无畸形, 鼻腔外耳道无异常分泌物. 颜面无浮肿, 巩膜明显黄染, 双肺叩诊清音, 双肺呼吸音清晰, 未闻及干湿性啰音. 心前区无异常隆起, 各瓣膜区未触及异常震颤, 叩诊心界不大, 心率75次/min, 律齐, 各瓣膜听诊区未闻及杂音. 腹丰满, 脐下可见一长约5 cm的横行手术瘢痕, 愈合好, 腹软, 脐周轻压痛, 无肌卫及反跳痛, 莫非氏征阴性, 肝脾未扪及, 肝脾区无叩击痛, 肾区无叩击痛, 肠鸣音5次/min, 肛门外生殖器未查. 上腹部MRI显示: (1)胆囊炎可能; (2)脾大. 多肿瘤标志物阴性, 铁蛋白221.36 μg/L. 血常规: WBC 3.70 g/L, N 66.1%, HGB 112 g/L, PLT 145 g/L; 血生化: ALT 235.08 U/L, AST 222.57 U/L, TBIL 163.02 μmol/L , DBIL 105.81 μmol/L, IBIL 57.21 μmol/L, ALB 44.61 g/L, GGT 1 294.86 U/L, ALP 829.51 U/L, CHE 6 889.7 U/L; 凝血功能示: PT-% 145%, APTT 11.2 s; 小便常规: 尿胆原1+, 胆红素1+; 大便常规正常; 抗核抗体(antinuclear antibody, ANA): 滴度1:100(+), 核型: 颗粒(+); AMA(-); IgM: 2 000 mg/L, IgG: 13 269 mg/L, IgA: 2 451 mg/L, C3 1 466 mg/L, CH50 116 kU/L; ENA多肽抗体谱(Npnp/Sm、Sm、SS-A、Ro-52、SS-B; Scl-70、PCNA、dsDNA、AMA-M2等)均为阴性、抗中性粒细胞胞质抗体, RF均阴性. 乙型肝炎两对半: (-); 抗HAV(-), 抗HCV(-), 抗HEV(-); Fibroscan: 8.7 kPa. 并于2010-05-24行肝穿刺病理活检术, 术后病理诊断: 汇管区扩大, 淋巴细胞、浆细胞及少量中性粒细胞及滤泡形成, 明显界面炎, BN(P-P, P-V), 桥接纤维形成, 小叶内肝细胞水肿, 部分呈羽毛状, Mallory小体形成, 嗜酸性小体较多见(图1). 免疫组织化学结果: HBsAg(-), HBcAg(+). 符合自身免疫性肝炎(G4/S3)并乙型肝炎病毒感染. 后查HBV DNA<103 拷贝/mL, 临床诊断: (1)AIC; (2)隐匿性乙型肝炎. 予异甘草酸镁, 熊去氧胆酸, 腺苷蛋氨酸, 舒肝宁等保肝, 退黄对症支持治疗, 并予拉米夫定抗HBV治疗基础上, 予口服泼尼松30 mg/d, 硫唑嘌呤50 mg/d抗免疫治疗, 1 wk后泼尼松减量至25 mg/d, 硫唑嘌呤续用50 mg/d, 同时复查肝功能: ALT 224.2 U/L, AST 210.5 U/L, TBIL 104.3 μmol/L, DBIL 50.3 μmol/L, IBIL 54 μmol/L, ALB 41.2 g/L, GGT 1 119 U/L, ALP 692.6 U/L. 患者症状好转, 黄疸较前减轻. 患者病情好转, 尚需进一步治疗, 但因经济原因出院, 院外口服上述药物治疗并渐减量. 2 mo后随访患者肝功能: ALT 80.12 U/L, AST 56.0 U/L, TBIL 61.1 μmol/L, DBIL 31.0 μmol/L, IBIL 30.1 μmol/L, GGT 605.2 U/L, ALP 283.3 U/L.
AIC最早由Brunner等[3]于1987年报道, 其特征为: AMA阴性, ANA和(或)SMA阳性, 病理组织学有胆管损伤证据. 关于目前AIC诊断的归属, 主要有以下3方向: (1)AIC是PBC的一个亚型; (2)AIC为AIH与PBC的重叠表现; (3)AIC是一个独立的疾病[4]. 目前AIC的诊断尚缺乏统一的标准, Czaja等[1]认为, 具备以下条件即可诊断: ANA和(或)抗平滑肌抗体阳性, 或高丙球蛋白血症; 间接免疫荧光法AMA阴性; 淤胆的临床表现和(或)肝病理学改变; 排除其他原因的肝损伤. 就现有的文献资料可归纳为以下几点: (1)女性为主; (2)ALT大于正常2-5倍, ALP大于1-2倍; (3)血清免疫球蛋白IgM、IgG均升高; (4)AMA(-)、抗-M2(-)、ANA(+)或抗平滑肌抗体(+); (5)血清抗-碳酸酐酶抗体阳性; (6)病理学检查, 轻度肝实质炎症, 胆管缺失或损伤伴有汇管区的炎症和坏死; (7)肝外表现: 合并干燥综合征、红斑狼疮、溃疡性结肠炎等.
贵阳医学院附属医院收治的该病例病史长达18 mo, 起病主要症状为黄疸, 高胆红素血症, 淤胆临床表现明显, 实验室检查ALT>5ULN, ALP>5ULN, GGT 1 294.86 U/L(>10ULN), AMA阴性, ANA阳性, 病理改变呈汇管区及肝细胞明显炎症, 虽符合AIH表现, 但结合其临床表现及实验室检查, 综合考虑诊断为AIC. 在其病理行免疫组织化学结果: HBsAg(-), HBcAg(+). 我国为HBV高感染国家, 该患者虽外周血清HBVM阴性, 但其肝组织中HBcAg阳性, 考虑合并隐匿性HBV感染. 因此, 该患者肝组织病理炎症性损害与上述2种因素有关. 隐匿性HBV感染是病毒与机体相互作用的结果, 可能与以下机制有关: (1)HBVS基因的突变; (2)HBV整合; (3)PBMCs感染HBV; (4)HBV的免疫复合物; (5)机体的免疫状态; (6)HBV与HCV的相互影响; (7)检查方法的灵敏度和特异度[5]. 患者在院外曾予口服激素治疗, 疗效不佳, 但此次入贵阳医学院附属医院仍同样予激素治疗却取得满意疗效, 考虑因患者合并了隐匿性HBV感染有关, 因单用口服激素治疗可能导致HBV DNA活动性复制, 导致肝细胞炎症加重. 故该患者需综合治疗, 首先对于其AIC考虑予熊去氧胆酸, 该药可通过增加内源性胆汁排泄, 稳定细胞膜, 抑制免疫反应等治疗淤胆性疾病, 在改善淤胆有一定效果. 在PBC中有较好的疗效, 通过临床观察对治疗AIC效果与PBC相近[6]. 但对于病理活检肝实质损伤较明显的患者, 熊去氧胆酸结合免疫抑制剂效果更好[7]. 该患者肝病理提示肝细胞炎症明显, 故治疗上选用了熊去氧胆酸结合免疫抑制剂, 取得了较好的疗效; 其次, 患者肝组织HBcAg(+), 考虑合并隐匿性HBV感染. 而治疗AIC考虑应用免疫抑制剂, 有使HBV出现活动性复制的风险, 故综合以上因素, 予联合拉米夫定口服, 抑制HBV的复制. 但由于患者HBV DNA为阴性, 如何检测拉米夫定疗效成为新问题.
AIC目前在临床上较为少见, 其临床表现, 病理改变, 治疗往往与AIH, PBC有重叠的因素, 其诊断归属目前尚无定论. 隐匿性HBV感染在我国目前报道较多, 我国不明原因慢性肝炎较常见, 应引起临床医生的足够重视, 上述两病合并病例报道少见, 在治疗上存在相互矛盾因素, 需综合考虑, 以期达到更好疗效.
我国不明原因慢性肝炎较常见, AIC目前在临床上较为少见, 其临床表现, 病理改变, 治疗往往与AIH, PBC有重叠的因素, 其诊断归属目前尚无定论. 隐匿性HBV感染在我国目前报道较多, 但上述两病合并病例少见, 在治疗上存在相互矛盾因素.
陈海龙, 教授, 大连医科大学附属第一医院院办
Czaja等认为, 具备以下条件即可诊断: ANA和(或)抗平滑肌抗体阳性, 或高丙球蛋白血症; 间接免疫荧光法AMA阴性; 淤胆的临床表现和(或)肝病理学改变; 排除其他原因的肝损伤.
本文报道的自身免疫性胆管炎合并隐匿性乙型肝炎病例确实少见, 有一定借鉴意义和临床实用价值.
编辑: 李军亮 电编:何基才
| 1. | Czaja AJ, Carpenter HA, Santrach PJ, Moore SB. Autoimmune cholangitis within the spectrum of autoimmune liver disease. Hepatology. 2000;31:1231-1238. [PubMed] [DOI] |
| 3. | Brunner G, Klinge O. [A chronic destructive non-suppurative cholangitis-like disease picture with antinuclear antibodies (immunocholangitis)]. Dtsch Med Wochenschr. 1987;112:1454-1458. [PubMed] [DOI] |
| 6. | Lacerda MA, Ludwig J, Dickson ER, Jorgensen RA, Lindor KD. Antimitochondrial antibody-negative primary biliary cirrhosis. Am J Gastroenterol. 1995;90:247-249. [PubMed] |
| 7. | Li CP, Tong MJ, Hwang SJ, Luo JC, Co RL, Tsay SH, Chang FY, Lee SD. Autoimmune cholangitis with features of autoimmune hepatitis: successful treatment with immunosuppressive agents and ursodeoxycholic acid. J Gastroenterol Hepatol. 2000;15:95-98. [PubMed] [DOI] |