修回日期: 2010-08-25
接受日期: 2010-08-31
在线出版日期: 2010-10-08
目的: 评估经脐单切口腹腔镜胆囊联合其他脏器切除术的安全性及可行性.
方法: 收集2009-05/2010-03 9例行经脐单切口腹腔镜联合脏器切除术患者的临床资料. 其中, 胆囊联合阑尾切除4例, 联合肝血管瘤切除2例, 联合肝部分切除1例, 联合胃部分切除1例, 联合胃癌姑息性切除1例.
结果: 9例均成功完成, 无中转多孔法腹腔镜手术或开腹手术. 术后均无胆漏、出血、感染等并发症发生. 术后2-3 d胃肠功能恢复, 引流管的引流量<20 mL/d即可拔管. 切口愈合后几乎完全被脐部掩盖, 患者对治疗与美容效果表示满意.
结论: 经脐单切口腹腔镜联合脏器手术安全、可行, 他是治疗腹腔共存疾病的一种微创方法.
引文著录: 吴硕东, 陈永生, 田雨, 苏洋. 经脐单切口腹腔镜胆囊联合其他脏器切除术的评价. 世界华人消化杂志 2010; 18(28): 3045-3049
Revised: August 25, 2010
Accepted: August 31, 2010
Published online: October 8, 2010
AIM: To evaluate the safety and feasibility of transumbilical single-incision laparoscopic combined procedures.
METHODS: The clinical data for 9 patients who underwent transumbilical single-incision laparoscopic combined procedures from May 2009 to March 2010 were collected and analyzed.
RESULTS: All the operations were successfully completed without conversion to conventional laparoscopic surgery or open surgery. There were no mortalities or postoperative complications, such as uncontrolled hemorrhage, infection or bile leakage. All the patients regained normal bowel function on postoperative day 2 or 3 and were satisfied with the therapeutic and cosmetic outcomes.
CONCLUSION: Transumbilical single-incision laparoscopic combined procedures provide a safe, effective, minimally invasive method for coexisting pathologies.
- Citation: Wu SD, Chen YS, Tian Y, Su Y. Evaluation of transumbilical single-incision laparoscopic combined procedures. Shijie Huaren Xiaohua Zazhi 2010; 18(28): 3045-3049
- URL: https://www.wjgnet.com/1009-3079/full/v18/i28/3045.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v18.i28.3045
1987年Phillipe Mouret成功实施了世界首例腹腔镜胆囊切除术[1]. 经过20余年的努力, 腹腔镜手术发生了重大的变革并被认为是20世纪外科领域最重要的进步之一. 越来越多的证据证明, 腹腔镜手术与开刀手术相比具有美容效果好, 切口疼痛轻, 住院时间短等优点. 然而, 人们并没有满足于将开刀手术后留下的几处长刀口缩短为0.5-1.0 cm小切口的进步. 在不断地发展微创技术和进一步体现腹腔镜优势这一目标的促使下, 外科医师们正探寻着减少切口数量和缩小切口长度, 甚至于完全消除切口的方法. 经自然腔道内镜手术(natural orifice transluminal endoscopic surgery, NOTES)和经脐单切口腹腔镜手术(transumbilical single incision laparoscopic surgery)应运而生. 近期关于NOTES的一些研究和临床应用显示出其可行性, 但在广泛的临床应用之前仍需解决许多问题[2,3]. 而正当NOTES还处于萌芽期时, 来源于"无瘢痕手术"理念的经脐单切口腹腔镜手术已在普外科各种常见疾病的治疗中崭露头角[4,5]. 该术式是继多孔法腹腔镜技术的又一次革命性技术进步, 使手术向更加微创化、无瘢痕的目标迈出了切实可行的一步. 目前已有许多学者报道了该技术在阑尾、肾脏、肾上腺、胆囊、曲张静脉以及结肠切除术中的应用, 但经脐单切口腹腔镜联合脏器切除术国内外鲜有文献报道. 我们从2009-05/2010-03共完成经脐单切口腹腔镜胆囊切除术80余例中, 挑选实施胆囊联合其他脏器手术9例, 其疗效令患者满意, 现报道如下.
收集2009-05/2010-03中国医科大学附属盛京医院胆道血管外科共实施的9例经脐单切口腹腔镜胆囊联合脏器切除术患者的临床资料. 其中, 男6例, 女3例, 平均年龄54.4岁±10.9岁. 胆囊联合阑尾切除4例, 联合肝血管瘤切除2例, 联合肝部分切除1例, 联合胃部分切除1例, 联合胃癌姑息性切除1例(胃大部切除).
1.2.1 经脐单切口腹腔镜胆囊联合阑尾切除术: 全身麻醉成功后, 患者取平卧位, 常规建立气腹. 取经脐纵行切口, 长约2 cm. 置入1枚10 mm套管针和2枚5 mm 套管针, 10 mm套管针位于切口最下端, 置入30度腹腔镜. 2枚5 mm套管针位于切口右侧和中线上, 置入操作器械. 先取反仰卧垂头(trendelenburg)体位, 向左侧倾斜15度, 逆切胆囊后暂不取出, 置于肝肾隐窝处. 再变换体位呈头低15度, 左倾25度位, 便于显露回盲部. 先找到回盲部, 沿盲肠带找到阑尾根部, 用超声刀先将阑尾系膜直接切断, 使阑尾根部裸化, 更换为5 mm腹腔镜, 用可吸收夹闭合阑尾根部, 远端用超声刀直接离断. 当阑尾根部过粗, 无法完全关闭时, 采用可吸收线套扎之再离断. 分别用取胆囊钳将胆囊和阑尾取出体外.
1.2.2 经脐单切口腹腔镜胆囊联合肝血管瘤切除术: 2例肝血管瘤均同时切除胆囊, 原因为血管瘤恰位于胆囊附近, 妨碍血管瘤切除, 且其中1例伴有胆囊结石. 全身麻醉成功后, 患者取平卧位, 常规建立气腹. 取经脐纵行切口, 长约3 cm. 置入1枚10 mm套管针, 1枚12 mm一次性塑料套管针和1枚5 mm套管针. 10 mm 套管针位于切口最下端, 置入30度腹腔镜. 12 mm套管针位于中线上, 作为主操作孔, 置入超声刀、力确刀、或腔镜下切割闭合器. 5 mm套管针位于切口右侧, 作为辅助操作孔, 负责牵拉和暴露. 3枚套管针呈倒三角形排列. 取反trendelenburg体位, 向左侧倾斜15度, 逆切胆囊后暂不取出, 置于肝肾隐窝处. 先按上述方法切除胆囊, 以第一肝门阻断法阻断第一肝门后用超声刀和血管闭合器将肝血管瘤沿肝实质边缘切除, 见到肝血管或胆管时先上可吸收夹, 再切断, 有出血时可采用1/4干纱布局部压迫止血, 再观察寻找出血点, 上夹止血, 切除的血管瘤放入袋中. 收紧标本袋口, 经把持钳钳夹, 将其拖入套管针内, 连同套管针一同拔出, 展开标本带口, 应用卵圆钳分次取出肝脏组织.
1.2.3 经脐单切口腹腔镜胆囊联合胃间质瘤切除术: 手术切口及套管针排列与经脐单切口腹腔镜胆囊联合肝血管瘤切除术相同, 12 mm套管针用于置入超声刀、血管闭合器、或腔镜下切割吻合器. 患者取大字位, 头高足低15-20度. 术者左手持无损伤肠钳提起胃大弯, 右手以超声刀在网膜血管弓外切开胃结肠韧带, 进入网膜囊, 显露胃后壁, 增加胃体部活动度并切断胃后壁与胰腺之间的疏松结缔组织. 找到位于胃底后部并突出于胃壁外间质瘤. 如因间质瘤过小(<2 cm)或向胃腔内生长, 则当日晨起胃镜下注射亚甲兰于病灶处标记, 术中寻找到着色处. 有时难以找到病变位置, 术中可以联合应用纤维胃镜, 以确定病变部位. 间质瘤定位后, 用缝线标记. 将病灶向上提起, 用无损伤肠钳向下压住周围胃体, 保持一定的张力将病灶处胃壁提拉成锥体状, 以充分展露病灶边缘的正常胃壁组织. 选用45 mm直线型切割吻合器, 在病灶基底部正常胃组织上夹闭切割, 将病灶完整切除. 标本装袋后, 将两套管针之间腹壁局部腹膜切断形成2-3 cm切口, 将标本完整取出.
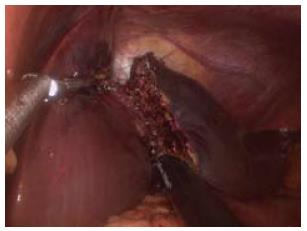
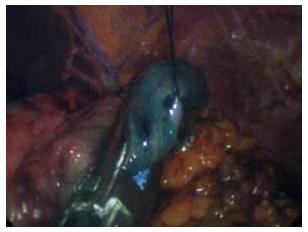
9例患者均成功完成经脐单切口腹腔镜胆囊联合其他脏器的切除, 无中转多孔法腹腔镜手术或开腹手术. 术后均无胆漏、黄疸、出血、感染等并发症. 术后2-3 d胃肠功能恢复, 引流管的引流量小于20 mL/d即可拔管. 切口愈合后几乎完全被脐部掩盖, 可以获得较好的美容效果(图1, 2, 表1).
| 编号 | 诊断 | 实施手术 | 手术用时(min) | 术中出血量(mL) | 住院时间(d) |
| 1 | 慢性结石性胆囊炎, 慢性阑尾炎 | 经脐单孔腹腔镜胆囊联合阑尾切除术 | 94 | 20 | 10 |
| 2 | 胆囊息肉, 慢性阑尾炎 | 经脐单孔腹腔镜胆囊联合阑尾切除术 | 40 | 10 | 5 |
| 3 | 慢性结石性胆囊炎, 慢性阑尾炎 | 经脐单孔腹腔镜胆囊联合阑尾切除术 | 65 | 5 | 10 |
| 4 | 慢性结石性胆囊炎, 慢性阑尾炎 | 经脐单孔腹腔镜胆囊联合阑尾切除术 | 50 | 5 | 6 |
| 5 | 肝血管瘤(S5段, 与胆囊粘连) | 经脐单孔腹腔镜肝右叶血管瘤联合胆囊切除术 | 155 | 800 | 16 |
| 6 | 肝血管瘤, 胆囊息肉 | 经脐单孔腹腔镜胆囊切除、肝右叶血管瘤切除术 | 155 | 100 | 15 |
| 7 | 胆囊腺肌症, 结肠癌肝转移 | 经脐单孔腹腔镜肝左外叶部分切除术、S8段部分切除术、胆囊切除术 | 200 | 500 | 21 |
| 8 | 胃间质瘤, 胆囊息肉, 慢性胆囊炎 | 经脐单孔腹腔镜胃部分切除胆囊切除术 | 115 | 50 | 9 |
| 9 | 胆囊结石, 胆囊炎, 胃溃疡癌变 | 经脐单孔腹腔镜胆囊切除、胃癌姑息性切除术 | 310 | 300 | 20 |
过去的20年里, 腹腔镜手术彻底改变了传统的手术观念. 随着腔镜技术和器械的不断进步, 微创外科医师们正致力于不断减少套管针的数量以及切口长度, 力求达到"无瘢痕手术"的效果. 其中的一项创新性技术就是经脐单切口腹腔镜技术, 他可以使外科医师在不留明显疤痕的情况下成功地实施复杂的手术.
经脐单切口腹腔镜手术这一概念其实由来已久, 他的真正诞生可以追溯到1992年. 当时, Pelosi等成功地实施了第一例单孔阑尾切除术[6]. 然后, 在1997年Navarra等采用2枚10 mm套管针和3条穿过腹壁的胆囊固定缝线完成了30例经脐单切口腹腔镜胆囊切除术[7]. 经脐单孔腹腔镜技术具有临床应用相对简单和可以使用标准腹腔镜器械等优点, 使其得以迅速推广. 目前已有许多文献报道了其在阑尾、肾脏、肾上腺、胆囊、曲张静脉、胃以及结肠切除术中的应用[8-15]. 我们自2009-05起试用该项技术, 目前已完成80余例胆囊切除的手术, 经过经验积累已使操作难度显著降低, 手术时间与传统的三孔法腹腔镜手术基本相同(20-35 min). 在使用超声刀情况下, 几乎达到不出血的程度.
在此过程中一些患者同时患有阑尾炎, 肝血管瘤或胃间质瘤等疾病, 需要且可能一并腔镜下手术治疗. 为此我们通过经脐单切口尝试完成了胆囊联合其他脏器切除的腹腔镜手术.
胆囊切除术: 胆囊切除采用逆行且从后三角入路最为方便和清晰. 术者左手持把持钳抓住胆囊标本体部向患者左上方牵起, 暴露出后三角及胆囊肝床之右缘, 使该区域浆膜层张力增强. 右手持超声刀沿肝床切开胆囊浆肌层, 向上至胆囊底, 向下达胆囊管与胆囊颈部交界处. 这时操作关键点是始终保持胆囊向上张力, 随着超声刀不断游离胆囊与肝床之间的连接纤维而逐渐将胆囊从肝床离断下来. 一般如果胆囊不是广泛深陷于肝内, 自后三角即一直游离到胆囊肝床左缘及前三角区, 这时再将胆囊向患者右下方牵拉, 暴露出前三角, 术者小心分离切开胆囊颈部浆膜及其中的胆囊血管分支, 勿使其出血. 转而左手把胆囊经肝床向肝表面(膈面)拉起. 令胆囊管与胆囊成一直线, 右手以分离钳裸化胆囊颈管区, 或超声刀去除胆囊管周围纤维索条, 仅留胆囊管以便夹闭. 我们采用两枚可吸收夹夹闭胆囊管近端. 远端直接用超声刀凝断.
阑尾切除术: 把胆囊切除的头高30度, 左倾15度, 体位转换成头低15度, 左倾15度体位以便显露回盲部阑尾. 左手持无损伤钳找到阑尾后将其直接拉向腹壁, 把阑尾系膜拉直. 右手用超声刀从系膜近根部缓慢凝断, 以凝为主, 切勿过快, 防止出血. 至阑尾根部, 用可吸收夹夹闭, 较粗或炎症重的阑尾使用可吸收线套扎则更确实, 再将距结扎处远端0.5 cm左右用超声刀切除阑尾.
肝血管瘤的剔除: 我们采用超声刀、血管闭合器、电钩及腔镜切割闭合器切除肝血管瘤. 当分离时看到有血管在肝实质和血管瘤之间贯通时可上夹后再切断, 以减少出血. 找准血管瘤与正常肝实质的界限是本手术操作关键, 不但出血少, 还使瘤体完整切除. 有时需用纱布局部压迫出血点, 再另找合适部位分离, 不应因一处出血而拘泥于此处, 影响手术进度. 当全部血管瘤切除后, 原出血点的观察与止血反而更容易.
胃间质瘤局部切除: 患者腹壁左上套管针选择12 mm塑料一次性穿刺器, 以便于切割闭合器的使用. 一般应先用超声刀或血管闭合器游离胃结肠、胃脾韧带, 以方便胃后壁的观察操作. 向胃外生长的较大(2-3 cm)间质瘤即可将局部拉起用切割闭合器切断并闭合. 如果向胃腔生长, 则需在胃镜辅助下由胃前壁纵行切开, 将间质瘤及部分正常胃壁拉出胃外, 同上切断. 然后缝闭切口. 总之, 间质瘤距食管或十二指肠球部要有一定距离, 避免切除后出现食物通路狭窄、阻塞.
胃大部切除: 该病例是发现较晚的进展期胃癌患者, 术中见癌溃疡已与肝十二指肠韧带、肝脏面有浸润, 向患者家属交代情况, 经家属同意决定行姑息切除. BⅡ式吻合, 操作要点是切断十二指肠球下方和胃体用60 mm切割闭合器, 再行空肠与残胃切割吻合. 残留口用可吸收线连续双层关闭. 缝合与打结因器械平行操作起来比较不便, 采取单手打结方式似乎更感快捷.
总之, 我们尝试经脐单孔腹腔镜技术不但针对单一器官的手术, 而且顺利完成多器官联合手术. 达到创伤小, 恢复快, 痛苦轻, 美容效果佳的目的. 我们相信, 通过不断熟练, 积累经验, 掌握适应证, 这一技术将会得到进一步的推广与应用. 正如传统腹腔镜技术在其应用初期受到诸多质疑一样, 经脐单孔腹腔镜技术必定会在种种争议中不断发展和完善.
经脐单切口腹腔镜手术是继多孔法腹腔镜技术的又一次革命性的技术进步, 他使手术向更加微创化、无瘢痕的目标迈出了切实可行的一步. 目前, 已有许多学者报道了该技术在阑尾、肾脏、肾上腺、胆囊、曲张静脉以及结肠切除术中的应用.
肖恩华, 教授, 中南大学湘雅二医院放射教研室
目前已有许多学者报道了经脐单切口腹腔镜联合脏器切除术在阑尾、肾脏、肾上腺、胆囊、曲张静脉以及结肠切除术中的应用, 但该技术国内外鲜有文献报道.
本研究组自2009-05起试用该项技术, 目前已完成80余例胆囊切除的手术, 经过经验积累已使操作难度显著降低, 手术时间与传统的三孔法腹腔镜手术基本相同(20-35 min). 在使用超声刀的情况下, 几乎能达到不出血的程度.
经脐单孔腹腔镜技术不但针对单一器官的手术, 而且可顺利完成多器官联合手术, 达到创伤小, 恢复快, 痛苦轻, 美容效果佳的目的.
本文新颖性较好, 对临床有一定的参考价值.
编辑: 李军亮 电编:何基才
| 1. | Kaiser AM, Corman ML. History of laparoscopy. Surg Oncol Clin N Am. 2001;10:483-492. [PubMed] |
| 2. | Leroy J, Cahill RA, Perretta S, Forgione A, Dallemagne B, Marescaux J. Natural orifice translumenal endoscopic surgery (NOTES) applied totally to sigmoidectomy: an original technique with survival in a porcine model. Surg Endosc. 2009;23:24-30. [PubMed] [DOI] |
| 3. | Chamberlain RS, Sakpal SV. A comprehensive review of single-incision laparoscopic surgery (SILS) and natural orifice transluminal endoscopic surgery (NOTES) techniques for cholecystectomy. J Gastrointest Surg. 2009;13:1733-1740. [PubMed] [DOI] |
| 4. | Philipp SR, Miedema BW, Thaler K. Single-incision laparoscopic cholecystectomy using conventional instruments: early experience in comparison with the gold standard. J Am Coll Surg. 2009;209:632-637. [PubMed] [DOI] |
| 5. | Law WL, Fan JK, Poon JT. Single-incision laparoscopic colectomy: early experience. Dis Colon Rectum. 2010;53:284-288. [PubMed] |
| 6. | Pelosi MA, Pelosi MA 3rd. Laparoscopic appendectomy using a single umbilical puncture (minilaparoscopy). J Reprod Med. 1992;37:588-594. [PubMed] |
| 7. | Navarra G, Pozza E, Occhionorelli S, Carcoforo P, Donini I. One-wound laparoscopic cholecystectomy. Br J Surg. 1997;84:695. [PubMed] [DOI] |
| 8. | Ateş O, Hakgüder G, Olguner M, Akgür FM. Single-port laparoscopic appendectomy conducted intracorporeally with the aid of a transabdominal sling suture. J Pediatr Surg. 2007;42:1071-1074. [PubMed] [DOI] |
| 9. | Ponsky LE, Cherullo EE, Sawyer M, Hartke D. Single access site laparoscopic radical nephrectomy: initial clinical experience. J Endourol. 2008;22:663-666. [PubMed] [DOI] |
| 10. | Castellucci SA, Curcillo PG, Ginsberg PC, Saba SC, Jaffe JS, Harmon JD. Single port access adrenalectomy. J Endourol. 2008;22:1573-1576. [PubMed] [DOI] |
| 11. | 韩 金岩, 吴 硕东, 田 雨. 完全经脐单孔腹腔镜胆囊切除术30例临床应用分析. 中华腔镜外科杂志(电子版). 2009;2:16-19. |
| 12. | Brody F, Vaziri K, Kasza J, Edwards C. Single incision laparoscopic cholecystectomy. J Am Coll Surg. 2010;210:e9-e13. [PubMed] [DOI] |
| 13. | Remzi FH, Kirat HT, Kaouk JH, Geisler DP. Single-port laparoscopy in colorectal surgery. Colorectal Dis. 2008;10:823-826. [PubMed] [DOI] |
| 14. | Saber AA, El-Ghazaly TH, Elian A. Single-incision transumbilical laparoscopic sleeve gastrectomy. J Laparoendosc Adv Surg Tech A. 2009;19:755-758 discussion 759. [PubMed] |