修回日期: 2010-07-01
接受日期: 2010-07-12
在线出版日期: 2010-08-08
目的: 探讨MELD评分联合血浆内毒素、D-Dimer浓度对肝硬化失代偿期患者预后的判断价值.
方法: 回顾性分析失代偿期肝硬化住院患者139例, 分别根据随访6 mo、12 mo及18 mo的生存、死亡情况分组, 通过测定相关指标计算存活组与死亡组患者MELD分值, 测定血浆内毒素、D-Dimer浓度, 探求MELD分值联合血浆内毒素、D-Dimer浓度与肝硬化失代偿期患者预后相关性.
结果: 随访6 mo, 患者19例死亡; 随访12 mo, 患者42例死亡; 随访18 mo, 患者78例死亡, 存活组与死亡组患者MELD分值、内毒素、血浆D-Dimer浓度之间的差异有统计学意义(均P<0.05). ROC判定MELD评分、血浆内毒素、血浆D-Dimer浓度对预测失代偿期肝硬化患者的死亡有很大应用价值. MELD分值预测失代偿期肝硬化患者死亡的最佳临界值为28, MELD分值增高可增加患者死亡风险; 血浆D-Dimer预测失代偿期肝硬化患者死亡的最佳临界值为1.2 mg/L, 血浆内毒素预测患者死亡的最佳临界值为11 ng/L, 血浆D-Dimer和内毒素浓度增高可增加患者死亡风险.
结论: MELD分值联合血浆内毒素、D-Dimer浓度对肝硬化失代偿期患者预后有较高的判断价值.
引文著录: 郑中伟, 童学成. MELD评分联合血浆内毒素、D-Dimer浓度对肝硬化失代偿期患者预后的判断. 世界华人消化杂志 2010; 18(22): 2370-2374
Revised: July 1, 2010
Accepted: July 12, 2010
Published online: August 8, 2010
AIM: To evaluate the short- and medium-term survival prognosis of cirrhotic patients by means of MELD (model for end-stage liver disease) scoring in combination with detection of plasma D-dimer and endotoxin levels.
METHODS: A total of 139 hospitalized patients with decompensated cirrhosis was retrospectively analyzed. These patients were divided into survival and death group according to follow-up data at 6, 12 and 18 mo. MELD scores and Child-Turcotte-Pugh (CTP) scores were calculated in each patient by detecting relevant parameters. Plasma endotoxin and D-dimer concentrations were measured. MELD score in combination with plasma D-dimer and endotoxin concentrations were used to evaluate the survival diagnosis of patients with decompensated cirrhosis.
RESULTS: Nineteen, forty-two and seventy-eight patients died at 6-, 12- and 18-mo follow-up, respectively. MELD score and plasma D-dimer and endotoxin concentrations were of statistical significance between the survival group and death group (all P < 0.05). ROC curve analysis showed that MELD score and plasma endotoxin and plasma D-dimer levels were of great value in predicting the survival prognosis of patients with decompensated cirrhosis. The best critical value of MELD score to predict death in patients with decompensated cirrhosis is 28. The risk of death would rise if MELD score increased. The best critical value of plasma D-dimer level to predict death in patients with decompensated cirrhosis is 1.2 mg/L. The best threshold value of plasma endotoxin to predict death in patients with decompensated cirrhosis is 11 ng/L. The risk of death would rise if plasma D-dimer and endotoxin concentrations rised.
CONCLUSION: MELD score in combination with plasma endotoxin and D-dimer concentrations is of great value for evaluation of the survival prognosis of patients with decompensated cirrhosis.
- Citation: Zheng ZW, Tong XC. Value of MELD score in combination with plasma endotoxin and D-dimer levels in the evaluation of the prognosis of patients with decompensated cirrhosis. Shijie Huaren Xiaohua Zazhi 2010; 18(22): 2370-2374
- URL: https://www.wjgnet.com/1009-3079/full/v18/i22/2370.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v18.i22.2370
肝硬化失代偿期是并发症较多、且互为因果的恶性循环状态, 对肝硬化失代偿期患者的预防性治疗措施是非常必要的. 本研究拟通过检测目前通用的评估模型-终末期肝病模型(model for end-stage liver disease, MELD)分级所需指标进行评分, 并动态监测血浆内毒素、D-Dimer浓度变化, 以探讨MELD分值联合血浆内毒素、D-Dimer浓度对肝硬化失代偿期患者预后的判断价值, 协助临床医师对高危的肝硬化失代偿期患者及时采取有针对性的预防或治疗措施, 最大限度延长肝衰竭患者生命.
回顾性分析及回访2008-01/2009-12江苏省常州市第三人民医院诊断为肝硬化失代偿期住院患者139例, 其中男78例, 女61例, 年龄42-88(平均年龄68±14.3)岁; 期间死亡患者78例, 男53例, 女25例, 平均年龄69岁±12.8岁; 存活患者61例, 男25例, 女36例, 平均年龄66岁±15.2岁. 所有患者入院后治疗前测定血浆内毒素、D-Dimer浓度1次, 如有出血在出血时和血流动力学稳定后的第3、8、15天分别测定血浆内毒素、D-Dimer浓度. 全部肝硬化失代偿期患者入院后进行止血、抑酸、降门脉压力、支持和抗感染的相关治疗.
采用全自动血凝分析仪测定血浆D-Dimer、纤维蛋白原(fibrinogen, Fib)、凝血酶原时间(prothrombin time, PT)、部分凝血活酶时间(activated partial thromboplastin time, APTT), 试剂盒采用美国贝克曼库尔特公司的原装试剂; 采用日立全自动生化仪测定肝肾功能; 上海伊华临床医学科技公司提供的鲎试剂盒(Ⅱ)定量检测内毒素, 检测方法按说明书进行. 全部患者根据血清胆红素水平、血清肌醉水平和PT国际标准化比值(INR)计算MELD分值: MELD = 3.8×Ln(总胆红素mg/dL)+11.2 Ln(INR)+9.6 Ln(肌酐mg/dL)+6.4×病因(胆汁淤积或酒精为0; 其他为1).
统计学处理 应用SPSS15.0统计软件包对MELD分值、血浆内毒素和D-Dimer浓度进行统计学分析, 检验水准设为0.05. 计量资料采用mean±SD表示, 组间均数比较采用单因素方差分析.
随访6 mo, 死亡组患者MELD评分、CTP分值、血浆D-Dimer和内毒素浓度较生存组患者显著升高, 组间各指标差异有统计学意义(P<0.05, 表1).
随访12 mo, 死亡组患者MELD评分、CTP分值、血浆D-Dimer和内毒素浓度较生存组患者显著升高, 组间各指标差异有统计学意义(P<0.05, 表2).
随访18 mo, 死亡组患者MELD评分、CTP分值、血浆D-Dimer和内毒素浓度较生存组患者仍显著升高, 组间各指标差异有统计学意义(P<0.05, 表3).
用Child-Pugh评分、MELD评分、MELD评分联合血浆内毒素、D-Dimer浓度判断预后的评估价值. Child-Pugh评分预测6、12、18 mo死亡危险的敏感性分别是78%、57.8%、54.5%, 特异性分别是86.4%、91.3%、94.5%; MELD评分预测6、12、18 mo死亡危险的敏感性有所上升, 分别是100%、62.3%、59.2%, 特异性则下降为83.2%、86.5%、89.6%; 联合检测法预测6、12、18 mo死亡危险敏感性与MELD评分法相仿, 特异性分别是100.0%、76.1%、75.2%, 而特异性较MELD法升高, 与CTP评分相仿, 分别是88.7%、91.9%、95.4%(表4).
| 病死危险 | ||||||
| 6 mo | 12 mo | 18 mo | ||||
| 敏感性 | 特异性 | 敏感性 | 特异性 | 敏感性 | 特异性 | |
| CTP | 78 | 86.4 | 57.8 | 91.3 | 54.5 | 94.5 |
| MELD | 100 | 83.2 | 62.3 | 86.5 | 59.2 | 89.6 |
| 联合法 | 100 | 88.7 | 76.1 | 91.9 | 72.5 | 95.4 |
在所有139例失代偿期肝硬化患者中, 死亡患者与生存患者间的MELD评分间差异有统计学意义. ROC曲线确定出血患者MELD分值预测死亡的最佳临界值为28, ROC曲线确定血浆D-Dimer预测死亡的最佳临界值为血浆D-Dimer浓度≥1.2 mg/L, 血浆内毒素预测死亡的最佳临界值为血浆D-Dimer浓度≥11 ng/L.
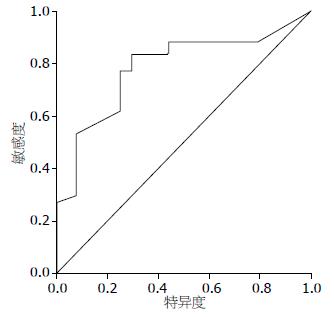
2.5.1 ROC曲线对血浆D-Dimer预测价值的判断: ROC曲线下面积(area under curve, AUC)为0.802, 面积的标准误为0.091, 首次血浆D-Dimer用于判断死亡有统计学意义(P = 0.003), 首次血浆D-Dimer越大, 死亡的可能性越大, 面积的95%可信区间(0.586, 0.958). 综合考虑敏感性、特异性. 最佳临界值选为1.2 mg/L时, 敏感性0.752、特异性0.852(图1).
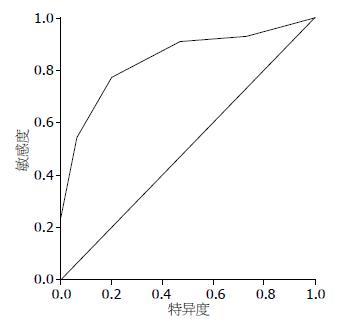
2.5.2 ROC曲线对血浆内毒素预测价值的判断: ROC曲线下面积为0.875, 标准误为0.042, 血浆内毒素用于判断死亡有统计学意义(P = 0.007), 血浆内毒素浓度越高, 死亡的可能性越大, 面积的95%可信区间(0.823, 0.961). 综合考虑敏感性、特异性. 最佳临界值选为时11 ng/L, 敏感性0.821、特异性0.883(图2).
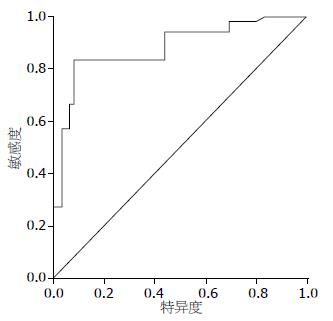
2.5.3 ROC曲线对MELD分值预测价值的判断: ROC曲线下面积为0.901, 面积的标准误为0.058, MELD用于判断死亡有统计学意义(P = 0.002), MELD越大, 死亡的可能性越大, 面积的95%可信区间(0.782, 1.008), 不包括0.5, 最佳临界值选为28时, 敏感性0.823, 特异性0.922, OR = 18.021, 95%可信区间(3.012, 98.622), 不包含1, 与1有显著性差异, 表明MELD>28是死亡的危险因素(图3).
正确判断失代偿期肝硬化患者预后, 预测进行人工肝和/或肝移植的疗效是正确选择治疗方法、最大限度延长患者生命的前提. 传统的CTP评分体系具有经典、简单、实用的优点, 但是在应用过程中CTP分级评分范围太窄, 区分力低. 2001年Kamath等[1]提出了新的评价体系, 即MELD, 他的建立基于接受经颈静脉肝内门体静脉分流术的美国肝硬化患者资料基础上的, 采用客观的实验室检查指标替代了CTP评分中腹水、肝性脑病等主观性指标, 避免了不同判定者的主观误差[2]. 多数学者认为, 与CTP评分系统比较, MELD在评价肝硬化患者肝脏储备功能方面以及预测肝硬化和接受手术后的患者预后方面能提供更多信息[3,4]. 研究证实, MELD评分对重型肝炎、酒精性肝炎及再次接受肝移植等患者的预后有非常显著的预测能力[5-7]; 对肝硬化患者食管静脉曲张破裂出血也有较好的预测和评估价值[8,9]; 对非酒精性肝硬化和原发性肝癌患者的预后的判断也有一定价值[10,11].
感染和胃肠道出血是失代偿期肝硬化患者的常见临床症状, 是导致患者死亡的主要原因. 肝硬化出血的原因极为复杂, 除凝血因子、抗凝血因子的合成减少、脾功能亢进外, 肝硬化患者的继发性纤溶亢进占重要地位. 另外, 肝硬化患者常伴发内毒素血症, 而内毒素是引起肝脏损害的物质基础[12]. 长期或反复的内毒素升高在门脉高压、加重肝病的发展等方面起着重要作用[13,14].
慢性肝衰竭患者容易出现肝病肠源性内毒素血症, 在本研究中, 对139例肝硬化失代偿期随访6、12和18 mo后发现, 和生存患者相比较, 死亡患者血浆内毒素显著增高, 各时间段差异均有统计学意义(P<0.05), 考虑内毒素血症水平与肝功能分级的严重程度有相关性. ROC曲线对内毒素血症的预测价值的分析发现, ROC曲线下面积为0.875, 标准误为0.042, 血浆内毒素用于判断死亡有统计学意义(P = 0.007), 血浆内毒素浓度越高, 死亡的可能性越大; 综合考虑敏感性、特异性, 其最佳临界值选为11 ng/L时, 敏感性0.821、特异性0.883.
血浆D-Dimer作为体内高凝状态和纤溶亢进的标志物具有临床特异性和便捷性, 已取代组织型纤溶酶原激活剂(tissu plasminogen activator, t-PA)作为纤溶亢进的首选指标. 在本研究中, 本研究对肝硬化失代偿期存活、死亡患者进行了血浆D-Dimer测定. 我们发现在最终死亡的出血患者早期血浆D-Dimer浓度变化很大, 表明纤溶亢进在急性出血患者的病程里扮演了重要角色. 纤溶亢进指标的测定, 能够帮助评价此后再出血的危险性. 通过ROC曲线分析, 首次血浆D-Dimer浓度越大, 死亡的可能性越大, 出血患者首次血浆D-Dimer浓度高于1.2 mg/L是死亡的危险因素. 可以认为, 肝硬化失代偿期伴有食管静脉曲张出血患者的首次血浆D-Dimer浓度可直接对患者的再出血和死亡产生影响, 这对临床医师早期判断患者的病情和预后有重要意义. 在患者急性出血期, 很难迅速改善肝功能, 但感染和纤溶亢进可以被有效治疗. 本研究的结果表明, 除了应用内镜下硬化剂治疗及血管活性药物之外, 抗纤溶药物治疗肝硬化失代偿期伴有食管静脉曲张出血患者可能有较大的实际应用价值, 这种可能性可通过进一步大范围的临床观察来评估.
MELD评分以血清胆红素等常用的生化变量为依据, 不仅考虑了肝功能状况而且兼顾了肾功能和病因的不同, 具有可动态观察及客观性强等特点, 避免了分级中的主观因素, 短期评估效率优于评分, 能较好地预测终末期肝病死亡发生的危险度[15]. 多数学者认为, 与CTP评分系统比较, MELD在预测肝硬化和接受手术后的患者预后方面能提供更多信息, 由于对终末期肝病患者病情判断的准确性较高, 从而逐渐被应用于其他领域, 进一步拓展了其应用范围[16,17]. 我国学者对此模型也进行了验证, 多数认为此模型能比较准确地预测肝硬化或重型肝炎患者的预后. 张桂珍[18]将MELD评分系统应用于晚期肝硬化患者上消化系出血术后短期生存率预后的判断, 结果提示评分值越高, 晚期肝硬化患者上消化系出血术后生存率越低, AUC越大, 诊断的准确性越高. 当一个判断指标的AUC>0.8时, 可以认为他是一个非常好的判断标准[19]. 我们利用ROC曲线判定预测肝硬化失代偿期患者死亡的AUC为0.901, 最佳临界值为28, 对临床肝硬化失代偿期患者的应用有较大指导意义.
本研究的结果证实了MELD评分系统的价值和准确性, 通过随访发现, 对存活者和6、12和18 mo死亡的患者, MELD评分具有良好的判断力. 此外MELD评分联合血浆D-Dimer、内毒素与单独MELD评分相比, 能更好地预测6、12和18 mo的死亡率. MELD评分系统可以作为判别肝硬化病情恶化的辅助指标, 此外应注意的是, 血浆D-Dimer、内毒素升高意味着临床病情复杂和死亡危险性增高的信号.
内毒素血症是肝硬化失代偿期患者出现感染的重要标志, D-Dimer是患者纤溶亢进的标志, 肝硬化失代偿期患者MELD评分与血浆内毒素、D-Dimer的相关性如何, 各指标单独或联合预测肝硬化失代偿期患者预后的价值如何, 这些方面尚没有系统的研究, 深入研究MELD评分与血浆内毒素、D-Dimer对肝硬化患者预后的判断价值具有较好的临床意义.
李涛, 副主任医师, 北京大学人民医院肝胆外科
Child-Pugh(CTP)分级在判断终末期肝病病情方面越来越显示出局限性. 如何定量地来分析肝硬化失代偿期患者的预后是临床工作中的难点和重点. MELD评分联血浆内毒素、D-Dimer是肝脏储备功能和感染、纤溶的综合反映, 可能提供更确切的定量生存预测依据, 可以为临床对肝硬化失代偿期患者的发病过程有新的认识, 并更好地为临床治疗提供指导.
本研究对MELD评分所需指标进行测定, 计算MELD分值, 并监测血浆内毒素、D-Dimer浓度变化, 采用更确切的定量生存预测依据指导临床工作.
肝硬化失代偿期患者往往与感染、凝血功能、肝性脑病、肝肾综合征有密切关系, 病理生理过程相互影响、相互促进. MELD分值、血浆内毒素和D-Dimer浓度系列定量指标有助于临床医师采取有效治疗措施.
本研究方法合理, 结果可信, 分析较为准确, 有较好的临床意义和实用价值.
编辑: 曹丽鸥 电编:何基才
| 1. | Kamath PS, Wiesner RH, Malinchoc M, Kremers W, Therneau TM, Kosberg CL, D'Amico G, Dickson ER, Kim WR. A model to predict survival in patients with end-stage liver disease. Hepatology. 2001;33:464-470. [PubMed] [DOI] |
| 2. | Wiesner R, Edwards E, Freeman R, Harper A, Kim R, Kamath P, Kremers W, Lake J, Howard T, Merion RM. Model for end-stage liver disease (MELD) and allocation of donor livers. Gastroenterology. 2003;124:91-96. [PubMed] [DOI] |
| 3. | Malinchoc M, Kamath PS, Gordon FD, Peine CJ, Rank J, ter Borg PC. A model to predict poor survival in patients undergoing transjugular intrahepatic portosystemic shunts. Hepatology. 2000;31:864-871. [PubMed] [DOI] |
| 6. | 宋 春辉, 陈 黎明, 张 玲霞. 409例肝硬化和重型肝炎病例的MELD评分结果的构成分析. 中华实验和临床病毒学杂志. 2007;21:168-170. |
| 7. | 宋 春辉, 陈 黎明, 徐 长江, 陈 菊梅. 应用两种评分系统对409例肝硬化和重型肝炎病例的评估分析. 胃肠病学和肝病学 杂志. 2007;16:73-75. |
| 9. | 申 振宇, 蒋 晓峰, 周 莹群, 刘 华, 万 荣, 郭 传勇. 肝硬化食管胃底曲张静脉破裂出血患者的MELD评分与预后分析. 同济 大学学报(医学版). 2009;30:119-120. |
| 16. | Salerno F, Merli M, Cazzaniga M, Valeriano V, Rossi P, Lovaria A, Meregaglia D, Nicolini A, Lubatti L, Riggio O. MELD score is better than Child-Pugh score in predicting 3-month survival of patients undergoing transjugular intrahepatic portosystemic shunt. J Hepatol. 2002;36:494-500. [PubMed] [DOI] |
| 19. | 颜 虹, 徐 勇勇, 赵 耐青. 医学统计学. 第1版. 北京: 人民卫生出版社 2005; 220. |