修回日期: 2009-08-25
接受日期: 2009-08-31
在线出版日期: 2009-09-18
目的: 探讨多指标多技术手段联合分析多结节肝癌细胞克隆来源的价值及临床意义.
方法: 选择44例多结节肝癌共116个结节肝癌组织, 应用免疫组织化学SP法检测P53、AFP蛋白在各癌结节中的表达, 银染PCR-SSCP技术结合基因测序检测P53 exon7、Bcl-10基因在结节间的表达差异, PCR结合直接测序检测mtDNA D-Loop区的序列在各癌结节中的异同情况, 分析多结节肝癌各癌结节的克隆起源是否相同.
结果: 44例多结节性肝癌经5项指标检测, 联合判断为MO者22例, IM者22例. HBeAg、肿瘤分布、肝硬化、门静脉及镜下癌栓、主瘤的Edmondson病理分级等在MO组与IM组间存在显著性统计学差异(P<0.05或<0.01). MO组无瘤生存时间明显长于IM组的无瘤生存时间(20.7±4.5 mo vs 6.3±1.3 mo, P<0.05); MO组生存时间明显长于IM组的生存时间(29.1±4.4 mo vs 10.1±1.5 mo,P<0.01). IM/MO是无瘤生存时间和生存时间的独立影响因素.
结论: 联合检测多结节肝癌组织中P53、AFP蛋白, P53 exon7、Bcl-10基因及线粒体DNA D-Loop区序列在各癌结节间的表达差异, 有助于鉴别其细胞克隆来源; 多中心性来源多结节肝癌疗效及预后较好.
引文著录: 苏铭, 黎乐群, 彭涛, 郭雅, 肖开银, 尚丽明, 徐邦浩, 李仕来, 苏智雄, 叶新平. 多结节肝癌的克隆起源鉴别及临床意义. 世界华人消化杂志 2009; 17(26): 2738-2743
Revised: August 25, 2009
Accepted: August 31, 2009
Published online: September 18, 2009
AIM: To identify the clonal origin of multinodular hepatocellular carcinoma (HCC) and evaluate its clinical implications.
METHODS: A total of 116 HCC nodules in 44 patients with multinodular HCC were evaluated in the study. The expression of P53 and alpha-fetoprotein (AFP) in HCC was detected by immunohistochemistry. The mutations in Bcl-10 gene and the exon 7 of P53 gene were detected using polymerase chain reaction-single-strand conformation polymorphism (PCR-SSCP) and DNA sequencing. Mitochondrial D-loop sequence variation was analyzed using PCR and DNA sequencing. These biomarkers were combined to identify the clonal origin of multinodular HCC.
RESULTS: Of 44 cases of HCC detected, 22 were categorized as multicentric occurrence (MO), and the remaining 22 were categorized as intrahepatic metastasis (IM). Significant differences were noted in HBeAg, position of nodules, cirrhosis, portal vein tumor thrombus and microscopic tumor thrombus, and differentiation degree (Edmondson grading) of the major nodule between patients with multicentric HCC and those with intrahepatic metastatic HCC (P < 0.05 or < 0.01). The tumor-free survival and overall survival of patients with multicentric HCC were significantly longer than those of patients with intrahepatic metastatic HCC (20.7 ± 4.5 mo vs 6.3 ± 1.3 mo and 29.1 ± 4.4 mo vs 10.1 ± 1.5 mo, respectively; P < 0.05 and 0.01). Multivariate analysis revealed that IM/MO was an independent affecting factor for either tumor-free survival or overall survival of HCC patients.
CONCLUSION: Multi-biomarker approach permits identification of the clonal origin of multinodular HCC. Patients with multicentric HCC might have a more favorable outcome than patients with intrahepatic metastatic HCC.
- Citation: Su M, Li LQ, Peng T, Guo Y, Xiao KY, Shang LM, Xu BH, Li SL, Su ZX, Ye XP. Clonal origin of multinodular hepatocellular carcinoma: identification and clinical implications. Shijie Huaren Xiaohua Zazhi 2009; 17(26): 2738-2743
- URL: https://www.wjgnet.com/1009-3079/full/v17/i26/2738.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v17.i26.2738
肝癌(hepatocellular carcinoma, HCC)是世界范围内常见的恶性肿瘤. HCC中, 多结节者占12%-19%[1]. 多结节肝癌的来源既有单一原发肿瘤的肝内转移, 即单中心性发生(Intrahepatic metastasis, IM), 又有各个结节单独存在的多中心性发生(multicentric occurrence, MO)[2]. 2种细胞克隆来源的HCC在治疗方法和预后上存在着明显不同[3-4]. 临床上对此加以区分对治疗前的评估、治疗方法的选择和治疗后生存率的预测有重要的意义.
HCC组织标本来自我院2004-04/2007-08手术切除肿瘤组织, 诊断均经病理证实. 实验组44例患者116个癌结节, 其中男38例, 女6例, 年龄23-64(中位年龄42)岁; 44例中41例患者有HBV感染史. 选取16例单结节肝癌患者, 每例取不相连的两块手术切除肿瘤组织为单结节对照组Ⅰ. HCC伴有肉眼门静脉癌栓患者4例, 每例取癌和癌栓各一块为单结节对照组Ⅱ. HCC患者术前均未行化疗. 正常对照组5例, 来自肝移植供肝与肝外伤切除肝组织. 收取组织标本前均已履行告知义务, 并签署知情同意书.
1.2.1 P53蛋白、AFP蛋白免疫组织化学法分析: 石蜡标本切成4 μm蜡膜, 行SP免疫组织化学法染色, 光镜下观察结果. 根据参考文献[5]报道方法, 作半定量分析, 在排除非特异性染色前提下, 以肿瘤细胞核和(或)质中出现黄色、棕黄色、棕褐色为阳性细胞. 计分方法为: A按切片中细胞着色程度计分, 不着色: 0分; 淡黄色: 1分; 棕黄色: 2分; 棕褐色: 3分. B按切片中阳性细胞的比例计分, 每例随机观察5个视野(400倍), 计算总细胞数不少于1000个, 按阳性细胞所占百分数分为: 显色细胞数≤5%: 0分; 显色细胞数5%-25%: 1分; 显色细胞数25%-50%: 2分; 显色细胞数50%-75%: 3分; 显色细胞数>75%: 4分. 每例标本染色积分 = A×B, 若积分≤1判为阴性, >1为阳性.
1.2.2 P53 exon7与Bcl-10基因突变分析: 用北京天根公司血液/细胞/组织基因组DNA提取试剂盒抽提组织标本的DNA. 分别以两对引物扩增P53 exon7与Bcl-10基因(表1-2); "巢式PCR"(nest PCR)扩增: 应用引物F1R1完成第1次PCR; 取PCR产物为模板进行SSCP分析(PCR-SSCP方法同文献[6]); 将异常泳动条带切胶回收, 后以引物F2R2完成第2次PCR. 将第2次PCR扩增产物直接测序, 测序仪为ABI3730XL. 将肿瘤组织P53 exon7与Bcl-10 gene第2次PCR反应扩增序列与正常肝组织的序列进行比对, 并与GenBank中的标准序列对照, 寻找确定突变位点.
| 引物 | 序列 | 扩增片断长度(bp) |
| F1 | 5'-GGAATTCTCCTAGGTTGGCTCTGAC-3' | 144 |
| R1 | 5'-GGAATTCAAGTGGCTCCTGACCTGGA-3' | |
| F2 | 5'-TCCTAGGTTGGCTCTGAC-3' | 131 |
| R2 | 5'-CAAGTGGCTCCTGACCTG-3' |
| 引物 | 序列 | 扩增片断长度(bp) |
| F1 | 5'-TCTCCTTCTTCCCCATTACCC-3' | 262 |
| R1 | 5'-TGGAGGATCCTCCTTGTCC-3' | |
| F2 | 5'-GGACCCGGAAGAAGCGCCATCTCC-3' | 186 |
| R2 | 5'-GATCCTCCTTGTCCTCGGACTC-3' |
1.2.3 mtDNA D-Loop区序列分析: 根据mtDNA D-Loop区的序列设计引物[7], F: 5'-ATTCTAACCTGAATCGGAGG-3', R: 5'-GATGCTTGCATGTGTAATCT-3'. PCR反应条件: 95℃预变性5 min, 95℃ 1 min, 55℃ 1 min, 72 ℃ 2 min, 35循环, 72℃延长7 min. 对PCR产物直接测序, 测序引物为F、R, 由于mtDNA D-Loop区有多个poly C结构, 测序时增加2条引物: F2: 5'-AATACTTGACCACCTGTAG-3'和F3: 5'-CCTATGTCGCAGTATCTGTC-3'. 利用DNAstar软件将肿瘤组织mtDNA D-Loop区序列与正常肝组织的序列进行比对, 并与mtDNA数据库(http://www.mitomap.org/)对照.
1.2.4 MO与IM的判断标准: 同一细胞克隆起源的癌结节间基因表达一致, 为单中心性起源; 不同细胞克隆起源的癌结节的基因表达不一致或不全一致, 为多中心性起源[8-9]. 本研究以P53、AFP蛋白免疫组织化学分析, P53 exon7、BCL-10基因突变分析, mtDNA D-Loop区序列分析等5项联合作为判别多结节肝癌各癌结节细胞克隆起源异同的指标; 如多结节肝癌中各癌结节5项指标相同者, 判定为细胞克隆起源相同, 即为IM; 如多结节HCC中各癌结节5项指标不相同或不完全相同者, 判定为细胞克隆起源不相同, 即为MO.
统计学处理 应用SPSS for Windows 13.0统计学分析软件, 对所得数据进行统计学处理. 样本率的比较用卡方检验或四格表确切概率法. 无瘤生存时间(复发时间)及生存时间单因素分析中应用Kaplan-Meier法, 并用Log-Rank test检验组间差别, 多因素分析采用Cox比例风险回归模型, 单因素分析中P≤0.1的因素纳入多因素分析模型中分析. 各检验均以α = 0.05(双侧)为显著性标准.
实验组中共有22例判断为MO(50%), 其中18例为二中心起源, 4例是三中心起源; 22例判断为IM. 对照组Ⅰ中16例单结节HCC患者各不相连的2块手术切除肿瘤组织, 及对照组Ⅱ中4例患者HCC及门静脉癌栓组织中5项指标表达一致, 均判断为IM. 正常对照组5例中5项指标表达均为阴性.
HBeAg、肿瘤分布(位置)、肝硬化、门静脉及镜下癌栓、主瘤的病理分化程度(Edmondson病理分级)等临床病理参数在MO组与IM组间存在显著性统计学差异. HBeAg(+)、肝硬化、门静脉及镜下无癌栓和/或主瘤的病理分化程度(Edmondson 病理分级)为高、中分化者, MO发生的机率高(表3-4).
| 观察指标 | 多中心性(n) | 单中心性(n) | P |
| 性别 | 0.188 | ||
| 男 | 21 | 17 | |
| 女 | 1 | 5 | |
| 年龄(岁) | 0.228 | ||
| ≤42 | 9 | 13 | |
| >42 | 13 | 9 | |
| 饮酒 | 0.135 | ||
| 有 | 2 | 7 | |
| 无 | 20 | 15 | |
| 血小板计数(×109/L) | - | ||
| <100 | 0 | 0 | |
| ≥100 | 22 | 22 | |
| 病毒标志 | |||
| HBsAg(+) | 20 | 21 | 0.613 |
| HCVAb(+) | 0 | 0 | - |
| HBeAg(+) | 9 | 1 | 0.006 |
| HBeAb(+) | 12 | 16 | 0.121 |
| 肿瘤大小[主瘤](cm) | 0.122 | ||
| ≤5 | 11 | 6 | |
| >5 | 11 | 16 | |
| 肿瘤个数 | 1 | ||
| <3 | 14 | 14 | |
| ≥3 | 8 | 8 | |
| 肿瘤位置 | 0.026 | ||
| 左半肝 | 1 | 7 | |
| 右半肝 | 15 | 13 | |
| 左右均有 | 6 | 2 | |
| 肝硬化 | 0.021 | ||
| 有 | 19 | 12 | |
| 无 | 3 | 10 | |
| 包膜(主瘤) | 0.060 | ||
| 完整 | 11 | 5 | |
| 不完整或无 | 11 | 17 | |
| AFP(μg/L) | 0.322 | ||
| 阳性≥20 | 14 | 17 | |
| 阴性<20 | 8 | 5 | |
| 门静脉癌栓及镜下癌栓 | 0.015 | ||
| 有 | 2 | 9 | |
| 无 | 20 | 13 | |
| 转移及与周围粘连 | 0.176 | ||
| 有 | 4 | 8 | |
| 无 | 18 | 14 | |
| 分化程度(主瘤Edmondson分级) | 0.026 | ||
| 高分化(ⅠorⅠ-Ⅱ) | 2 | 3 | |
| 中分化(ⅡorⅡ-Ⅲ) | 18 | 10 | |
| 低分化(ⅢorⅢ-Ⅳ) | 2 | 9 | |
| 组织学分类 | 0.545 | ||
| 相同 | 11 | 13 | |
| 不同或不全相同 | 11 | 9 |
| 观察指标 | 多中心性(n) | 单中心性(n) | P值 |
| 肿瘤位置 | 0.241 | ||
| 左或右半肝 | 16 | 20 | |
| 左右均有 | 6 | 2 | |
| 分化程度(主瘤Edmondson分级) | 0.015 | ||
| 高、中分化 | 20 | 13 | |
| 低分化 | 2 | 9 |
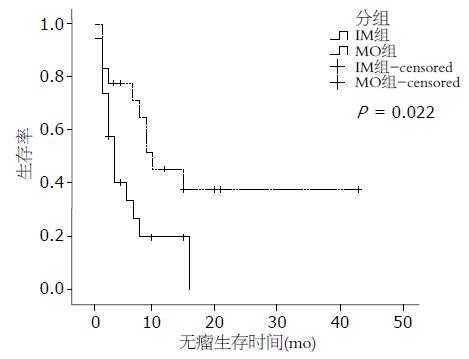
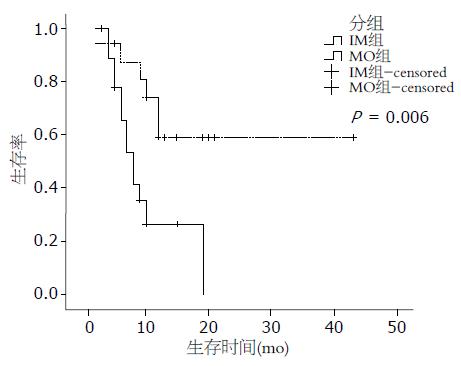
5例患者因初次治疗行肝移植术剔除, 2例患者失访; 37例多结节性HCC患者获得随访, 随访方式包括门诊、住院复查、信访、电话随访及现场随访. 截至2008-12-01, MO组10例复发, 6例死亡; IM组15例复发, 13例死亡. MO组无瘤生存时间(20.7±4.5) mo明显长于IM组的无瘤生存时间(6.3±1.3) mo, 组间差异有统计学意义(P<0.05); MO组生存时间(29.1±4.4) mo明显长于IM组的生存时间(10.1±1.5) mo, 组间差异有统计学意义(P = 0.006). 无瘤生存时间(复发时间)及生存时间曲线见图1-2.
单因素分析中, HBsAg、癌栓、年龄、包膜和发生类型是无瘤生存时间的独立影响因素; 癌栓、肝硬化、年龄和发生类型是生存时间的独立影响因素. 而在多因素分析中, 仅有HBsAg、年龄和发生类型是无瘤生存时间的独立影响因素; 年龄和发生类型是生存时间的独立影响因素(表5-6).
| 因素 | n | P值 | ||
| 无瘤生存期 | 生存期 | |||
| AFP(-/+) | 11/26 | 0.142 | 0.378 | |
| HBsAg(-/+) | 3/34 | 0.037 | 0.142 | |
| HBeAg(-/+) | 29/8 | 0.828 | 0.428 | |
| HBeAb(-/+) | 12/25 | 0.715 | 0.638 | |
| 肿瘤大小(主瘤)(≤5/>5 cm) | 12/25 | 0.276 | 0.098 | |
| 病理分级(高/中/低分化) | 2/29/6 | 0.198 | 0.309 | |
| 癌栓(无/有) | 28/9 | 0.011 | 0.018 | |
| 肿瘤个数(<3/≥3) | 24/13 | 0.452 | 0.960 | |
| 肿瘤位置(右/左/左右) | 23/8/6 | 0.065 | 0.352 | |
| 肝硬化(无/有) | 11/26 | 0.082 | 0.028 | |
| 转移(无/有) | 26/11 | 0.834 | 0.727 | |
| 年龄(≤42/>42岁) | 17/20 | 0.001 | 0.015 | |
| 性别(男/女) | 32/5 | 0.071 | 0.182 | |
| 饮酒(无/有) | 30/7 | 0.807 | 0.869 | |
| 包膜(无/有) | 24/13 | 0.044 | 0.167 | |
| 发生类型(IM/MO) | 19/18 | 0.022 | 0.006 | |
| 因素 | B | P值 | Exp(B) | 95%CI |
| 无瘤生存期 | ||||
| HBsAg(-/+) | -1.744 | 0.012 | 0.175 | 0.045-0.678 |
| 年龄(≤42/>42岁) | -1.550 | 0.001 | 0.212 | 0.083-0.545 |
| 发生类型(IM/MO) | -1.151 | 0.012 | 0.316 | 0.129-0.775 |
| 生存期 | ||||
| 年龄(≤42/>42岁) | -1.143 | 0.023 | 0.319 | 0.119-0.853 |
| 发生类型(IM/MO) | -1.384 | 0.011 | 0.250 | 0.086-0.727 |
HCC的病死率在全世界所有癌症中占第3位[10], 是我国第2位癌症死亡原因. 多结节性HCC中如各个癌结节间为互相独立的原发癌灶, 则为多中心发生; 如各个癌结节间为相互联系的转移癌灶, 则为单中心发生. 对前者的研究应重点针对HCC发生的分子机制, 而后者应是其发展的分子机制. 目前对IM和MO的分组尚缺乏一个统一、公认的金标准, 在我们前期的研究中将P53 exon7基因PCR-SSCP, P53、AFP蛋白免疫组织化学等指标, 应用于对HCC的原发癌与复发癌克隆起源鉴别研究, 取得了良好的效果[4]. 故我们在近期的研究中将P53 exon7基因PCR-SSCP, P53、AFP蛋白免疫组织化学等指标, 应用于对多结节HCC的克隆起源鉴别研究中. 有研究显示Bcl-10基因在HCC组织中存在高突变率, 提示该基因在HCC发病机制中起着重要的作用[11]. 故我们在近期的研究中将Bcl-10基因PCR-SSCP分析应用于对多结节HCC的克隆起源鉴别研究中. 近年来有学者将mtDNA D-Loop区的突变类型分析应用于区分HCC的起源问题[7]. 因此在我们的近期研究中, 将mtDNA D-Loop区突变谱类型分析应用于多结节HCC各癌结节克隆起源的鉴别. 本研究联合运用免疫组织化学分析、PCR-SSCP分析结合基因测序、线粒体DNA (mtDNA)D-Loop区序列分析方法等多种技术手段, 对多结节HCC组织中多指标在各癌结节间的表达差异进行筛查, 以期利用多指标、多技术手段之间的相互验证、相互补充, 更准确地对多结节HCC各癌结节的克隆起源是否相同进行判定. 结果显示, 实验组44例多结节HCC中判定为多中心性起源的为50%(22/44), 与Utsunomiya et al的报道接近[12], 再次证实了多中心性起源在HCC发生中的重要性. 理论上同一肿瘤来源的组织有着一致的基因序列, 本研究对照组Ⅰ的16例单结节HCC均判断为IM, 吻合性良好. 而HCC发生门静脉癌栓转移, 是HCC肝内转移的最直接证据, 应与原发癌灶具有同一细胞克隆来源, 也即有相同的基因序列, 本研究对照组Ⅱ中4例伴有癌栓的HCC均判断为IM. 提示我们的实验方法准确性高.
本组病例结合各项临床病理参数进行分析后发现: HBeAg、肿瘤分布(位置)、肝硬化、门静脉及镜下癌栓、主瘤的病理分化程度(Edmondson病理分级)等在MO组与IM组间存在显著性统计学差异, 提示上述临床病理参数是区分多结节性HCC细胞克隆起源的重要因素. 直径较小, 并伴高分化病理分级的HCC常被认为未发生转移, 有较好的预后[13]. 病毒性肝硬化是公认的致HCC因素, 是发生HCC的超高危险因素, 一旦发生"癌变"即说明已经进入了"高致癌状态", 因此在"致癌土壤"上同时发生多个"肿瘤"是可能的, 是MO发生的原因之一[14]. 本研究结果支持上述观点.
HBeAg是一种可溶性蛋白, 他与DNAP和HBV DNA密切相关, 是HBV活动性复制和有传染性的重要标志. HBeAg持续阳性表明肝细胞损害较重, 研究表明血清HBeAg阳性也是HCC复发的独立风险因素和预后不良指标[15]. 本组资料显示, HBeAg在区分MO和IM时有显著性差异, 提示活动性HBV是发生MO的重要因素. 主瘤病理分级较高时, HCC具有较高的侵袭性和转移性, 因此发生IM的可能性较大[12]. 本组IM组低分化病例占40.91%, 而MO组为9.09%. 高、中分化与低分化存在显著性差异, 提示主瘤为低分化HCC时发生的多结节为IM可能性大. Nakano et al[16]报道, 在多结节发生的HCC中, 手术切除后, 多中心性起源的HCC比单中心性起源的生存率高, 预后也较好. Yasui et al[3]报道, 同时性MO在手术切除后, 3年生存率为70%, 3年无瘤生存率为39%, 明显优于IM. 在对本组37例多结节HCC进行随访统计分析后, 发现多中心性组的平均复发时间及生存时间明显长于单中心性组. 在多因素分析中, IM/MO亦是无瘤生存时间和生存时间的独立影响因素. 说明MO的预后较IM的为好. 此结论为我们手术治疗多结节性HCC提供了理论依据, 多中心性多结节HCC实际上是第一原发癌存在的同时还存在着另一个不同的癌灶, 即第二原发癌, 对于多中心性多结节HCC行手术切除只是增加了手术的难度, 手术时并无潜在性的转移病灶, 一个癌灶从发生到形成需要一个相当长的时间, 因而术后复发的时间较晚, 手术疗效好.
总之, 我们认为联合检测多结节HCC组织中P53、AFP蛋白, P53 exon7、Bcl-10基因及线粒体DNA D-Loop区序列在各癌结节间的表达差异, 有助于鉴别其细胞克隆来源. 多中心性来源多结节HCC疗效及预后较好, 对其应加强术前护肝等治疗, 以争取手术切除机会, 提高总的治疗效果.
肝细胞癌(HCC)是世界范围内常见的恶性肿瘤. HCC中, 多结节者占12%-19%. 多结节肝癌的来源既有单一原发肿瘤的肝内转移, 即单中心性发生(IM), 又有各个结节单独存在的多中心性发生. HCC的病死率在全世界所有癌症中占第3位, 是我国第2位癌症死亡原因. 目前对IM和MO的分组尚缺乏一个统一、公认的金标准.
肖恩华, 教授, 中南大学湘雅二医院放射教研室; 丁惠国, 主任医师, 首都医科大学附属北京佑安医院肝病消化科; 范学工, 教授, 南方医科大学南方医院消化内科研究所
Nakano et al报道, 在多结节发生的HCC中, 手术切除后, 多中心性起源的HCC比单中心性起源的生存率高, 预后也较好. Yasui et al报道, 同时性MO在手术切除后, 3年生存率为70%, 3年无瘤生存率为39%, 明显优于IM.
本研究联合运用免疫组织化学分析、PCR-SSCP分析结合基因测序、线粒体DNA (mtDNA)D-Loop区序列分析方法等多种技术手段, 对多结节HCC组织中多指标在各癌结节间的表达差异进行筛查, 以期利用多指标、多技术手段之间的相互验证、相互补充, 更准确地对多结节HCC各癌结节的克隆起源是否相同进行判定.
本研究联合检测多结节HCC组织中P53、AFP蛋白, P53 exon7、Bcl-10基因及线粒体DNA D-Loop区序列在各癌结节间的表达差异, 有助于鉴别其细胞克隆来源. 多中心性来源多结节HCC疗效及预后较好, 对其应加强术前护肝等治疗, 以争取手术切除机会, 提高总的治疗效果.
本研究采用多指标多技术手段联合分析多结节肝细胞癌, 发现多中心性来源多结节肝癌疗效及预后较好, 具有理论价值.
编辑: 李军亮 电编:何基才
| 1. | Okuda K, Peters RL, Simson IW. Gross anatomic features of hepatocellular carcinoma from three disparate geographic areas. Proposal of new classification. Cancer. 1984;54:2165-2173. [PubMed] |
| 2. | Yamamoto T, Kajino K, Kudo M, Sasaki Y, Arakawa Y, Hino O. Determination of the clonal origin of multiple human hepatocellular carcinomas by cloning and polymerase chain reaction of the integrated hepatitis B virus DNA. Hepatology. 1999;29:1446-1452. [PubMed] |
| 3. | Yasui M, Harada A, Nonami T, Takeuchi Y, Taniguchi K, Nakao A, Takagi H. Potentially multicentric hepatocellular carcinoma: clinicopathologic characteristics and postoperative prognosis. World J Surg. 1997;21:860-864; discussion 864-865. [PubMed] |
| 5. | Agui T, McConkey DJ, Tanigawa N. Comparative study of various biological parameters, including expression of survivin, between primary and metastatic human colonic adenocarcinomas. Anticancer Res. 2002;22:1769-1776. [PubMed] |
| 6. | 彭 涛, 黎 乐群, 林 进令, 巫 山, 陆 云飞, 肖 强, 曾 健, 廖 清华, 梁 水庭. 对非同位素PCR-SSCP检测基因突变方法的探讨. 广西医科大学学报. 1998;15:31-34. |
| 7. | Nomoto S, Yamashita K, Koshikawa K, Nakao A, Sidransky D. Mitochondrial D-loop mutations as clonal markers in multicentric hepatocellular carcinoma and plasma. Clin Cancer Res. 2002;8:481-487. [PubMed] |
| 9. | Calabrese P, Tavaré S, Shibata D. Pretumor progression: clonal evolution of human stem cell populations. Am J Pathol. 2004;164:1337-1346. [PubMed] |
| 10. | Parkin DM, Bray F, Ferlay J, Pisani P. Estimating the world cancer burden: Globocan 2000. Int J Cancer. 2001;94:153-156. [PubMed] |
| 11. | Cheng J, Leng X, Cai S, Cao Z, Cao G, Peng J, Wang S, Du R. bcl 10 gene mutation in hepatocellular carcinoma. Chin Med J (Engl). 2001;114:747-751. [PubMed] |
| 12. | Utsunomiya I. Pathological study on multicentric occurrence of hepatocellular carcinoma. Kurume Med J. 2005;52:133-138. [PubMed] |
| 13. | Ariizumi S, Takasaki K, Yamamoto M, Ohtsubo T, Katsuragawa H, Katagiri S. Histopathologic differentiation of the main nodule determines outcome after hepatic resection for synchronous multicentric hepatocellular carcinomas. Hepatogastroenterology. 2004;51:500-504. [PubMed] |
| 14. | Ikeda K, Arase Y, Kobayashi M, Saitoh S, Someya T, Hosaka T, Suzuki Y, Suzuki F, Tsubota A, Akuta N. Significance of multicentric cancer recurrence after potentially curative ablation of hepatocellular carcinoma: a longterm cohort study of 892 patients with viral cirrhosis. J Gastroenterol. 2003;38:865-876. [PubMed] |
| 15. | Sun HC, Zhang W, Qin LX, Zhang BH, Ye QH, Wang L, Ren N, Zhuang PY, Zhu XD, Fan J. Positive serum hepatitis B e antigen is associated with higher risk of early recurrence and poorer survival in patients after curative resection of hepatitis B-related hepatocellular carcinoma. J Hepatol. 2007;47:684-690. [PubMed] |
| 16. | Nakano S, Haratake J, Okamoto K, Takeda S. Investigation of resected multinodular hepatocellular carcinoma: assessment of unicentric or multicentric genesis from histological and prognostic viewpoint. Am J Gastroenterol. 1994;89:189-193. [PubMed] |