修回日期: 2008-10-17
接受日期: 2008-11-03
在线出版日期: 2008-12-18
目的: 应用多层螺旋CT探讨急性胰腺炎(acute pancreatitis, AP)患者胰腺CT灌注的变化以及CT灌注参数与急性胰腺炎临床常用病情指标的关系, 以探讨CT灌注成像在急性胰腺炎中的临床应用价值.
方法: 2006-08/2008-01急性胰腺炎患者82例, 入院后2-3 d采用德国Siemens somatom Sensation 64层螺旋CT进行动态增强扫描, 其中5例因患者移动等致胰腺CT灌注成像失败. 30例对照组, 其中3例健康志愿者, 27例因其他疾病行腹部CT检查患者. 利用螺旋CT自带软件PCT进行处理得到灌注参数: BF(血流量)、BV(血容量)、TTP(峰值时间)、PS(表面通透性)等.
结果: 急性胰腺炎组BF、BV较正常对照组相比下降明显(110.57±60.04 vs 133.55±25.70, 156.68±65.11 vs 193.78±27.01, 均P<0.05), TTP、PS变化无统计学意义. 重型急性胰腺炎与轻型急性胰腺炎相比, 住院时间延长(11.51±8.46 d vs 20.91±8.40 d, P<0.05), 而腹痛缓解时间离散度大, 虽有延长趋势, 但无统计学意义. 急性胰腺炎CT灌注参数BF、BV与腹痛缓解时间、住院总时间、局部并发症间存在相关关系(P<0.05).
结论: 急性胰腺炎患者胰腺血流灌注降低, 灌注参数BV、BF与AP临床常用病情指标存在相关关系, CT灌注成像在AP病情评估中具有临床应用价值.
引文著录: 王芳军, 陈卫昌, 郭亮, 方向明. 急性胰腺炎多层螺旋CT灌注成像的应用价值. 世界华人消化杂志 2008; 16(35): 3958-3962
Revised: October 17, 2008
Accepted: November 3, 2008
Published online: December 18, 2008
AIM: To examine the blood perfusion characteristics of acute pancreatitis (AP) using multisection dynamic CT, and to detect relationship between perfusion parameterss and severity indicators in acute pancreatitis.
METHODS: A total of 112 cases (30 cases with normal pancreas and 82 AP patients) were examined for pancreatic perfusion from August in 2006 to January in 2008. These datas were processed on a SIEMENS workstation using PCT software package, and the mean BF, BV, TTP, PS were measured and statistically analyzed in 112 patients.
RESULTS: BF and BV had a significant decrease between acute pancreatitis group and normal control group (110.57 ± 60.04 vs 133.55 ± 25.70, 156.68 ± 65.11 vs 193.78 ± 27.01, both P < 0.05), but TTP and PS showed no significant change. Compared with mild acute pancreatitis, severe pamcreatitis showed longer hospital stay (11.51 ± 8.46 d vs 20.91 ± 8.40 d, P < 0.05), longer but not significant time for easing abdominal pain. Acute pancreatitis CT perfusion parameters BF, BV were related to pain of time, total time of hospitalization, and local complications (P < 0.05).
CONCLUSION: Multisection Spiral CT (MSCT) perfusion imaging may reflect the features of pancreatic perfusion in acute pancreatitis. The BF and BV are markedly decreased in AP. The BF and BV are predictors for assessing acute pancreatitis patients.
- Citation: Wang FJ, Cheng WC, Guo L, Fang XM. Multisection spiral CT perfusion for patients with acute pancreatitis. Shijie Huaren Xiaohua Zazhi 2008; 16(35): 3958-3962
- URL: https://www.wjgnet.com/1009-3079/full/v16/i35/3958.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v16.i35.3958
急性胰腺炎(acute pancreatitis, AP)是消化内科临床常见急腹症之一, 微循环障碍在急性胰腺炎发病、发展中起重要作用[1], AP临床症状轻重不一, 病因复杂, 病情变化快, 轻重型预后差异大, 对AP病情严重程度的及时、准确评估显得非常重要. 目前尚无理想的单一急性胰腺炎病情严重程度的评估指标. CT灌注成像是可获得器官灌注绝对值的新型功能成像技术, 在肝脏、肿瘤、脑的血流灌注应用日趋成熟, 但胰腺的CT血流灌注研究较少, 急性胰腺炎的CT血流灌注成像研究刚起步, 急性胰腺炎的CT灌注成像报道较少[2-6], 胰腺CT灌注参数与AP临床常用病情指标关系研究未见报道. 本研究应用64层螺旋CT观察AP患者胰腺CT灌注变化特征及灌注参数与AP临床常用病情指标的关系, 以研究CT灌注成像在急性胰腺炎中的临床应用价值.
2006-08/2008-01急性胰腺炎患者82例, 诊断均符合中国急性胰腺炎诊治指南[7], 入院后2-3 d行多层螺旋CT(MSCT)胰腺灌注成像, 其中5例因患者移动等致胰腺CT灌注成像失败. 77例CT灌注成像成功的急性胰腺炎中, 男43例, 女34例. 30例对照组, 其中3例健康志愿者, 27例因其他疾病行腹部CT检查患者. 收集资料包括: (1) 患者年龄、性别、急性胰腺炎病因. (2)患者腹痛缓解时间(入院至腹痛缓解时间)、局部并发症(胰腺脓肿、假性囊肿)、全身并发症(器官衰竭[8]、感染)、住院总时间.
入院后2-3 d, 采用德国Siemens somatom Sensation 64层螺旋CT进行动态增强扫描. 患者仰卧位, 先常规腹CT平扫: 层厚5 mm, 层间距5 mm, 螺距为1. 然后选定胰腺显示最完整层面作为灌注扫描层面, 总灌注扫描厚度28.8 mm. 选择BODY PCT模式. 层厚2.4 mm, 管电压100 kV, 管电流120 mA. 对比剂欧乃派克(300 g/L)100 mL, Irich missouri高压自动注射器自动注射, 注射速率为5 mL/s, 注射50 mL. 延迟6 s开始扫描, 扫描开始前要求患者深吸气后屏住呼吸, 年纪大者尽可能长时间屏气, 达不到30 s者平静呼吸. 每1 s扫描1次, 共扫描30 s. 灌注扫描后再注射造影剂50 mL完成常规增强扫描. 在Siemens somatom Sensation 64层螺旋CT工作站上利用Siemens somatom Sensation型64层螺旋CT自带软件PCT对扫描传入的数据进行处理. CT灌注图像由2名放射科医师独立读片.
统计学处理 应用SPSS13.0统计学软件进行数据分析, 结果以mean±SD表示, 急性胰腺炎组和对照组之间的胰腺灌注各参数值分别进行方差分析, 各CT灌注参数与临床指标的相关性采用Spearman等级相关分析, P<0.05为有统计学意义.
77例CT灌注成功的急性胰腺炎中, 平均年龄51.38±15.25岁, 胆源性63例, 高血脂6例, 酒精性1例, 7例原因不明. 按中国急性胰腺炎诊治指南[7]分为: 轻型急性胰腺炎组(MAP)54例, 重型急性胰腺炎组(SAP)23例. 14例出现假性囊肿, 12例出现呼吸衰竭, 平均住院时间14.58(1-59) d, 其中SAP平均住院时间20.91±8.40 d, MAP平均住院时间11.51±8.46 d, SAP平均腹痛缓解时间78.96±72.73 h, MAP平均腹痛缓解时间67.11±66.06 h. 所有病例均经内科治疗痊愈出院, 无1例死亡.
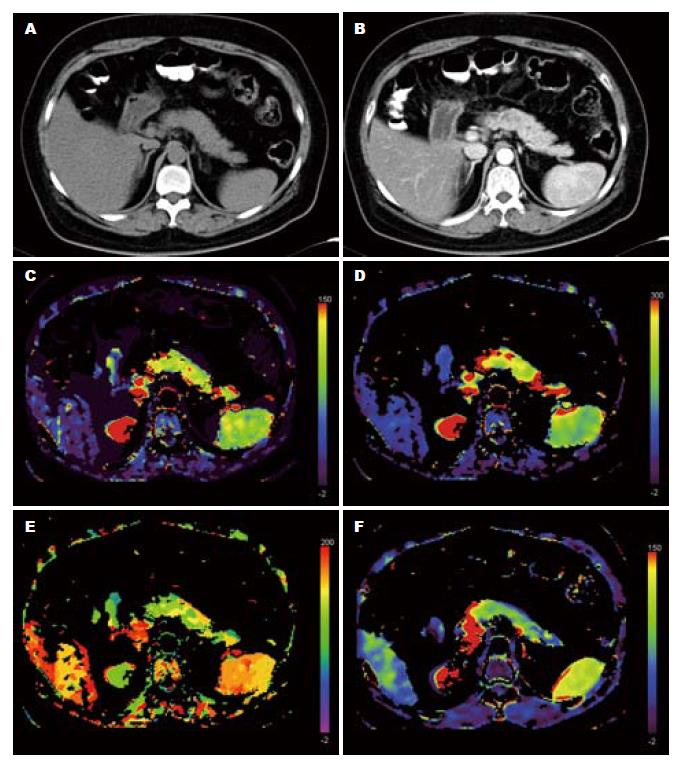
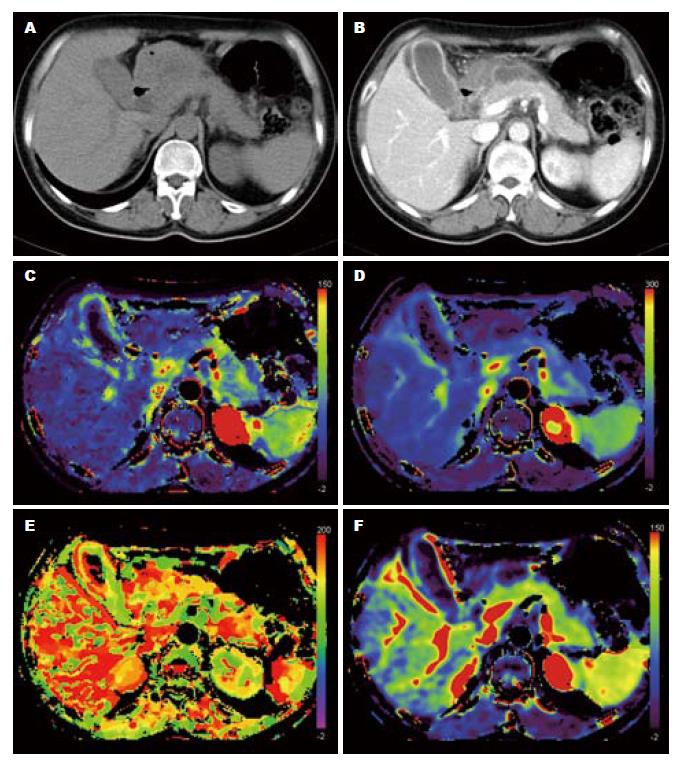
由图1所示, 对照组胰腺边界清楚, 强化均匀, 各灌注图示胰头、胰体、胰尾部血流灌注丰富、均匀; 由图2所示, 急性胰腺炎组, 平扫及增强示胰腺头颈部液体积聚, 各血流量(blood flow, BF)、血容量(blood volume, BV)图示灌注降低, 表面通透性(permeability surface, PS)有增高趋势. 急性胰腺炎组与对照组相比, AP患者BF、BV下降(P<0.05). 对比剂峰值时间(time to peak, TTP)、PS与对照组相比差异无统计学意义(表1, 图2).
重型急性胰腺炎与轻型急性胰腺炎相比, 住院时间延长(P<0.05), 而腹痛缓解时间离散度大, 虽有延长趋势, 但无统计学意义(P>0.05, 表2). 急性胰腺炎CT灌注参数BF、BV与腹痛缓解时间、住院总时间、局部并发症间存在相关关系(P<0.05), TTP、PS与腹痛缓解时间、住院总时间、局部并发症间无相关关系(P>0.05, 表3).
AP是消化内科临床常见急腹症之一, 是胰酶消化自身胰腺及其周围组织所引起的化学性炎症. 急性胰腺炎的总死亡率约5%, 间质性胰腺炎为3%, 坏死性胰腺炎为17%, 多系统器官衰竭者为47%(28%-69%)[8].
目前对其发病机制尚未完全清楚, 大量的实验研究证实, 在AP的病理生理过程中, 突出存在以胰腺缺血为主的胰腺微循环障碍. 自20世纪90年代以来, 有关AP与胰腺微循环之间关系的研究逐渐增多, 特别是胰腺微循环障碍在SAP发病中的作用越来越受到重视. 目前尚无理想的直观显示胰腺微循环状况的方法.
准确评估AP病情严重度及判断预后是摆在临床医师面前的一大难题. 根据临床表现判断胰腺炎严重度的准确性很差. 腹部压痛、腹胀、呼吸窘迫、腹部包块等表现在急性胰腺炎患者中表现差异太大, 经常是严重病例并不一定有这些表现. Grey-Turner's和Cullen's[9]特异性强, 出现这种表现几乎均为重型, 但他们仅存在于1%-3%的病例, 而且一般出现于起病48 h之后[10]. 临床常用的急性胰腺炎病情评估标准有APACHE(acute physiology and chronic health evaluation, APACHE)、CT严重指数(CT Severity Index, CTSI)、Ranson标准、C-反应蛋白[11-13]等在AP的病情评估各有其独特作用, 但目前尚无理想的单一急性胰腺炎病情严重程度的评估指标.
CT灌注成像是在静脉团注对比剂后对选定层面进行同层动态扫描, 以获得该层面内每一像素的时间一密度曲线(timedensity curve, TDC), 根据该曲线利用不同的数学模型计算出各种灌注参数, 一般常用的有BF、BV、对比剂的平均通过时间(mean transit time, MTT)、TTP和PS等参数, 并可通过色阶赋值形成灌注影像, 以此来了解器官及病变的血流灌注特点. CT灌注成像技术自20世纪80年代首次运用以来[14], 诸多学者对人体各大器官的CT血流灌注进行了大量研究. 尤其是脑部疾病、肝脏疾病及肿瘤的CT灌注成像研究较为成熟. Siemens公司64层螺旋CT扫描速度快、灌注覆盖层范围广(28.8 mm), 基本覆盖全部胰腺, 利于胰腺不同部位灌注情况观察, 采用容积扫描, 可进行随意重建, 一般2.4 mm/12层和7.2 mm/4层. 后处理软件可以有选择地删除运动伪影较大的图像而不影响计算的结果, 且具有二维, 三维校正功能, 以降低移动影响, 最大限度提高计算准确性.
目前国内外胰腺CT灌注的临床研究还较少, 本研究对77例AP行胰腺CT灌注, 结果提示AP患者CT灌注下降, 以BF、BV明显(P<0.05), 测得AP患者BF为110.57±60.04 mL/(100 mL·min), 与王琦 et al[3]及王欣 et al[4]的结果相似, 较Bize et al[5]的结果高. BV为156.68±65.11 mL/L与王欣 et al[4]的结果相似但较Bize et al[5]为低. 考虑可能与所用仪器、处理软件及病例组中急性胰腺炎病情严重程度不同等有关.
本研究显示BF、BV与AP患者住院时间、局部并发症相关、腹痛缓解时间(P<0.05). PS、TTP与AP病情评估指标无明显相关性(P>0.05). 提示CT灌注可用于急性胰腺炎患者的病情严重度评估, 灌注参数BF、BV有望成为急性胰腺炎病情严重度评估新的客观指标.
总之, CT灌注成像技术作为一种能获得组织灌注绝对值的方法, 能有效显示AP患者胰腺灌注变化特点, 且BF、BV与临床常用AP病情评估指标住院时间、局部并发症存在相关性, 表明CT灌注成像技术可用于AP患者病情严重程度评估, 检测BF、BV有助于急性胰腺炎病情严重度的评估, 具有良好的临床应用前景.
急性胰腺炎(AP)是消化内科临床常见急腹症之一, 微循环障碍在急性胰腺炎发病、发展中起重要作用. AP临床症状轻重不一, 病因复杂, 病情变化快, 轻重型预后差异大, 对AP病情严重程度的及时、准确评估显得非常重要.
程英升, 主任医师, 上海交通大学附属第六人民医院放射科、上海交通大学影像医学研究所
CT灌注成像是可获得器官灌注绝对值的新型功能成像技术, 在肝脏、肿瘤、脑的血流灌注应用日趋成熟, 但胰腺的CT血流灌注研究较少.
CT灌注可用于急性胰腺炎患者的病情严重度评估, 灌注参数BF、BV有望成为急性胰腺炎病情严重度评估新的客观指标.
本研究设计合理、方法科学、结论可靠, 是一篇好的临床研究论文.
编辑: 史景红 电编: 何基才
| 1. | Banerjee AK, Steele RJ. Current views on the pathophysiology of acute biliary pancreatitis. Gut. 1995;36:803-805. [PubMed] [DOI] |
| 2. | Tsuji Y, Yamamoto H, Yazumi S, Watanabe Y, Matsueda K, Yamamoto H, Chiba T. Perfusion computerized tomography can predict pancreatic necrosis in early stages of severe acute pancreatitis. Clin Gastroenterol Hepatol. 2007;5:1484-1492. [PubMed] [DOI] |
| 5. | Bize PE, Platon A, Becker CD, Poletti PA. Perfusion measurement in acute pancreatitis using dynamic perfusion MDCT. AJR Am J Roentgenol. 2006;186:114-118. [PubMed] [DOI] |
| 8. | Banks PA, Freeman ML. Practice guidelines in acute pancreatitis. Am J Gastroenterol. 2006;101:2379-2400. [PubMed] [DOI] |
| 9. | Brisinda G, Maria G, Ferrante A, Civello IM. Evaluation of prognostic factors in patients with acute pancreatitis. Hepatogastroenterology. 1999;46:1990-1997. [PubMed] |
| 10. | Malfertheiner P, Kemmer TP. Clinical picture and diagnosis of acute pancreatitis. Hepatogastroenterology. 1991;38:97-100. [PubMed] |
| 11. | Leung TK, Lee CM, Lin SY, Chen HC, Wang HJ, Shen LK, Chen YY. Balthazar computed tomography severity index is superior to Ranson criteria and APACHE II scoring system in predicting acute pancreatitis outcome. World J Gastroenterol. 2005;11:6049-6052. [PubMed] |
| 12. | Chatzicostas C, Roussomoustakaki M, Vardas E, Romanos J, Kouroumalis EA. Balthazar computed tomography severity index is superior to Ranson criteria and APACHE II and III scoring systems in predicting acute pancreatitis outcome. J Clin Gastroenterol. 2003;36:253-260. [PubMed] [DOI] |
| 13. | Dervenis C, Johnson CD, Bassi C, Bradley E, Imrie CW, McMahon MJ, Modlin I. Diagnosis, objective assessment of severity, and management of acute pancreatitis. Santorini consensus conference. Int J Pancreatol. 1999;25:195-210. [PubMed] |