修回日期: 2007-09-30
接受日期: 2007-09-28
在线出版日期: 2007-11-28
目的: 探讨不同肝叶选取和切肝方法对小体积肝移植术后生存率的影响, 以建立理想的成功率高的大鼠30%小体积肝移植模型.
方法: 采用以Kamada的"二袖套法"非动脉化大鼠原位肝移植模型为基础, 建立大鼠30%小体积肝移植模型. 实验分为3组: Ⅰ组: 中叶供肝的30%小体积肝移植组(n = 28); Ⅱ组: 右中叶和右叶供肝的30%小体积肝移植组(n = 15); Ⅲ组: 改进切肝方法的30%中叶供肝小肝移植组(n = 36). 观察3组术后并发症和7 d生存率.
结果: Ⅱ组切肝时间和术后肝后下腔静脉狭窄的发生率明显低于Ⅰ组(11±3 min vs 13±2 min, P = 0.0305; 0/15 vs 8/28, P = 0.036), 但胆漏的发生率高于Ⅰ组(4/15 vs 0/28, P = 0.011). Ⅲ组肝后下腔静脉狭窄的发生率明显低于Ⅰ组(1/36 vs 8/28, P = 0.008), 其他并发症发生率各组间无明显差别. 术后7 d生存率Ⅰ(33%)、Ⅱ(50%)、Ⅲ(60%)组间无统计学差别.
结论: 采用中叶供肝、改进切肝技术可以建立具有更稳定的大鼠30%小体积肝移植模型.
引文著录: 姚爱华, 浦立勇, 李相成, 姜超, 马跃峰, 刘现忠, 仲跻魏, 王学浩. 大鼠30%小体积肝移植模型三种切肝方法的比较. 世界华人消化杂志 2007; 15(33): 3479-3483
Revised: September 30, 2007
Accepted: September 28, 2007
Published online: November 28, 2007
AIM: To explore an effective and viable way to establish a 30% small-for-size liver transplantation model in rats.
METHODS: Animals were divided into the following groups: groupⅠ(n = 28), 30% liver transplantation using a median lobe graft; group Ⅱ(n = 15), 30% liver transplantation using right lobe and right median lobe graft; and group Ⅲ (n = 36), 30% liver transplantation using a median lobe graft, with an improved technique of lobe resection. Male Lewis rats were used as donors and recipients, and the grafts were implanted according to Kamada's two-cuff method. Seven-day survival and technical complications, including bleeding, IVC or portal vein stricture, and bile leakage, were compared between the groups.
RESULTS: Compared to groupⅠ, the time for liver lobe reduction in group Ⅱ (11 ± 3 min vs 13 ± 2 min, P = 0.0305) was shorter, with fewer IVC strictures (0/15 vs 8/28, P = 0.036), but more bile leakages (4/15 vs 0/28, P = 0.011 ). After improvement of the lobe resection method, the incidence of IVC strictures was significantly decreased when comparing group Ⅲ with groupⅠ(1/36 vs 8/28, P < 0.01). Other complications showed no significant difference. There were no significant differences in the 7-d survival rate between the three groups (groupⅠ, 33%, 5/15; group Ⅱ, 50%, 6/12; and group Ⅲ, 60%, 9/15), although group Ⅲ had more survivors at 7 d after liver transplantation.
CONCLUSION: With improved method of lobe resection, a more effective and viable 30% small-for-size rat liver transplantation model with a median lobe graft can be established.
- Citation: Yao AH, Pu LY, Li XC, Jiang C, Ma YF, Liu XZ, Zhong JW, Wang XH. Different methods of liver lobe resection for a rat model of 30% small-for-size liver transplantation. Shijie Huaren Xiaohua Zazhi 2007; 15(33): 3479-3483
- URL: https://www.wjgnet.com/1009-3079/full/v15/i33/3479.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v15.i33.3479
随着活体肝移植特别是成人间活体肝移植开展的越来越多, 小体积肝移植的概念也愈来愈被人们认识和重视[1-3]. 与全肝移植相比, 小体积肝移植后的死亡率和并发症的发生率高[4]. 目前认为, 有关移植物损伤的机制, 除了移植物体积过小、肝细胞数量不足, 导致不能满足机体代谢和合成的需要外, 移植物的缺血再灌注损伤、冷保存损伤和门静脉高灌注也是小肝移植物损伤的重要原因[5-7]. 但其确切的分子机制, 目前尚不清楚. 建立与临床上情况相似的小体积肝移植动物模型是开展上述研究的基础. 大鼠小体积肝移植模型是目前实验研究中应用最多的动物模型. 但是目前报道的大鼠小体积肝移植术后生存率较低[5,8], 外科技术, 特别是供肝切肝方法, 是很重要的原因之一. 我们采用以Kamada et al[9]的"二袖套法"非动脉化大鼠原位肝移植模型为基础的"二袖套法"非动脉化大鼠原位肝移植模型为基础, 以梁廷波 et al[10]的体内法切取供肝, 在对大鼠肝脏解剖深入研究的基础上, 进一步改进技术, 探讨了不同肝叶选取和切肝方法对小体积肝移植术后生存率的影响, 建立了更为稳定可靠的大鼠小体积肝移植模型.
供、受体采用雄性Lewis大鼠8-14 wk龄, 体质量230-380 g, 购于北京维通利华实验动物有限公司, 饲养于江苏省实验动物中心清洁级实验室. 术前动物不禁水、食. 供体体质量低于受体10-30 g, 使供肝肝质量占受体全肝质量的30%左右. 显微手术器械一套, 自制血管套管(7F, 5F, 为动脉穿刺套管的外鞘制成, 套管体长2 mm, 柄长1.5-2 mm), 硬膜外导管制成胆管支架管(长5 mm, 外径0.7-1 mm). 手术为非显微镜下操作.
1.2.1 分组: Ⅰ组(n = 28): 中叶供肝的30%小体积肝移植组. 取大鼠供体体质量低于受体10-20 g. 切除尾叶、左叶、右叶和三角叶, 仅保留中叶作为供肝. Ⅱ组(n = 15): 右中叶和右叶供肝的30%小体积肝移植组. 取大鼠体质量相差20-30 g大鼠分别作为供、受体, 体质量轻者为供体. 切除尾叶、左叶、左中叶和三角叶, 以右中叶和右叶作为供肝. Ⅲ组(n = 36): 改进切肝方法的30%中叶供肝小肝移植组. 供受体和供肝选取同Ⅰ组, 但改进右叶的切肝方法. 观察3组供肝切取时间、术后断面出血、肝下下腔静脉狭窄, 供肝灌注情况、胆漏、7 d生存率、腹腔感染等.
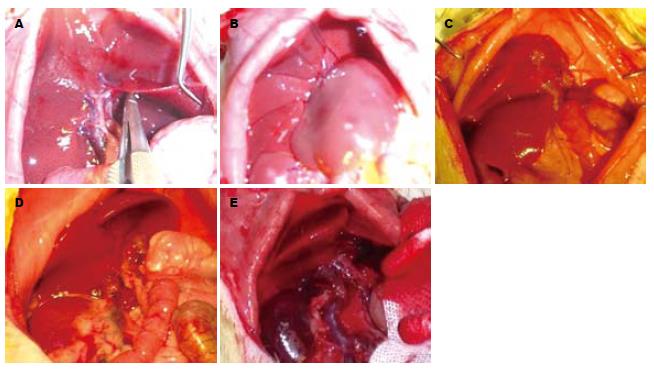
1.2.2 手术: 供体受体均乙醚开放吸入麻醉, 受体手术麻醉前15-30 min sc阿托品0.03 mg. 供体肝素化, 采用肝素50-100 U自腰静脉注入. (1)常规方法中叶供肝的30%小体积供肝切取. a. 尾叶: 以5-0丝线直接自最细的蒂部结扎切除即可. b. 左叶: 以7-0prolene线在缝扎左叶近基部3 mm处部分肝组织(图1A), 可见左叶右侧约1/3的肝脏发白(图1B). 在线结远端剪开部分发白肝组织作为结扎线的位置和沟槽, 左叶根部带线过沟槽打结, 切除结扎线远端肝组织. c. 三角叶的切除也是自根部直接结扎, 收紧结扎线时保证肝实质的切割, 只扎管道组织, 以免收紧结扎线后肝下下腔静脉的缩窄. d. 右叶切除: 先分离右叶的胆管(动脉伴行于胆管表面)和门静脉右支, 分别结扎切断, 带线从根部结扎, 收线方法与结扎三角叶相同. (2)右中叶和右叶供肝的30%小体积供肝切取. 尾叶和三角叶的切除同中叶供肝的30%小体积供肝切取, 左叶直接带线自根部结扎即可. 左中叶: 用边缝边切的方法, 自镰状韧带向右1 mm分3-4次缝扎切除左中叶. 若断面有渗血, 可行"8"字缝合止血(图1C). (3)改进切肝方法的30%中叶供肝切取. 尾叶和三角叶的切除与Ⅰ组相同. 左叶切除: 左叶右缘近基部3 mm处缝扎、远端剪开同Ⅰ组. 另外, 左叶根部的左侧以显微镊轻夹一3-4 mm长的压痕, 左叶根部带线过沟槽和压痕打结, 切除结扎线远端肝组织. 右叶切除: 分离切断右叶的门脉三联管结构同Ⅰ组. 以7-0无损伤线自右叶基底部、右叶和三角叶交界缘靠中上部缝扎一针, 以缝扎右叶的肝静脉, 远端剪开, 带线自根部结扎余下的右叶(图1D). 供肝的灌注用悬吊输液法行重力灌注, 灌注及保存均采用0-4℃林格液, 供肝的游离、修剪、套管安装、受体肝切除及供肝植入均同全肝移植[5].
统计学处理 数据用统计软件SPSS13.0软件进行统计学处理. 率的比较用Fisher精确检验, 切肝时间比较, 因方差不齐, 用Satterthwaite t'检验. 检验水准α = 0.05.
与中叶供肝组(Ⅰ组)相比, 右中+右叶供肝组(Ⅱ组)肝后下腔静脉狭窄(图1E)的发生率明显降低(P = 0.036, 表1), 切肝时间缩短(P = 0.0305), 但胆漏的发生率明显增加(P = 0.011), 其他并发症的发生率两组相比无明显差别. 7 d生存率Ⅲ组高于Ⅱ组, 但无统计学差别. 肝后下腔静脉狭窄的发生率在右叶切除技术改进组(Ⅲ组)明显下降(P = 0.008), 7 d生存率高于Ⅰ组, 但统计学未显示差别.
| 供肝构成 | n | 断面出血 | 肝后下腔静脉狭窄 | 相邻肝叶血供障碍 | 胆漏 | 感染 | 切肝时间 | 7 d生存率 | |
| Ⅰ组: 中叶 | 28 | 1 | 8 | 0 | 0 | 3 | 13±2 | 33%, 5/15 | |
| Ⅱ组: 右中+右叶 | 15 | 3 | 0a | 1 | 4a | 3 | 11±3a | 50%, 6/12 | |
| Ⅲ组: 中叶, 技术改进 | 36 | 2 | 1b | 0 | 0 | - | - | 60%, 9/15 | |
自1973年Lee et al[11]成功建立大鼠原位肝移植(rat orthotopic liver transplantation, ROLT)模型和1983年Kamada et al[9]首先报道采用"二袖套"法进行静脉系统重建以来, 经过数十年的发展, ROLT模型已成为肝移植基础研究运用最广泛的动物模型. 其他根据研究需要建立的各种术式的肝移植模型几乎都是以此为基础的改进[12-13]. 随着活体肝移植的开展, 各种不同体积大鼠肝移植模型亦因研究需要而产生. 部分肝移植物的类型按供肝质量与受体的肝质量之比多取以下几种: 70%供肝: 切除左叶, 保留其余各叶作供肝[14]; 60%供肝: 以中叶、右叶和三角叶做供肝[15]; 50%供肝: 以肝右叶和肝中叶[9]
或以右中叶、右叶和三角叶为供肝[16]; 40%供肝: 取中叶即可[17]; 20%供肝: 右叶和三角叶供肝[18]; 和30%供肝[5]等. 一般认为, 50%体积以下的移植物为小体积肝移植物, 30%以下的为超小体积的肝移植物. 根据以往文献[5,19]和我们的实验结果, 30%体积的肝脏可以由中叶供肝、右中+右叶供肝或右叶+三角叶+尾叶作供肝.
我们曾分析了15只体质量为200-378 g的Lewis大鼠体质量、肝质量及各叶所占比例, 得出以下结论: (1)建立50%体积的小肝移植时, 取供受体体质量相等或供体稍轻于受体(10 g)左右; (2)30%体积的供肝若以中叶做为供肝, 受体比供体小15-20 g左右, 若以右中+右叶作供肝, 供体应比受体轻20-40 g.
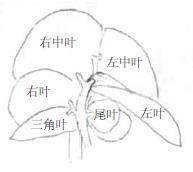
小体积供肝的(减体积)肝叶切除分为体内法和体外法两种, 前者即供体原位切除部分肝叶, 余下的肝叶冷灌注后, 切下作为供肝(原位减体积); 后者指先切下供体全肝, 在冷保存状态下离体肝叶切除(离体减体积). 梁廷波 et al[10]比较了两种供肝切去方法, 认为体内法便于操作, 术后并发症低, 存活率大大提高, 明显优于体外法. 我们在对大鼠解剖进一步深入研究的基础上, 也采用体内法切肝, 对小体积供肝切取手术技巧与细节处理作了探索与改进: (1)大鼠肝脏分为6个叶: 左叶、中叶、右叶、三角叶和2个尾叶, 其中中叶又分为左中叶和右中叶(图2). 大鼠门静脉分出左支、右支、中叶支和尾叶支, 右支进一步分支供应右叶和三角叶, 各胆管和肝动脉分支与门静脉支伴行. 中叶支进入右中叶; 左支进入左叶后, 在距基部约2-3 mm的左叶实质内分出中叶的左侧半(左中叶)门静脉支, 在左叶肝切除时如直接带线结扎左叶基部很容易扎闭中叶左侧半的血供; 且左叶的肝静脉较宽, 占据左叶基部的外侧2/3, 如果结扎左叶太靠近根部, 很容易造成左中叶的静脉回流受阻. 右叶基部较宽, 与三角叶及尾叶共同包绕肝后下腔静脉, 右叶的肝静脉于其根部的中部汇入下腔静脉, 且进入下腔静脉的部位比较表浅. 三角叶基部较宽. 尾叶基部窄细呈蒂状. (2)因为中叶根部在下腔静脉的前方和两侧包绕下腔静脉, 且左叶肝静脉多与左中叶的肝静脉合并后汇入下腔静脉, 故中叶切除较切其他叶费时、容易造成下腔静脉的狭窄, 且残留失活肝组织多. 因此一般较少采用右叶+三角叶+尾叶作供肝. 与中叶作供肝相比, 用右中+右叶作供肝的好处是: 左叶切除省时省力, 直接结扎即可; 不需要切右叶, 因而省去了分离结扎右肝的门脉三联结构; 只要尾叶结扎不是太靠近根部, 不存在肝后下腔缩窄的问题. 但是, 因为左中叶切除后存在大的断面, 增加了胆漏、腹腔感染的发生率, 作为动物模型, 可能会影响实验结果的可比性. 要克服这些缺点, 需要进一步改进技术. 中叶做供肝的缺点是切除左叶和右叶比较麻烦, 方法不当, 容易造成邻近肝叶的血供障碍和肝后下腔静脉缩窄; 但好处有: 为完整肝叶, 无大的残肝断面, 不会形成胆漏.
我们在改进切肝技巧后, 获得了较为理想的30%小体积供肝. 我们的经验是: (1)左叶切除: 大鼠门静脉左支进入左叶后, 在距基部约2-3 mm的左叶实质内分出中叶的左侧半(左中叶)门静脉支, 故直接带线结扎左叶基部很容易扎闭中叶左侧半的血供. 我们的做法是, 以7-0 prolene线在缝扎左叶近基部3 mm处部分肝组织(图2)(保留经左叶走向中叶外侧半的门静脉支), 可见左叶右侧约1/3的肝脏发白. 在线结远端剪开部分发白肝组织作为结扎线的位置和沟槽, 左叶根部的左侧以显微镊轻夹一3-4 mm长的压痕(部分肝实质碎裂, 但不致引起大的出血), 左叶根部带线过沟槽和压痕打结, 打结时缓缓用力, 并以棉签轻压左叶根部, 以免结扎线滑向根部影响中叶左侧半的静脉回流. 此法不会影响中叶血供, 稳妥可靠, 不出血. (2)右叶切除: 先分离右叶的胆管(动脉伴行于胆管表面)和门静脉右支, 分别结扎切断, 可见右叶和肝后下腔稍事分离. 如不先分离切断右叶的门脉三联结构, 直接带线结扎, 结蒂组织结束包绕肝后下腔静脉, 可造成该处下腔静脉的狭窄. 以7-0无损伤线自右叶基底部、右叶和三角叶交界缘靠中上缝扎一针, 以缝扎右叶的肝静脉, 远端剪开, 带线自根部结扎余下的右叶, 断面若渗血可缝扎止血. 采用分步缝扎法可以有效防止直接带线结扎造成的下腔静脉的狭窄或结扎线远离根部使残留失活肝组织过多的情况.
总之, 大鼠30%小体积肝移植有数种不同的肝叶选取方法, 经过一定的技术训练和切肝方法的改进均可以建立稳定的模型. 我们总结前人经验, 进一步改进切肝方法, 并注重一些手术细节的处理, 建立了更稳定可靠的大鼠小体积肝移植模型.
大鼠小体积肝移植模型是活体肝移植实验研究的常用模型, 但目前术后存活率较低, 供肝的切肝技术是术后死亡的重要原因之一.
本文作者在对大鼠肝脏解剖深入研究的基础上, 进一步改进切肝技术, 建立了更理想可靠的大鼠30%小体积肝移植模型,具有较强的实用性和指导价值. 可以减少后来研究者摸索的艰辛.
本文研究具有一定的创新性和科学意义, 实验分组明确, 方法可行, 采用的统计学方法准确, 论述清楚, 结果可信, 有一定参考价值.
编辑: 李军亮 电编:马文华
| 1. | Lee HH, Joh JW, Lee KW, Kim SJ, Lee DS, Park JH, Choi SH, Heo JS, Hyon WS, Kwak MS. Small-for-size graft in adult living-donor liver transplantation. Transplant Proc. 2004;36:2274-2276. [PubMed] |
| 2. | Moon DB, Lee SG. Adult-to-adult living donor liver transplantation at the Asan Medical Center. Yonsei Med J. 2004;45:1162-1168. [PubMed] |
| 3. | Shimada M, Ijichi H, Yonemura Y, Harada N, Shiotani S, Ninomiya M, Yoshizumi T, Soejima Y, Suehiro T, Maehara Y. Is graft size a major risk factor in living-donor adult liver transplantation? Transpl Int. 2004;17:310-316. [PubMed] |
| 4. | Sugawara Y, Makuuchi M. Small-for-size graft problems in adult-to-adult living-donor liver transplantation. Transplantation. 2003;75:S20-22. [PubMed] |
| 5. | Man K, Lo CM, Ng IO, Wong YC, Qin LF, Fan ST, Wong J. Liver transplantation in rats using small-for-size grafts: a study of hemodynamic and morphological changes. Arch Surg. 2001;136:280-285. [PubMed] |
| 6. | Nakatsuka H, Sato Y, Yamamoto S, Hirano K, Kobayashi T, Takeishi T, Hatakeyama K. Analysis of liver injury following adult small-for-size grafts in liver transplantation. Transplant Proc. 2003;35:80-81. [PubMed] |
| 7. | Tanaka K, Ogura Y. "Small-for-size graft" and "small-for-size syndrome" in living donor liver transplantation. Yonsei Med J. 2004;45:1089-1094. [PubMed] |
| 8. | Guo L, Haga S, Enosawa S, Naruse K, Harihara Y, Sugawara Y, Irani K, Makuuchi M, Ozaki M. Improved hepatic regeneration with reduced injury by redox factor-1 in a rat small-sized liver transplant model. Am J Transplant. 2004;4:879-887. [PubMed] |
| 9. | Kamada N, Calne RY. A surgical experience with five hundred thirty liver transplants in the rat. Surgery. 1983;93:64-69. [PubMed] |
| 11. | Lee S, Charters AC, Chandler JG, Orloff MJ. A technique for orthotopic liver transplantation in the rat. Transplantation. 1973;16:664-669. [PubMed] |
| 12. | Kashfi A, Mehrabi A, Pahlavan PS, Schemmer P, Gutt CN, Friess H, Gebhard MM, Schmidt J, Buchler MW, Kraus TW. A review of various techniques of orthotopic liver transplantation in the rat. Transplant Proc. 2005;37:185-188. [PubMed] |
| 13. | Spiegel HU, Palmes D. Surgical techniques of orthotopic rat liver transplantation. J Invest Surg. 1998;11:83-96. [PubMed] |
| 14. | Foss A, Zoucas E, Steinbauer F, Ding JW, Andersson R, Ahren B. Function of reduced-size liver transplant in the rat. Res Exp Med (Berl). 1997;197:91-99. [PubMed] |
| 15. | Franco-Gou R, Peralta C, Massip-Salcedo M, Xaus C, Serafin A, Rosello-Catafau J. Protection of reduced-size liver for transplantation. Am J Transplant. 2004;4:1408-1420. [PubMed] |
| 16. | Liang T, Xu S, Yu J, Shen K, Li D, Zheng S. Activation pattern of mitogen-activated protein kinases in early phase of different size liver isografts in rats. Liver Transpl. 2005;11:1527-1532. [PubMed] |
| 17. | Man K, Lee TK, Liang TB, Lo CM, Fung PC, Tsui SH, Li XL, Ng KT, Fan ST. FK 409 ameliorates small-for-size liver graft injury by attenuation of portal hypertension and down-regulation of Egr-1 pathway. Ann Surg. 2004;240:159-168. [PubMed] |
| 18. | Tanaka H, Hashizume K, Enosawa S, Suzuki S. Successful transplantation of a 20% partial liver graft in rats: a technical innovation. J Surg Res. 2003;110:409-412. [PubMed] |
| 19. | Xia R, Emond JC. Orthotopic partial liver transpla-ntation in the rat: a model of 70% hepatectomy and reduced size liver transplantation. Transplantation. 1993;56:1041-1043. [PubMed] |