修回日期: 2005-03-01
接受日期: 2005-03-10
在线出版日期: 2005-04-15
目的: 比较超声(US)、CT、MRI诊断肝硬化的异同, 并筛选不同影像学手段评价肝硬化的独立性预测指标.
方法: 慢性肝病并肝细胞癌患者142例, 以手术切除标本中非瘤部分进行病理肝纤维化分期及慢性肝炎、肝硬化的诊断. 每例患者分别进行US, CT, MRI检查并按常规拍片, 由3位影像医生各自独立、盲法评价每一患者影像学资料, 影像学表现包括结节性肝表面、肝边缘变钝、肝实质异常、肝形态改变及门静脉高压, 按其有、无及显著程度分为3级并评分. 同时在分析影像学表现的基础上进行影像诊断, 初步判断有无肝硬化. 将影像评价结果与病理对照, 比较各种影像手段诊断肝硬化的效能, 并筛选评价肝硬化的独立性预测指标.
结果: US诊断肝硬化的独立性预测指标是肝边缘变钝、肝实质异常及肝形态失常; CT诊断肝硬化的独立性预测指标是结节性肝表面、肝实质异常、门静脉高压及肝边缘变钝; MRI诊断肝硬化的独立性预测指标是结节性肝表面、肝实质异常、门静脉高压. MRI, CT, US诊断肝硬化的准确性分别为70.3%, 67.0%, 64.0%, 敏感性分别为86.7%, 84.3%, 52.4%, 特异性分别为53.9%, 52.9%, 73.5%. MRI, CT诊断肝硬化效能稍优于US, 但3者之间并不存在显著性差异.
结论: US, CT及MRI诊断肝硬化的效能无明显差异, 但各自具有不同独立性预测指标, 具有不同的诊断优势, 在肝硬化的诊断中均发挥着重要作用.
引文著录: 郑荣琴, 黄冬梅, 张波, 苏中振, 工藤正俊, 川崎俊彦. 超声、CT 及MRI诊断肝硬化的比较. 世界华人消化杂志 2005; 13(8): 993-996
Revised: March 1, 2005
Accepted: March 10, 2005
Published online: April 15, 2005
AIM: To compare ultrasound (US), CT and MRI in the diagnosis of liver cirrhosis, and to select the best predictive signs for the diagnosis of liver cirrhosis by each technique.
METHODS: Imaging findings on US, CT and MRI in 142 patients with hepatocellular carcinoma (<3 cm in diameter) were blindly reviewed by three doctors using a severity scoring system. Imaging findings included irregular or nodular liver surface, blunt liver edge, liver parenchyma abnormalities, liver morphological changes and portal hypertension. Results were compared with pathological results on non-tumor resected specimens.
RESULTS: Blunt liver edge, liver parenchyma abnormalities, and liver morphological changes were the best predictive signs for US diagnosis of liver cirrhosis. Irregular or nodular liver surface, liver parenchyma abnormalities and portal hypertension were the best predictive signs for MRI. Irregular or nodular liver surface, blunt liver edge, liver parenchyma abnormalities and portal hypertension were the best predictive signs for CT. The diagnostic accuracies of liver cirrhosis by MRI, CT and US were 70.3%, 67.0%, 64.0%, the sensitivities were 86.7%, 84.3%, 52.4%, and the specificities were 53.9%, 52.9%, 73.5%, respectively. MRI and CT were slightly superior to US in the diagnosis of liver cirrhosis; however, there was no significant difference regarding the diagnostic accuracy among them.
CONCLUSION: US, CT and MRI have different predictive signs, different imaging feature and diagnostic superiority. These imaging techniques all play important roles in the evaluation of liver cirrhosis.
- Citation: Zheng RQ, Huang DM, Zhang B, Su ZZ, Kudo M, Kawasaki T. Comparison of ultrasonography, CT and MRI in the diagnosis of liver cirrhosis. Shijie Huaren Xiaohua Zazhi 2005; 13(8): 993-996
- URL: https://www.wjgnet.com/1009-3079/full/v13/i8/993.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v13.i8.993
肝硬化是以肝实质纤维化和再生结节为特征的弥漫性病变, 可继发肝功能障碍、门静脉高压及原发性肝癌, 最终导致肝衰竭、消化道大出血等致命并发症[1]. 准确的诊断是及时有效治疗的前提. 目前, 临床主要采用的诊断方法有血清学、影像学、病理学等. 经皮肝穿刺活检病理检查具有一定的创伤性, 临床上难以常规开展. 血清学检查尚缺乏特异性的诊断指标. 影像学检查如MRI, CT, 超声(US)等能较好地反映肝脏的形态、结构的变化, 已成为诊断肝硬化的重要手段. 采用单一影像手段, 如超声或CT等研究诊断肝硬化已有大量报道[2-5], 联合两种影像手段的研究也有少量报道[6], 但有关评价和比较MRI, CT, US 3种影像手段诊断肝硬化的研究目前尚未见报道. 我们评价和比较MRI, CT, US诊断肝硬化的价值, 并筛选出评价肝硬化的独立性预测指标.
1997/2000年因慢性肝病合并原发性肝细胞癌而行手术切除的患者142例, 男104例, 女38例, 年龄42-82(平均64)岁. 病因诊断为慢性乙型肝炎23例, 慢性丙型肝炎97例, 酒精性肝炎4例, 其他病因2例, 病因不明者16例. 入选标准: (1)具有长期肝功能异常的病史, (2)肝细胞癌瘤灶直径小于3 cm, 对肝脏形态、肝功能及血流动力学无显著影响.
1.2.1 影像学检查: MRI检查89例, CT检查132例, US检查124例, 3种影像均检查72例.3种影像检查均按常规拍片, 其中超声检查时, 除显示肝内肿块以外, 采用横、纵、斜多切面对左右肝进行常规扫查, 对每一切面进行记录并拍片. 采用双盲法对所得图像的影像学表现进行评分, 并进行影像诊断评分(表1). 影像诊断根据对影像表现的综合分析并参考肝硬化常规影像学诊断标准, 进行判断并评分, 即: 肯定的肝硬化 = 5, 可能的肝硬化 = 4, 不能确定 = 3, 肝硬化可能性不大 = 2, 明确不是肝硬化 = 1. 将影像诊断评分≥4者归为肝硬化. 评价方法: 3位影像医生独立地在不知临床资料和病理结果的情况下, 严格按照上述标准对同一患者的影像资料进行评分, 并各自做出初步诊断, 最后, 将至少2位医生一致赞同的结果作为最终的评价结果.
| 影像学表现 | 评分标准 |
| 1结节性表面 | 无 = 0, 轻度 = 1, 显著 = 2 |
| 2肝边缘变钝 | 无 = 0, 轻度 = 1, 显著 = 2 |
| 3肝实质异常 | 无 = 0, 轻度 = 1, 显著 = 2 |
| 4肝形态改变 | |
| 右叶萎缩 | 无 = 0, 轻度 = 1, 显著 = 2 |
| 方叶萎缩 | 无 = 0, 轻度 = 1, 显著 = 2 |
| 左叶肥大 | 无 = 0, 轻度 = 1, 显著=2 |
| 尾状叶肥大 | 无 = 0, 轻度 = 1, 显著=2 |
| 胆周间隙增宽 | 无 = 0, 有 = 1 |
| 肝门间隙增宽 | 无 = 0, 有 = 1 |
| 5. 门静脉高压 | |
| 脾脏增大 | 无 = 0, 轻度 = 1, 显著 = 2 |
| 脾静脉扩张 | 无 = 0, 轻度 = 1, 显著 = 2 |
| 腹水 | 无 = 0, 轻度 = 1, 显著 = 2 |
| 食管胃底静脉曲张 | 无 = 0, 有 = 1 |
| 脐旁静脉重开 | 无 = 0, 有 = 1 |
| 脾肾分流 | 无 = 0, 有 = 1 |
| 其他侧枝循环 | 无 = 0, 有 = 1 |
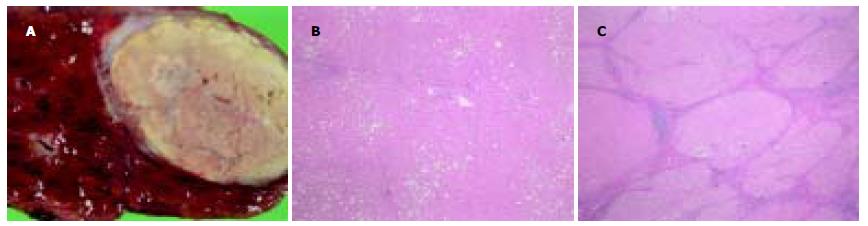
1.2.2 病理诊断: 采用手术切除但不含瘤灶的大体标本, 分别进行常规HE, Masson和Azan染色, 对肝纤维化进行分期诊断. 肝纤维化分期参考日本New Inuyama分期标准, 即F0为无纤维化; F1汇管区扩大, 纤维化; F2门脉-门脉或门脉-小叶中央静脉桥接纤维化; F3桥接纤维化伴小叶结构紊乱; F4为肝硬化(LC). 将F0-F3期肝纤维化归为慢性肝炎(图1). 先由3位病理医生独立地在不知临床资料和影像检查结果对情况下进行初步诊断, 将至少2位医生一致赞同的结果作为最终的诊断结果.
统计学处理 多变量采用Logistic回归分析, 筛选MRI, CT, US 3种影像手段诊断肝硬化的独立性预测指标; 采用χ2检验评价3种影像手段对肝硬化的诊断功效, 包括: 准确性、敏感性和特异性; 采用ROC曲线分析比较3种影像手段对肝硬化的诊断价值.
在142例患者中慢性肝炎54例, 早期肝硬化17例, 肝硬化71例. 肝硬化患者Child-Pugh A级65例, B级1例, C级1例, 4例因实验室数据缺失而未能定级.
结节性肝表面、肝实质异常、门静脉高压是MRI诊断肝硬化的独立性预测指标; 结节性肝表面、肝实质异常、门静脉高压及肝边缘变钝是CT诊断肝硬化的独立性预测指标; 肝边缘变钝、肝实质异常及肝形态失常是US诊断肝硬化的独立性预测指标(表2).
| 独立性预测指标 | 回归系数 | 标准差 | P 值 |
| US肝边缘变钝 | 1.206 | 0.389 | 0.002 |
| 肝实质异常 | 0.793 | 0.325 | 0.015 |
| 肝形态改变 | 0.464 | 0.123 | 0.000 |
| 常数 | -2.568 | 0.474 | 0.000 |
| MRI结节性肝表面 | 1.159 | 0.400 | 0.004 |
| 肝实质异常 | 1.023 | 0.307 | 0.001 |
| 门静脉高 | 0.549 | 0.180 | 0.002 |
| 常数 | -0.737 | 0.199 | 0.000 |
| CT结节性肝表面 | 2.476 | 0.495 | 0.000 |
| 肝实质异常 | 1.480 | 0.429 | 0.014 |
| 肝边缘变钝 | 0.636 | 0.257 | 0.001 |
| 门静脉高压 | 0.423 | 0.124 | 0.001 |
| 常数 | -1.127 | 0.211 | 0.000 |
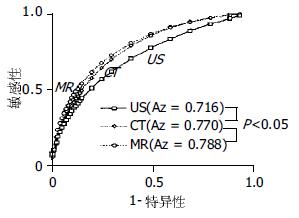
MRI, CT, US根据影像评分诊断肝硬化的准确性分别为70.3%, 67.0%, 64.0%; 敏感性分别为86.7%, 84.3%, 52.4%; 特异性分别为53.9%, 52.9%, 73.5%. 卡方检验显示: MRI, CT诊断肝硬化的敏感性高于US, 而特异性则低于US, 差异有显著性(P<0.01), 但准确性方面3者之间并不存在显著性差异. ROC曲线分析: MRI, CT诊断肝硬化稍优于US, 但3者的诊断准确率并不存在显著性差异(图2).
经皮肝穿刺活检是进行慢性肝炎病理分期和肝硬化诊断的重要手段. 尽管他具有取材成功率高、组织完整性好, 易于操作等优点, 但由于肝实质损伤的不均匀性, 穿刺活检容易出现取样误差, 可造成高达24%[7]的假阴性率及50%[8]的诊断不符合率(不同部位取样). 此外, 当穿刺组织太小或不完整时易影响病理诊断的准确性. 而我们采用了手术切除标本(不含瘤组织)进行病理诊断, 减少了上述不利因素的影响, 将其作为评价影像学诊断的金标准, 提高了分析结果的客观性. 多变量分析结果显示, 肝实质异常是MRI, CT, US诊断肝硬化的共同独立性预测指标. 此外, MRI诊断肝硬化的独立性预测指标还包括结节性肝表面、门静脉高压; CT还包括结节性肝表面、门静脉高压、肝边缘边钝; US还包括肝边缘边钝、肝脏形态异常. 尽管不同的影像手段在评价肝硬化方面有其共同之处, 但他们对肝硬化的某些肝内、肝外特征性变化具有不同的显示优势和判别能力, 继而具有不同的临床应用价值. 如MRI比CT, US更易于显示肝细胞再生结节及其周围的网状纤维[9], 即显示肝硬化的病理特征, 有利于准确诊断; CT借助造影更易于显示脐旁静脉重开[10]和US难于显示的侧枝循环; 而超声虽在显示肝硬化病理改变方面无明显优势, 但因其无辐射、操作方便、检查费用低、患者易接受等优点, 仍然是临床检查肝硬化的首选影像手段, 特别适用于肝硬化的追踪复查, 有利于发现早期肝癌等并发症[12-13].
本组US诊断肝硬化的准确率64.0%低于其他相关报道[11], 且敏感性52.4%低于同组的MRI(86.7%)和CT(84.3%), 只是特异性73.5%高于MRI(53.9%)和CT(52.9%). 分析其原因可能与以下因素有关: 本组病例大部分为能耐受手术的慢性肝炎或代偿期肝硬化患者, 因而特征性的肝硬化改变不明显, 以至于超声检查尚不能敏锐地发现并显示出来; 检查US的病例没有保存足够的显示肝脏每个部分及切面的超声图片, 供本研究进行回顾性分析. 再者, 日常的超声诊断基于实时扫描和监视器动态显示, 仅凭储存的超声图片做出诊断是相对困难的, 得到的诊断也是欠准确的. 有必要以超声实时扫查为基础进行双盲法前瞻性研究, 以进一步比较不同影像手段诊断肝硬化的价值.
总之, MRI, CT, US诊断肝硬化具有不同的独立性预测指标, 显示出不同的诊断优势; MRI, CT诊断肝硬化效能稍优于US, 但3者的诊断准确率并无显著性差异, 在肝硬化的诊断中均发挥着重要作用.
编辑: 张海宁 电编: 潘伯荣
| 1. | Fattovich G, Giustina G, Degos F, Tremolada F, Diodati G, Almasio P, Nevens F, Solinas A, Mura D, Brouwer JT. Morbidity and mortality in compensated cirrhosis type C: a retrospective follow-up study of 384 patients. Gastroenterology. 1997;112:463-472. [PubMed] |
| 3. | Vilgrain V, Lebrec D, Menu Y, Scherrer A, Nahum H. Comparison between ultrasonographic signs and the degree of portal hypertension in patients with cirrhosis. Gastrointest Radiol. 1990;15:218-222. [PubMed] |
| 4. | Honda H, Onitsuka H, Masuda K, Nishitani H, Nakata H, Watanabe K. Chronic liver disease: value of volumetry of liver and spleen with computed tomography. Radiat Med. 1990;8:222-226. [PubMed] |
| 5. | Murakami T, Mochizuki K, Nakamura H. Imaging evaluation of the cirrhotic liver. Semin Liver Dis. 2001;21:213-224. [PubMed] |
| 6. | Rofsky NM, Fleishaker H. CT and MRI of diffuse liver disease. Semin Ultrasound CT MR. 1995;16:16-33. [PubMed] |
| 7. | Nord HJ. Biopsy diagnosis of cirrhosis: blind percutaneous versus guided direct vision techniques-a review. Gastrointest Endosc. 1982;28:102-104. [PubMed] |
| 8. | Maharaj B, Maharaj RJ, Leary WP, Cooppan RM, Naran AD, Pirie D, Pudifin DJ. Sampling variability and its influence on the diagnostic yield of percutaneous needle biopsy of the liver. Lancet. 1986;1:523-525. [PubMed] |
| 9. | Itai Y, Ohnishi S, Ohtomo K, Kokubo T, Yoshida H, Yoshikawa K, Imawari M. Regenerating nodules of liver cirrhosis: MR imaging. Radiology. 1987;165:419-423. [PubMed] |
| 10. | McCain AH, Bernardino ME, Sones PJ Jr, Berkman WA, Casarella WJ. Varices from portal hypertension: correlation of CT and angiography. Radiology. 1985;154:63-69. [PubMed] |
| 11. | Aube C, Oberti F, Korali N, Namour MA, Loisel D, Tanguy JY, Valsesia E, Pilette C, Rousselet MC, Bedossa P. Ultrasonographic diagnosis of hepatic fibrosis or cirrhosis. J Hepatol. 1999;30:472-478. [PubMed] |
| 12. | Menu Y. Modern imaging of the liver and biliary tract. McIntyre N, Benhamou JP, Bircher J, Rizzetto M, Rodes J. editors: Oxford textbook of clinical hepatology, New York: Oxford Medical Publications 1991; 326-343. |