修回日期: 2002-11-01
接受日期: 2002-11-16
在线出版日期: 2003-03-15
目的: 研究细菌性肝脓肿的CT平扫和增强扫描表现, 并同阿米巴性肝脓肿相鉴别.
方法: 回顾分析了52例手术、穿刺抽吸或临床证实的细菌性肝脓肿病例的CT资料, 52例均行CT平扫, 35例行增强扫描; 另收集34例阿米巴性肝脓肿的CT资料, 对比分析细菌性肝脓肿的CT特征, 并与阿米巴性肝脓肿相鉴别.
结果: 细菌性肝脓肿因病变阶段不同而有不同的CT表现, 典型CT表现为低密度囊样结构, 脓肿壁较厚, 增强扫描脓肿壁强化较明显而脓腔不强化. 不典型者CT平扫表现为低密度肿块, 增强扫描可见不均匀强化, 下列征象有助于鉴别诊断: (1)肿块缩小征, (2)周围充血征, (3)"簇状征", (4)"花瓣征", (5)延时强化征.
结论: 细菌性肝脓肿CT表现变异较大, 增强扫描有一定特征性, 本文归纳出不典型细菌性肝脓肿的5个征象, 有助于同阿米巴性肝脓肿和肝脏其他占位病变的鉴别诊断.
引文著录: 邹利光, 廖翠薇, 陈垦, 戚跃勇, 程相晨. 细菌性肝脓肿的CT诊断. 世界华人消化杂志 2003; 11(3): 353-355
Revised: November 1, 2002
Accepted: November 16, 2002
Published online: March 15, 2003
N/A
- Citation: N/A. N/A. Shijie Huaren Xiaohua Zazhi 2003; 11(3): 353-355
- URL: https://www.wjgnet.com/1009-3079/full/v11/i3/353.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v11.i3.353
肝脓肿是临床上较常见的肝脏占位性病变, 主要包括细菌性和阿米巴性肝脓肿两大类, 细菌性肝脓肿较为多见, 临床症状重, 死亡率较高, CT是发现和诊断肝脓肿的主要检查方法[1-5]. 细菌性肝脓肿CT表现变异较大, 典型者诊断容易, 但部分病例表现不典型, 同肝内其他占位病变鉴别有一定困难, 常常误诊为肝癌等[4-6]. 本文回顾分析了52例手术、穿刺抽吸或临床证实的细菌性肝脓肿病例CT资料, 总结其CT表现特征, 并收集34例阿米巴性肝脓肿的CT资料作对照, 探讨了细菌性肝脓肿的CT鉴别诊断.
细菌性肝脓肿患者52例, 男 35例, 女 17例, 年龄13-68岁, 平均 43岁. 主要临床表现为发热(45例)、畏寒(32例)、右上腹及肝区疼痛(46例)、黄疸(8例)、肝大(16例)及肝区叩痛(31例). 52例中经皮肝穿刺抽出脓液21例, 手术证实7例, 其余24例为临床表现及影像学检查支持细菌性肝脓肿诊断, 且经抗感染治疗后复查B超和/或CT病灶明显好转或消失, 临床症状也明显改善者. 另收集手术、穿刺抽吸或临床证实的阿米巴性肝脓肿的CT资料34例, 对比分析不同类型肝脓肿的CT表现.
CT扫描机型为Somaton DR3型(西门子公司)、Sytec 3000型(GE公司)、以及7000 TS型螺旋CT机(岛津公司), 扫描层厚及层距均为10 mm, 扫描范围自肝右叶顶部至肝下角. 全部病例均作了CT平扫, 52例细菌性肝脓肿中35例行增强扫描, 34例阿米巴性肝脓肿中21例行增强扫描. 增强所用造影剂为Ultravist 300或Omnipaque 300, 造影剂用量为80-100 mL, 手推或高压注射器团注推入. 增强扫描病例中21例增强后早期(30 s)及晚期(60-90 s)动态CT扫描, 15例增强后延时扫描3-7 min. CT平扫分析了病变的数目、部位、大小、形态、密度、边缘、内部结构; 增强扫描分析了病灶增强有无、增强程度、增强形式、增强出现及持续时间、增强后病灶大小数目及内部结构的变化以及周围肝组织的增强表现等.
细菌性肝脓肿52例中, 44例诊断正确, 误诊8例, 其中7例误诊为原发性肝癌, 1例误诊为肝血管瘤. 阿米巴性肝脓肿34例中, 33例诊断正确, 1例误诊为肝囊肿.
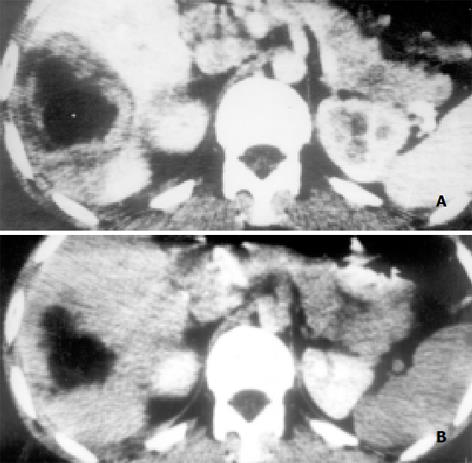
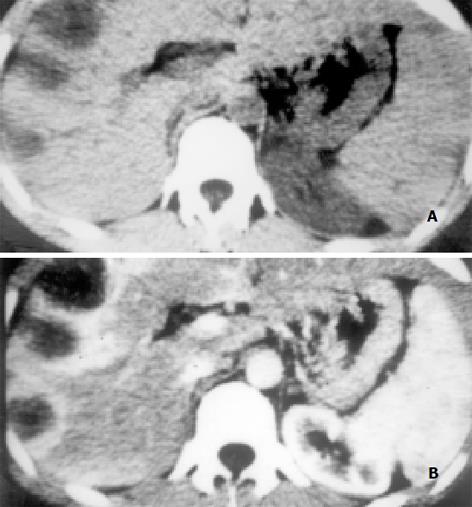
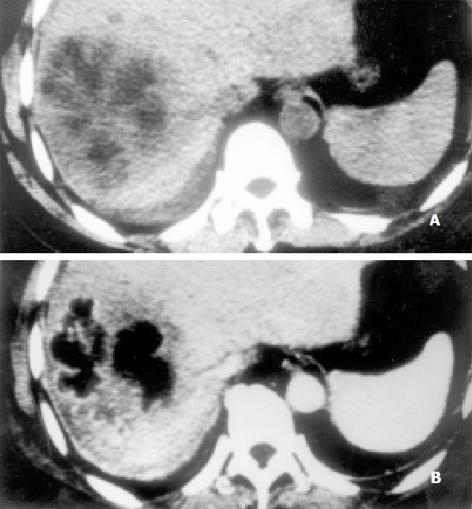
(1) 细菌性肝脓肿的典型CT表现: 具有典型CT表现的细菌性肝脓肿29例, 占所有病例的55.8%, 脓肿呈单发者13例, 多发者16例. CT平扫呈圆形或类圆形囊样低密度区, 其中心部分CT值高于水而低于正常肝组织, 内部密度较均匀, CT片上测量了脓腔内部密度有19例, CT值为8-27 Hu, 平均18.4 Hu; 17例病灶边缘较模糊, 9例病灶边缘部分清晰部分模糊, 3例病灶边缘较清晰; 13例脓肿周围出现低密度的环形带, 即"环征"或"靶征", 脓肿壁呈双环结构, 表明脓肿壁(内环)周围有水肿带(外环)存在, 内环密度高于外环而低于肝组织, 即"双靶征", 由此显示脓肿壁较厚, 约3-6 mm. 增强扫描早期脓肿壁呈中等程度的环状强化, 强化程度高于正常肝组织, 脓肿壁周围低密度环和脓肿内部液化坏死区无强化, "双靶征"及脓腔结构更显清楚(图1A). 延时3-7 min扫描脓肿周围低密度水肿环强化为等密度, 脓肿壁显示不清, 脓腔内液化坏死区更显清晰(图1B). 4例脓肿内可见气体, 气体量多少不等, 3例为少量气体呈多个小气泡, 1例气体较多形成气液面. (2) 细菌性肝脓肿的不典型CT表现 不典型的细菌性肝脓肿23例, 占所有病例的44.2%. CT平扫表现为肝内低密度肿块, 其密度低于肝组织而明显高于液体, 11例有CT值记载的病灶CT值为18-41 Hu, 多数病例病灶密度不均匀, 低密度区内散在斑片状更低密度区, 病灶边界不清, 邻近肝表面者可局部外凸. 23例中增强扫描20例, 其中12例行增强后动态及延时CT扫描. 增强后病灶有轻-中度强化, 病灶边界较平扫清晰, 病灶内部密度更显不均匀. 具有不典型CT表现的细菌性肝脓肿增强表现变化较大, 本文归纳下列征象: (1)肿块缩小征4例, 增强后肿块有轻-中度的强化, 强化不均匀, 肿块与正常肝组织密度接近、分界不清, 肿块较增强前有缩小, 其中2例多发性肝脓肿增强后病灶个数减少, 部分小的病灶不能显示. (2)周围充血征3例(图2A、B), 增强后动态扫描的早期(30 s), 相当于动脉期, 表现为脓肿周围肝组织明显强化, 强化范围2例局限于病灶周围肝组织, 1例为脓肿所在肝段强化, 该强化消退快, 60-90 s扫描(相当于门静脉期)周围肝组织强化已不明显. (3)"簇状征"7例, 由于病灶内部结构不均匀, 病灶内出现多个较小的环状强化且相互靠近堆积呈簇, 或呈蜂窝状强化. (4)"花瓣征" 4例(图3A、B), 病灶不均匀强化, 病灶内分隔出现较明显的强化, 几个相邻分隔组成花瓣状表现, 中间夹杂增强不明显的低密度区. (5)延时强化征5例, 脓肿强化持续时间较长, 延时3-7 min扫描仍有强化, 病灶较平扫有明显缩小, 低密度液化坏死区显示清楚.
34例阿米巴性肝脓肿单发者25例, 多发者9例, 病灶位于肝右叶29例, 左右两叶者5例. CT征象一般较典型, 平扫表现为典型的囊样低密度区, 边界较清楚, 囊腔密度较均匀, 仔细观察部分病例脓肿周边部分密度稍低于中央部分. 脓肿壁较薄, 34例中22例脓肿壁外围可见薄层低密度环, 低密度环部分完整, 部分断续, 脓肿壁及其外围低密度环构成"双靶征", 由此可测量脓肿壁及外围低密度环厚度, 约1-3 mm, 部分病例由于周围水肿轻微致脓肿壁难以分辨. 增强扫描脓肿壁有轻-中度强化, 脓腔无强化, 低密度区更显清晰. 细菌性肝脓肿所见不典型CT征象如周围充血征、簇状征、花瓣征等于阿米巴性肝脓肿均未见显示.
肝脓肿是临床上较常见的肝脏占位性疾病, 主要包括细菌性和阿米巴性肝脓肿两大类, 有时也见于肝结核和霉菌感染. 细菌性肝脓肿较为多见, 临床症状重, 死亡率高. 肝脓肿的形成大致可分为化脓性炎症期、脓肿形成初期和脓肿形成期, 化脓性炎症期病理改变为肝组织的局部炎症、充血、水肿, 脓肿形成初期肝组织开始坏死, 部分液化, 脓肿形成期脓腔坏死液化彻底, 脓肿壁形成, 脓肿壁由纤维肉芽组织或炎症充血带形成, 脓肿周围肝组织往往伴有充血水肿[1,5-7].
细菌性肝脓肿典型的CT表现为肝内囊样低密度肿块, 病灶边缘多数较模糊, 脓肿周围往往出现低密度环形带(环征或靶征), 增强扫描脓肿壁呈不同程度的环状强化[3-8]. 典型肝脓肿反映了脓肿形成期, 脓腔液化坏死彻底, 脓肿壁可为单环、双环或三环, 单环代表了脓肿壁, 其周围水肿不明显; 双环的内环代表脓肿壁, 外环代表周围水肿带; 三环表明脓肿壁由两层构成, 外层(中环)为纤维肉芽组织, 强化最明显, 内层(内环)由炎性组织构成, 强化不及外层纤维肉芽组织.
细菌性肝脓肿不典型的CT表现变异较大, CT平扫表现为肝内低密度肿块, 密度多不均匀, 边界不清, CT平扫表现无特征性, 难以与肝癌等肝内其他占位病变鉴别. CT增强扫描可显示病灶内部结构和血供特征, 本文归纳出5个征象, 有助于不典型肝脓肿的诊断. "肿块缩小征"表现为增强后病灶较平扫缩小, 甚或不能显示, 反映了化脓性炎症期, 或脓肿不完全液化残存肝组织的炎性反应. "周围充血征"表现为脓肿周围肝组织于增强早期的一过性明显强化, 反映了脓肿周围肝组织的炎性充血反应. Mathieu et al[8]报道38例肝脓肿中12例注入造影剂后15 s和30 s病灶周围肝组织一过性强化; Gabata et al[9]报道CT动态增强检查8例24个肝脓肿, 16个脓肿显示增强早期脓肿周围肝组织一过性强化, 认为是由于门管区炎症导致肝内门静脉狭窄, 门静脉血流减少, 肝动脉血流代偿性增加所致. "簇状征"和"花瓣征"有相似的病理基础, 见于细菌性肝脓肿形成初期, "簇状征"为多个细小脓肿(<2 cm)聚集成团或融合[10], "花瓣征"为多房脓肿, 脓腔之间的房隔未坏死液化, 残存的房隔有炎性反应. "延时强化征"表现为二个方面, 一是脓肿强化持续时间较长, 病灶较平扫缩小, 反映了化脓性炎症期, 或化脓性炎症破坏后的增生反应; 二是脓肿壁周围低密度水肿环延时强化为等密度, 脓肿壁周围低密度带反映了炎性水肿, 肝组织仍存活而强化为等密度. "延时强化征"的可能机制为肝脓肿炎性肉芽组织, 造影剂缓慢向外渗透而廓清较慢所致.
具有典型CT征象的细菌性肝脓肿和阿米巴性肝脓肿均表现为圆形或类圆形囊样低密度区, 可表现为"靶征"或"双靶征", 增强扫描早期脓肿壁呈中等度的环状强化, 脓肿壁周围低密度环和脓肿内部液化坏死区无强化[11-14]. 二种类型肝脓肿CT表现也有所不同, 细菌性肝脓肿多为多发, 脓肿壁及其周围的低密度水肿环较厚(3-6 mm), 脓腔密度相对较高而不均匀, 周围边界较模糊. CT表现不典型的细菌性肝脓肿平扫表现为肝内低密度肿块, 增强扫描CT征象变异较大[15-17]. 我们归纳增强扫描五种征象: 肿块缩小征、周围充血征、簇状征、花瓣征和延时强化征, 有助于细菌性肝脓肿的诊断及其同阿米巴性肝脓肿的鉴别诊断. 阿米巴性肝脓肿由于溶组织酶的作用, 肝组织坏死液化迅速而完全, 无细菌性肝脓肿的不典型CT征象. 此外结合临床有助于进一步鉴别诊断, 绝大多数细菌性肝脓肿病例具有发热、畏寒、肝区疼痛以及血白细胞计数升高等全身感染中毒症状, 而半数阿米巴性肝脓肿患者有肠阿米巴病史[1,12]. 细菌性肝脓肿和阿米巴性肝脓肿的鉴别诊断只是相对的, 据报道有的肝脓肿病原体同时为细菌和阿米巴, 细菌的存在可以助长溶组织阿米巴的致病作用.
编辑: N/A
| 5. | Petri A, Höhn J, Hódi Z, Wolfárd A, Balogh A. Pyogenic liver abscess -- 20 years' experience. Comparison of results of treatment in two periods. Langenbecks Arch Surg. 2002;387:27-31. [PubMed] |
| 6. | Fowler VG Jr, Eloubeidi M. Image of the month. Pyogenic liver abscess. Gastroenterology. 1998;115:524, 803. [PubMed] [DOI] |
| 7. | Ralls PW. Focal inflammatory disease of the liver. Radiol Clin North Am. 1998;36:377-389. [PubMed] [DOI] |
| 8. | Mathieu D, Vasile N, Fagniez PL, Segui S, Grably D, Lardé D. Dynamic CT features of hepatic abscesses. Radiology. 1985;154:749-752. [PubMed] [DOI] |
| 9. | Gabata T, Kadoya M, Matsui O, Kobayashi T, Kawamori Y, Sanada J, Terayama N, Kobayashi S. Dynamic CT of hepatic abscesses: significance of transient segmental enhancement. AJR Am J Roentgenol. 2001;176:675-679. [PubMed] [DOI] |
| 10. | Jeffrey RB Jr, Tolentino CS, Chang FC, Federle MP. CT of small pyogenic hepatic abscesses: the cluster sign. AJR Am J Roentgenol. 1988;151:487-489. [PubMed] [DOI] |
| 11. | McDonald KL, Davani M. The rim sign in hepatic abscess: case report and review of the literature. J Nucl Med. 1997;38:1282-1283. [PubMed] |
| 12. | Nattakom S, Serrato P, Bright T, Anaya A, Stubbers S, Verghese A. Amebic liver abscesses masquerading as pyemic abscesses. Clin Infect Dis. 2001;33:E145-E147. [PubMed] [DOI] |
| 13. | Ralls PW. Inflammatory disease of the liver. Clin Liver Dis. 2002;6:203-225. [PubMed] [DOI] |
| 14. | Dick A, Adam G, Tacke J, Prescher A, Southon TE, Günther RW. Computed tomography of experimental liver abscesses using a new liposomal contrast agent. Invest Radiol. 1996;31:194-203. [PubMed] [DOI] |
| 15. | Lublin M, Bartlett DL, Danforth DN, Kauffman H, Gallin JI, Malech HL, Shawker T, Choyke P, Kleiner DE, Schwartzentruber DJ. Hepatic abscess in patients with chronic granulomatous disease. Ann Surg. 2002;235:383-391. [PubMed] [DOI] |
| 16. | Lee TY, Wan YL, Tsai CC. Gas-containing liver abscess: radiological findings and clinical significance. Abdom Imaging. 1994;19:47-52. [PubMed] [DOI] |
| 17. | Philips RL. Computed tomography and ultrasound in the diagnosis and treatment of liver abscesses. Australas Radiol. 1994;38:165-169. [PubMed] [DOI] |